Das Vasa Praevia ist eine seltene, aber potenziell lebensbedrohliche Komplikation während der Schwangerschaft. Der Begriff bedeutet wörtlich „vorausliegende Gefäße“ und beschreibt eine Situation, in der ungeschützte Blutgefäße des Babys, die von der Nabelschnur zur Plazenta führen, in den Eihäuten über oder in unmittelbarer Nähe des inneren Muttermundes verlaufen. Wenn diese Gefäße unentdeckt bleiben und beispielsweise unter dem Druck des kindlichen Kopfes oder beim Blasensprung reißen, kann dies zu einem schnellen und lebensbedrohlichen Blutverlust für das Kind führen.
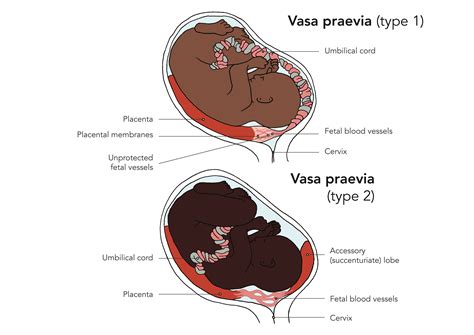
Definition und Entstehung
Bei einer Vasa praevia liegen die fetalen Blutgefäße, die die Nabelschnur mit der Plazenta verbinden, in den Membranen (Eihäuten) quer über oder in der Nähe der Öffnung des Gebärmutterhalses, dem Eingang zum Geburtskanal. Diese Gefäße sind nicht durch die schützende Wharton-Sulze der Nabelschnur oder das Plazentagewebe gesichert und somit besonders anfällig für Verletzungen.
Die genaue Ursache für die Entstehung einer Vasa praevia ist nicht immer vollständig geklärt. Es gibt jedoch bestimmte Risikofaktoren, die die Wahrscheinlichkeit erhöhen:
- Anomalien der Plazenta: Dazu gehören die Insertio velamentosa, bei der die Nabelschnurgefäße nicht direkt an der Plazenta, sondern auf den Eihäuten in die Plazenta verlaufen, sowie eine zweilappige Plazenta, ein akzessorischer Plazentalappen oder eine tief liegende Plazenta.
- Mehrlingsschwangerschaften: Bei Zwillingsschwangerschaften ist das Risiko erhöht.
- Künstliche Befruchtung: Studien deuten auf ein leicht erhöhtes Risiko hin.
- Infektionen während der Schwangerschaft: Wie eine Chorioamnionitis, die zu Komplikationen führen und das Risiko einer abnormalen Plazentation erhöhen kann.
- Genetische oder Autoimmunfaktoren: Es gibt begrenzte Hinweise darauf, dass diese eine Rolle spielen könnten.
Häufigkeit
Vasa praevia ist eine seltene Komplikation. Die Inzidenz wird auf etwa 1 von 2.500 bis 5.000 Geburten geschätzt. In einigen Studien wurde eine Prävalenz von bis zu 1 von 1300 Geburten festgestellt.
Symptome und Anzeichen
Oftmals verläuft eine Vasa praevia ohne offensichtliche Symptome, was die Diagnose ohne geeignete Bildgebung erschwert. Wenn Symptome auftreten, sind dies typischerweise:
- Schmerzlose vaginale Blutungen: Diese treten klassischerweise mit der Eröffnung der Fruchtblase oder einem spontanen Blasensprung auf. Das Blut stammt vom Fötus, und aufgrund des geringen Blutvolumens eines Neugeborenen kann dies schnell lebensbedrohlich werden.
- Fetale Bradykardie: Ein verlangsamter Herzschlag des Fötus kann ein frühes Anzeichen sein, verursacht durch die Kompression der ungeschützten Gefäße durch den vorangehenden Teil des Fötus.
Wenn die Vasa praevia nicht vor der Geburt diagnostiziert wird, kann ein Abfall der fetalen Herzfrequenz in der Kardiotokografie (CTG) während der Geburt ein wichtiges Anzeichen sein.
Diagnose
Die Diagnose einer Vasa praevia stützt sich hauptsächlich auf bildgebende Verfahren:
Ultraschalluntersuchung
Dies ist das wichtigste Instrument zur Diagnose. Die Untersuchung wird in der Regel im Rahmen des zweiten großen Ultraschalls (um die 20. Schwangerschaftswoche) durchgeführt, insbesondere wenn Risikofaktoren vorliegen. Dein Arzt oder deine Ärztin nutzt hierfür eine Kombination aus:
- Transabdominalem Ultraschall: Die Untersuchung erfolgt über die Bauchdecke.
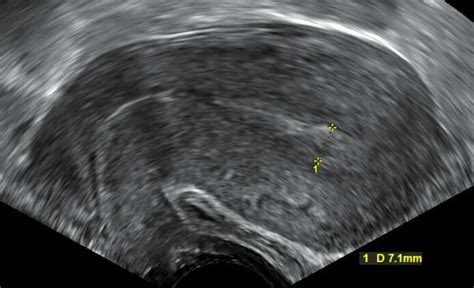
- Transvaginalem Ultraschall: Hierbei wird ein Ultraschallgerät in die Scheide eingeführt, um die Blutgefäße über oder nahe der Öffnung des Gebärmutterhalses detailliert zu untersuchen. Die Farbdoppler-Funktion hilft dabei, das Blut, das durch die Gefäße fließt, sichtbar zu machen.
Werden bei regelmäßigen Ultraschalluntersuchungen auffällige Befunde bei der Plazenta oder eine auffällige Herzfrequenz beim Fötus festgestellt, kann der Verdacht auf eine Vasa praevia aufkommen. Die Diagnose kann durch den Nachweis von fetalen Gefäßen in den Eihäuten, die direkt über oder nahe des inneren Muttermundes verlaufen, bestätigt werden.
Abgrenzung zu anderen Zuständen
Es ist wichtig, eine Vasa praevia von einem Vorfall (Prolaps) der Nabelschnur zu unterscheiden. Bei einem Nabelschnurvorfall liegen die mit Wharton-Sulze umgebenen fetalen Blutgefäße in der Zervix. Ein entscheidender Unterschied im Ultraschall ist, dass sich die Nabelschnur bei einem Vorfall bewegt und sich von der Zervix wegzieht, während die Gefäße bei einer Vasa praevia fixiert sind.
Behandlung und Management
Die Behandlung einer Vasa praevia konzentriert sich primär auf die Sicherheit des Fötus während der Geburt. Bei bekannter Vasa praevia ist ein geplanter Kaiserschnitt (elektive Sectio caesarea) die Standardtherapie.
Pränatale Überwachung
Wenn eine Vasa praevia vor der Geburt diagnostiziert wird, erfolgt eine engmaschige Überwachung:
- Non-Stress-Tests (NST): Ab der 28. bis 30. Schwangerschaftswoche werden in der Regel ein- bis zweimal pro Woche NST durchgeführt, um den Gesundheitszustand des Fötus zu prüfen und Anzeichen einer Nabelschnurkompression zu erkennen.
- Stationäre Aufnahme: Betroffene Frauen werden häufig zwischen der 30. und 34. Schwangerschaftswoche oder 1-2 Wochen vor dem geplanten Entbindungstermin ins Krankenhaus eingewiesen, um eine engmaschige Überwachung des Fötus zu gewährleisten.
- Kortikosteroide: Um die Reifung der fetalen Lunge zu beschleunigen, wird den Frauen in der Regel ein Kortikosteroid verabreicht, insbesondere wenn Blutungen auftreten oder die Entbindung kurz bevorsteht.
Entbindung
Der Zeitpunkt der Entbindung ist entscheidend:
- Geplanter Kaiserschnitt: Wenn keine Komplikationen auftreten, wird die Entbindung meist zwischen der 34. und 37. Schwangerschaftswoche geplant. Einige Evidenzen deuten darauf hin, dass eine Entbindung um die 34. bis 35. SSW vorteilhaft sein kann.
- Notfall-Kaiserschnitt: Ein Notfall-Kaiserschnitt ist in der Regel angezeigt bei:
- Vorzeitigem Blasensprung
- Fortbestehender vaginaler Blutung
- Besorgniserregendem Zustand des Fötus
Wird die Diagnose Vasa praevia erst während der Geburt gestellt, ist eine unverzügliche Notfall-Sectio erforderlich, um das Leben des Fötus zu retten.
Vasa previa: Everything You Need To Know
Differentialdiagnosen bei Blutungen im späten Schwangerschaftsdrittel
Vaginale Blutungen im 2. und 3. Trimenon können verschiedene Ursachen haben. Zu den häufigsten Differentialdiagnosen neben Vasa praevia zählen:
- Vorzeitige Plazentalösung (Plazentaablösung): Die vorzeitige Ablösung der Plazenta vom Uterus.
- Placenta praevia: Die Plazenta verdeckt den inneren Muttermund.
- Uterusruptur: Ein Riss der Gebärmutterwand.
Die Diagnosestellung einer vorzeitigen Plazentalösung und einer Uterusruptur erfolgt primär auf Basis klinischer Befunde. Das Vorliegen einer Placenta praevia oder Vasa praevia wird meist im Rahmen des sonografischen Routinescreenings im 2. Trimenon diagnostiziert. Bei Verdacht auf Vasa praevia ist eine digitale vaginale Untersuchung kontraindiziert.
Prognose
Die Prognose bei Vasa praevia hängt entscheidend davon ab, ob die Komplikation vor der Geburt diagnostiziert wird. Bei frühzeitiger Erkennung und rechtzeitiger Planung eines Kaiserschnitts ist die perinatale Mortalitätsrate (Sterblichkeitsrate in der Zeit um die Geburt) gering und liegt bei unter 3 %. Ohne rechtzeitige Diagnose kann die fetale Mortalitätsrate jedoch bis zu 60 % betragen.
Bei frühzeitiger Diagnose und entsprechender Behandlung sind die langfristigen Aussichten für Babys, die mit Vasa praevia geboren werden, im Allgemeinen positiv. Komplikationen wie fetale Not, niedriges Geburtsgewicht oder Entwicklungsstörungen können jedoch auftreten, wenn die Behandlung nicht optimal verläuft.
Vorbeugung
Eine gezielte Vorbeugung gegen Vasa praevia ist nicht möglich, da die Ursache unbekannt ist und die meisten Risikofaktoren auf anatomischen Anomalien beruhen, die nicht vermieden werden können. Es ist jedoch wichtig, dass werdende Eltern alle empfohlenen Vorsorgeuntersuchungen während der Schwangerschaft wahrnehmen, insbesondere bei Vorliegen von Risikofaktoren. Eine frühe Diagnose durch sorgfältige Ultraschalluntersuchungen ist der Schlüssel zur Minimierung von Risiken.
tags: #vasa #praevia #nachweisen