Die Einführung des DRG-Systems (Diagnosis Related Groups) hat die Kodierung von medizinischen Leistungen, insbesondere im Bereich der Pädiatrie und Neonatologie, vor neue Herausforderungen gestellt. Für Krankenhäuser, die neu im DRG-System sind, erweist sich die korrekte Erfassung des kindlichen Datensatzes als komplex. Dieser Artikel beleuchtet spezifische Fragestellungen rund um die Kodierung von Neugeborenen, von der Behandlung des Ikterus bis hin zu komplexeren klinischen Szenarien.
Ikterus beim Neugeborenen: Kodierung und Diagnostik
Eine zentrale Frage betrifft die Kodierung des Ikterus (Gelbsucht) beim Neugeborenen, insbesondere wenn eine Phototherapie erforderlich wird. Angesichts der kurzen Verweildauer von Mutter und Kind im Krankenhaus, oft nur etwa vier Tage nach der Entbindung, bleibt wenig Zeit für eine umfassende Diagnostik. Die Herausforderung besteht darin, den geeigneten ICD-Kode zu wählen, da "nicht näher bezeichneter Ikterus" im Grouper nicht bevorzugt wird.
Aus kinderärztlicher Sicht sind Bedenken hinsichtlich einer unzureichenden Diagnostik bei Ikterus geäußert worden. Es wird betont, dass nicht jeder Ikterus eine banale Hyperbilirubinämie darstellt. Potenziell schwerwiegendere Ursachen wie Rh- oder AB0-Inkompatibilitäten, seltenere Untergruppeninkompatibilitäten, die zu schweren Hämolyseerscheinungen führen können (mitunter mit einem Hämoglobinwert von 8 und einem Bilirubinwert von 30), oder auch eine Galaktosämie, die sich initial mit Ikterus präsentieren kann, erfordern eine sorgfältige Abklärung. Einige Neonatologen plädieren daher dafür, jeden Ikterus in einer Kinderklinik zu untersuchen.
Grundsätzlich sollte in der Frauenklinik eine Basisdiagnostik zur Ursachenermittlung möglich sein, wie die Bestimmung der Blutgruppe. Wenn nach dieser Basisdiagnostik keine spezifische Ursache gefunden wird, verbleibt nach den Kodierempfehlungen der GKind der Kode P59.9 (Neugeborenengelbsucht, verlängert oder verstärkt). Die Anwendung der Prozedur 8-560.2 (Lichttherapie) bei Phototherapie ist wichtig, da sie als "anderes Problem" gilt und das Relativgewicht erhöhen kann.
Grenzwerte für Phototherapie und MDK-Relevanz
Bezüglich verbindlicher Grenzwerte für die Phototherapie, auch für den Medizinischen Dienst der Krankenversicherung (MDK), gibt es keine einheitliche Regelung, solange Neonatologen diese unterschiedlich handhaben. Die gängige Praxis orientiert sich oft an Empfehlungen wie denen des Universitätsklinikums Heidelberg, mit Grenzwerten von 10 bei Frühchen und 18 bei Reifgeborenen. Ein Grenzwert von 18 beim gesunden, reifen Neugeborenen wird als gängige Praxis angesehen.
Für die Kodierung der Lichttherapie eines Neugeborenen ist gemäß den Kodierrichtlinien eine anhaltende Lichttherapie von über 12 Stunden zur Behandlung der Neugeborenengelbsucht erforderlich. Der entsprechende Prozedurenkode lautet 8-560.2 Lichttherapie des Neugeborenen (bei Hyperbilirubinämie). Ein Diagnosekode für Neugeborenengelbsucht wird ebenfalls nur zugeordnet, wenn eine Lichttherapie länger als zwölf Stunden durchgeführt wurde. Die Patientenakte sollte diese Informationen dokumentieren.
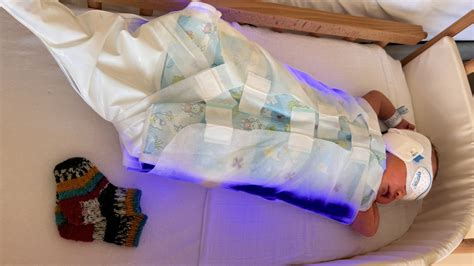
Spezifische Kodierfälle und Herausforderungen in der Neonatologie
Die Kodierung von Neugeborenen, die aufgrund spezifischer Risikofaktoren überwacht werden müssen, wirft weitere Fragen auf. Ein Beispiel ist die Überwachung von Neugeborenen nach einem positiven Streptokokken-B-Test bei der Mutter, bei der die Mutter während der Geburt prophylaktisch Antibiose erhält. Das Neugeborene muss postpartal für mindestens 12 Stunden auf der Station überwacht werden, um eine Infektion auszuschließen. Die Schwester muss alle vier Stunden Vitalparameter wie Temperatur, Hautzustand, Atmung und Sauerstoffsättigung kontrollieren. Nach 12 Stunden postpartal erfolgt zudem ein pädiatrisches Konsil.
In solchen Fällen wird oft die Kodierung Z38.0 (Einling, Geburt im Krankenhaus) als Hauptdiagnose verwendet. Die Frage nach der Kodierung der Überwachung in Verdachtsfällen oder einer möglichen Infektion ist komplex. Grundsätzlich wird bei der Beobachtung in Verdachtsfällen, die nicht anderweitig kodierbar sind, Z03.8 (Beobachtung bei sonstigen Verdachtsfällen) in Betracht gezogen. Die vollständige und frühe Identifizierung von Neugeborenen mit einer Sepsis ist entscheidend für die korrekte Kodierung und Erlösrealisierung.
Verlegung von Neugeborenen und Fallzusammenführung
Ein weiteres häufiges Problem ist die Kodierung von Neugeborenen, die nach der Geburt verlegt werden. Ein reifes Neugeborenes, das nach einer Sectioentbindung wegen anhaltender Bradykardie und Hypothermie in eine auswärtige Kinderklinik verlegt und später zurückverlegt wird, stellt eine besondere Kodiersituation dar. Die Verlegung führt dazu, dass der Computer bei der Rückverlegung einen neuen Patientenfall anlegt.
Die Kodierung von solchen Fällen erfordert die Berücksichtigung von Diagnosen wie P29.1 (Bradykardie Neugeborenes) und P80.8 (Hypothermie Neugeborenes) sowie der Prozedurenkodes. Die Wahl des OPS-Kodes (z. B. 9-262.1 Spezielle Versorgung vs. 9-262.0 Versorgung eines Neugeborenen) hängt von der Art der Versorgung ab. Bei Verlegungen ist die Regelung DKR 1601a zu beachten, die besagt, dass Kodes aus Z38.- nicht für eine zweite oder nachfolgende stationäre Aufnahme verwendet werden dürfen. Die Zusammenführung von Fällen bei der Abrechnung und die korrekte Angabe der Aufnahme- und Entlassungs-ICD sind hierbei essenziell.
Angeborene Infektionen und ihre Kodierung
Die Abgrenzung zwischen ICD-10-Kodes für "angeborene" Infektionen (P37.-) und "sonstige" perinatale Infektionen (P39.-) richtet sich nach dem Zeitpunkt des Auftretens der Symptome. Eine Infektion gilt als "angeboren" (Early-Onset-Infektion), wenn sie sich innerhalb der ersten 72 Stunden nach der Geburt manifestiert. In solchen Fällen ist ein Kode aus der Gruppe P37.- zu verwenden.
Die Perinatalperiode ist ein weiter gefasster Zeitraum, der bis zum 7. Tag nach der Geburt reicht. Die Kodes der Gruppe P39.- sind für Infektionen vorgesehen, die nach Ablauf der 72-Stunden-Grenze, aber noch innerhalb der Perinatalperiode auftreten. Eine Auslegung, die die Wahl des Kodes vom Nachweis eines "seltenen" oder "typischen" Erregers abhängig macht, ist bei unbekanntem Erreger spekulativ und rechtlich nicht zulässig. Das Landessozialgericht hat die korrekte Kodierung von Neugeboreneninfektionen nach dem zeitlichen Auftreten bestätigt.
Weitere relevante Kodierungsthemen in der Pädiatrie
Neben den genannten Punkten gibt es weitere spezifische Kodierungsherausforderungen in der Pädiatrie:
- Intensivmedizin im Kindesalter (8-98d): Die pädiatrische intensivmedizinische Komplexbehandlung ist ein wichtiges, aber oft weniger diskutiertes Thema.
- Diabetische Fetopathie (P70.0 und P70.1): Das Syndrom eines Kindes einer diabetischen Mutter ist manchmal eine umstrittene Nebendiagnose.
- Fehlgeburt, Totgeburt, Lebendgeburt: In der Geburtshilfe gelten strikte Regeln für die Kodierung dieser Ereignisse.
- Prophylaktische Antibiotika bei Neugeborenen: Eine prohylaktische Antibiose ist in Kinderkliniken keine seltene Behandlung, deren Kodierung spezifische Kriterien erfordert.
- Sepsis bei Kindern: Seit 2020 ist die klassifikatorische Verknüpfung von SIRS mit Sepsis weggefallen. Spezifische Sepsisdefinitionen für Patienten unter 18 Jahren sind relevant.
- Muttermilchikterus: Die pathophysiologische Vorstellung hinter dem Muttermilchikterus, bei dem hormonelle Bestandteile der Muttermilch die Metabolisierung des Bilirubins beeinträchtigen, wird diskutiert.
Die Teilnahme an fachspezifischen Kodierseminaren, die von Experten geleitet werden, kann dazu beitragen, eine vollständige und fehlerfreie Leistungsdokumentation und Kodierung sicherzustellen, was wesentlich zur Erlössicherung des Hauses beiträgt.
tags: #kodierung #neugeborene #kinderheilkunde