Viele Schwangere bemerken eine erhöhte Aktivität ihres Babys im Bauch nach dem Essen oder Trinken. Dieser Zusammenhang zwischen Nahrungsaufnahme und der Bewegung des Kindes ist ein häufig beobachtetes Phänomen, das oft auf Veränderungen im Blutzuckerspiegel der Mutter zurückzuführen ist.
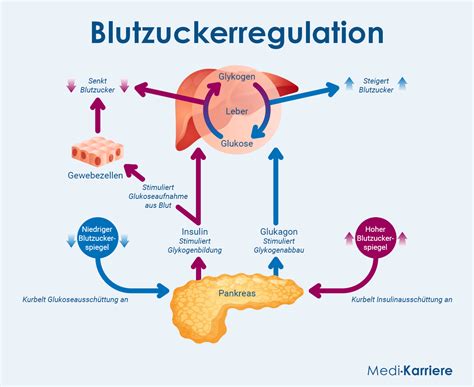
Der Blutzucker als Auslöser für kindliche Aktivität
Wenn eine schwangere Frau isst oder trinkt, steigt ihr Blutzuckerspiegel an. Diese Glukose gelangt über die Nabelschnur auch zum ungeborenen Kind. Es wird vermutet, dass diese erhöhte Glukosekonzentration im mütterlichen Blut und damit auch im kindlichen Kreislauf die Aktivität des Babys stimuliert. Einige Mütter berichten, dass ihr Baby besonders lebhaft auf süße Speisen reagiert, was auf die schnellere Aufnahme von Zucker zurückzuführen sein könnte.
Die Aktivität des Kindes kann jedoch auch durch andere Faktoren beeinflusst werden. Manche Frauen bemerken, dass die Anwesenheit des Vaters während des Abendessens die kindliche Bewegung verstärkt. Dies deutet darauf hin, dass auch äußere Reize und die Stimmen von Bezugspersonen eine Rolle spielen können.
Schwangerschaftsdiabetes: Ein wichtiger Aspekt des Blutzuckermanagements
Der Blutzuckerspiegel ist ein Wert, der während der Schwangerschaft besondere Aufmerksamkeit erfordert. Steigt der Blutzuckerspiegel chronisch an, kann dies auf Schwangerschaftsdiabetes (Gestationsdiabetes) hindeuten. Diese Erkrankung, die erstmals während der Schwangerschaft auftritt, kann Risiken für Mutter und Kind mit sich bringen.
In Deutschland ist das Screening auf Schwangerschaftsdiabetes mittels Glukosetoleranztest seit 2012 eine Kassenleistung. Die Zahl der betroffenen Frauen steigt stetig. Laut dem Robert Koch-Institut (RKI) lag die Diagnosequote 2012 bei 4,6 Prozent, während sie 2021 bereits 8,5 Prozent betrug. Es gibt auch regionale Unterschiede, so waren 2021 in Mecklenburg-Vorpommern 10 Prozent der Schwangeren betroffen, was über dem Bundesdurchschnitt liegt.
Ursachen und Risikofaktoren für Schwangerschaftsdiabetes
Das Risiko, an Schwangerschaftsdiabetes zu erkranken, steigt mit dem Alter der werdenden Mutter. Auch das Körpergewicht spielt eine entscheidende Rolle: Ein höherer Body-Mass-Index (BMI) korreliert oft mit einem erhöhten Blutzuckerspiegel. Die Zunahme von Übergewicht in der Bevölkerung spiegelt sich auch in den Schwangerschaften wider.
Diagnose eines Schwangerschaftsdiabetes
Zwischen der 24. und 28. Schwangerschaftswoche wird in der Regel ein Glukosetoleranztest durchgeführt. Dieser Test dient dazu, einen Schwangerschaftsdiabetes auszuschließen oder frühzeitig zu erkennen und zu behandeln.
Der Test beginnt oft mit einem Vortest, bei dem die Schwangere eine Zuckerlösung (50 Gramm Glukose) trinkt. Nach einer Stunde wird der Blutzuckerwert bestimmt. Liegt dieser bei 135 mg/dl (7,5 mmol/l) oder höher, folgt ein zweiter, umfassenderer Test mit 75 Gramm Glukose. Hierbei muss die Schwangere acht Stunden vor dem Test nüchtern bleiben, und der Blutzucker wird zweimal gemessen: eine Stunde und zwei Stunden nach dem Trinken der Zuckerlösung.
Die Diagnose Schwangerschaftsdiabetes wird gestellt, wenn einer der folgenden Blutzuckerwerte erreicht oder überschritten wird:
- Nüchtern: 92 mg/dl (5,1 mmol/l)
- Nach 1 Stunde: 180 mg/dl (10,0 mmol/l)
- Nach 2 Stunden: 153 mg/dl (8,5 mmol/l)
Liegen die Werte noch höher, können andere Diabetes-Typen vorliegen, die weitere Abklärung erfordern.
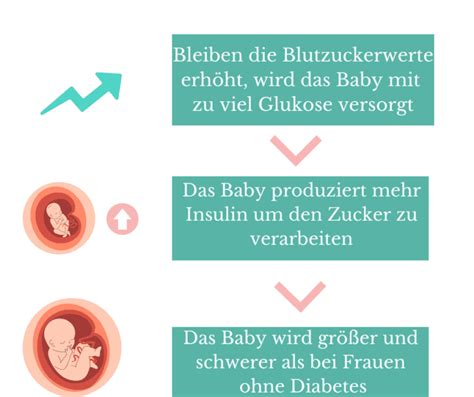
Auswirkungen von Schwangerschaftsdiabetes auf Mutter und Kind
Ein erhöhter Blutzuckerspiegel während der Schwangerschaft kann verschiedene Folgen haben:
Auswirkungen auf das Baby
- Erhöhtes Geburtsgewicht: Durch die ständige Zufuhr von überschüssigem Zucker über die Nabelschnur produziert die kindliche Bauchspeicheldrüse mehr Insulin. Insulin ist auch ein Wachstumshormon, das die Fetteinlagerung anregt. Dies kann zu übermäßigem Wachstum und einem höheren Geburtsgewicht führen (oft über 4.000 Gramm).
- Geburtskomplikationen: Ein höheres Geburtsgewicht kann die Geburt erschweren und das Risiko für Komplikationen wie Schulterdystokie erhöhen. Ein Kaiserschnitt kann notwendig werden.
- Anpassungsprobleme nach der Geburt: Neugeborene von Müttern mit Schwangerschaftsdiabetes können nach der Geburt anfälliger für Unterzuckerungen (Hypoglykämien), Atemprobleme und Neugeborenen-Gelbsucht sein. Eine engmaschige Überwachung und eine frühzeitige Fütterung (idealerweise mit Muttermilch oder Kolostrum) sind wichtig.
- Langfristige Risiken: Kinder, deren Mütter Schwangerschaftsdiabetes hatten, haben ein erhöhtes Risiko, im späteren Leben an Übergewicht, Typ-2-Diabetes oder dem Metabolischen Syndrom zu erkranken. Die genauen Mechanismen hierfür sind noch Gegenstand der Forschung.
Diabetes einfach erklärt (explainity® Erklärvideo)
Auswirkungen auf die Schwangere
- Erhöhtes Risiko für Frühgeburten und Geburtsverletzungen: Schwangere mit Gestationsdiabetes gelten als Risikoschwangere.
- Körperliche Beschwerden: Harnwegsinfektionen, vaginale Infektionen, vorzeitige Wehen und Bluthochdruck können auftreten.
- Erhöhtes Langzeitrisiko: Frauen, die Gestationsdiabetes hatten, haben ein deutlich erhöhtes Risiko, in den folgenden zehn Jahren an Typ-2-Diabetes zu erkranken. Auch das Risiko für Herzerkrankungen und Schlaganfälle steigt. Zudem ist die Wahrscheinlichkeit, bei zukünftigen Schwangerschaften erneut an Schwangerschaftsdiabetes zu erkranken, erhöht.
Behandlungsmöglichkeiten und Lebensstiländerungen
Die Behandlung von Schwangerschaftsdiabetes ist individuell und zielt darauf ab, den Blutzuckerspiegel zu normalisieren und Risiken zu minimieren.
Ernährungsumstellung
Eine gesunde, ausgewogene Ernährung ist die wichtigste therapeutische Maßnahme. Dazu gehört:
- Meiden von Weißmehlprodukten, Fertiggerichten, Süßigkeiten und zuckerhaltigen Getränken (Limonaden, Säfte). Diese lassen den Blutzucker rasch ansteigen und fördern die Gewichtszunahme.
- Fokus auf ballaststoffreiche Lebensmittel wie Vollkornprodukte, Gemüse und Obst.
- Eine angepasste Kalorienzufuhr, insbesondere bei Frauen mit Übergewicht vor der Schwangerschaft.
Generell wird eine Gewichtszunahme während der Schwangerschaft empfohlen, die sich an den Richtlinien des Institute of Medicine (IOM) orientiert, abhängig vom Ausgangs-BMI der Mutter.
Ausreichend Bewegung
Regelmäßige körperliche Aktivität ist neben der Ernährung essenziell. Empfehlenswert sind:
- Spaziergänge
- Nordic Walking
- Schwimmen
Leistungssport oder risikoreiche Sportarten sollten vermieden werden. Bewegung hilft, die Blutzuckerwerte zu senken und die Insulinsensitivität zu verbessern.

Medikamentöse Therapie (Insulin)
Nur etwa ein Viertel der Frauen mit Schwangerschaftsdiabetes benötigt eine medikamentöse Behandlung mit Insulin, um den Blutzuckerspiegel zu senken. Dies geschieht durch tägliche Injektionen.
Bewegung und Blutzucker bei Typ-1-Diabetes
Für Kinder und Jugendliche mit Typ-1-Diabetes spielt körperliche Aktivität eine noch wichtigere Rolle. Regelmäßiges Training ist mit einem tieferen HbA1c-Wert assoziiert und verbessert die metabolische Kontrolle. Dies reduziert kardiovaskuläre Risikofaktoren wie Bluthochdruck, erhöhte Blutfettwerte und Übergewicht.
Sport stärkt zudem das Selbstwertgefühl der betroffenen Kinder und Jugendlichen, die sich aufgrund des Mehraufwands im Umgang mit ihrer Erkrankung oft als Außenseiter fühlen.
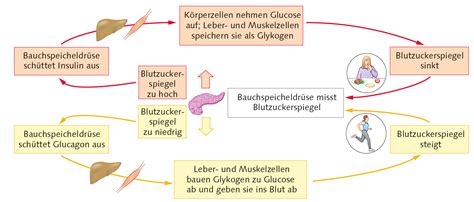
Mechanismen der Blutzuckerregulation bei körperlicher Aktivität
Bei körperlicher Aktivität werden zunächst die Glykogen-Speicher in den Muskelzellen aufgebraucht. Anschließend dienen gewonnene Glucose aus der Leber (Gluconeogenese) und Fettsäuren aus dem Fettabbau (Lipolyse) als Energiequelle. Körperliche Bewegung unterstützt zudem die Aufnahme von Glukose in die Muskelzellen, die unabhängig von Insulin erfolgt, über den GLUT-4-Transporter.
Die Blutzuckerverhältnisse können von Kind zu Kind stark variieren, weshalb Empfehlungen individuell angepasst werden müssen.
Arten von körperlicher Aktivität und ihr Einfluss
Man unterscheidet zwischen:
- Anaerober Aktivität: Kurze, intensive Einheiten (z. B. Sprint, Fußball, Gewichtheben). Hierbei kann der Blutzucker vorübergehend ansteigen, bevor er tendenziell sinkt.
- Aeroben Aktivitäten: Ausdauersportarten (z. B. Wandern, Joggen, Radfahren) mit geringerer Intensität.
Der Zeitpunkt der Aktivität im Verhältnis zur Insulinverabreichung ist ebenfalls entscheidend. Sport kurz nach einer Insulin-Injektion erhöht die Hypoglykämie-Gefahr.
Wichtige Hinweise für Sportler mit Diabetes
- Der Blutzucker sollte vor Sportbeginn stabil und mindestens 6 bis 6,5 mmol/L betragen.
- Bei einem Blutzucker unter 5 mmol/L und aeroben Aktivitäten besteht eine ausgeprägte Hypoglykämie-Gefahr.
- Bei Sport innerhalb von zwei Stunden nach einer schnell wirkenden Insulin-Injektion sollte die Insulindosis reduziert oder zusätzliche Kohlenhydrate eingenommen werden.
- Körperliche Aktivität allein kann eine Hyperglykämie nicht immer korrigieren; bei Insulinmangel kann der Blutzucker sogar weiter ansteigen.
- Eine Mahlzeit etwa 3-4 Stunden vor Sportbeginn hilft, die Energiespeicher aufzufüllen.
- Kohlenhydrate mit hohem glykämischen Index (z. B. Dextrose) sind für die schnelle Korrektur von Unterzuckerungen geeignet.
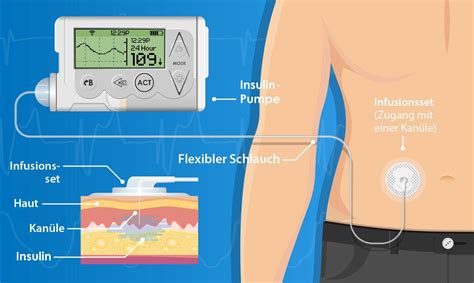
Technologische Unterstützung in der Diabetestherapie
Moderne Technologien wie die kontinuierliche Glukosemessung (CGM) und Insulinpumpen haben die Diabetesbehandlung, insbesondere bei Kindern und Jugendlichen, revolutioniert. CGM-Systeme ermöglichen eine fortlaufende Überwachung des Blutzuckerspiegels mit Alarmfunktionen bei Hypo- und Hyperglykämien.
Insulinpumpen liefern Insulin kontinuierlich und ermöglichen eine präzise Anpassung der Dosis. Automatisierte Insulindosierungssysteme (AID) kombinieren CGM-Daten mit Insulinpumpen, um die Insulinabgabe automatisch zu steuern und die glykämische Kontrolle zu verbessern. Diese Systeme können auch Sportphasen berücksichtigen, um das Hypoglykämierisiko zu reduzieren.
Die Nutzung von Insulinpumpen und CGM-Systemen hat in den letzten Jahren bei Kindern und Jugendlichen mit Typ-1-Diabetes erheblich zugenommen. Dies hat zu einer besseren glykämischen Kontrolle, selteneren schweren Unterzuckerungen und Ketoazidosen geführt.
Diabetes mellitus: Grundlagen und Typen
Diabetes mellitus ist eine Stoffwechselerkrankung, die durch einen ungewöhnlich hohen Blutzuckerspiegel (Hyperglykämie) gekennzeichnet ist. Dies liegt entweder an einer unzureichenden Insulinproduktion der Bauchspeicheldrüse oder an einer verminderten Wirkung des Insulins.
Blutzucker (Glukose)
Glukose ist der wichtigste Zucker, aus dem der Körper Energie gewinnt. Der Blutzuckerspiegel schwankt im Tagesverlauf, steigt nach Mahlzeiten an und sollte innerhalb von etwa zwei Stunden wieder auf das Ausgangsniveau zurückkehren. Bei gesunden Menschen liegt der Blutzucker normalerweise zwischen 70 und 110 mg/dl (3,9 bis 6,1 mmol/l).
Insulin
Insulin ist ein Hormon, das von der Bauchspeicheldrüse produziert wird. Es reguliert die Glukosekonzentration im Blut und ermöglicht die Aufnahme von Glukose in die Zellen. Ein Insulinmangel führt zu einem Anstieg des Blutzuckerspiegels und kann weitere Stoffwechselstörungen verursachen.
Diabetes-Typen bei Kindern und Jugendlichen
- Prädiabetes: Blutglukosewerte sind erhöht, aber noch nicht im Diabetesbereich. Tritt bei Jugendlichen mit Übergewicht häufiger auf.
- Typ-1-Diabetes: Die Bauchspeicheldrüse produziert wenig bis kein Insulin, da das Immunsystem die insulinproduzierenden Zellen zerstört. Dies ist die häufigste Form bei Kindern.
- Typ-2-Diabetes: Die Körperzellen reagieren nicht mehr richtig auf Insulin (Insulinresistenz). Die Bauchspeicheldrüse produziert zwar Insulin, aber nicht genug, um die Resistenz zu überwinden. Diese Form nimmt bei Kindern und Jugendlichen aufgrund von Übergewicht und Adipositas stark zu.
Risiken und Komplikationen von Diabetes mellitus
Unkontrollierte Blutzuckerwerte können zu akuten und langfristigen Komplikationen führen:
Diabetische Ketoazidose (DKA)
Eine lebensbedrohliche Komplikation, die durch Insulinmangel verursacht wird, wenn der Körper Fett zur Energiegewinnung abbaut und Ketonkörper produziert, die das Blut übersäuern. Symptome sind Übelkeit, Erbrechen, Bauchschmerzen, schneller Atem und Bewusstseinsstörungen.
Langfristige Komplikationen
Schädigungen kleiner und großer Blutgefäße können zu Folgeerkrankungen führen:
- Augen: Diabetische Retinopathie kann zum Sehverlust führen.
- Nieren: Diabetische Nephropathie kann zu Niereninsuffizienz führen.
- Nerven: Diabetische Neuropathie kann Taubheit und Schmerzen in Extremitäten verursachen.
- Herz und Gehirn: Erhöhtes Risiko für Herzinfarkt und Schlaganfall.
Psychische Gesundheitsprobleme
Depressionen, Angstzustände und Essstörungen treten bei Kindern und Jugendlichen mit Diabetes häufiger auf.
tags: #zusammenhang #kindsbewegungen #und #blutzuckerspiegel