Die Anzahl der entnommenen und befruchteten Eizellen in der Kinderwunschbehandlung ist ein Thema, das viele Frauen und Paare beschäftigt. Oftmals sind die Erwartungen hoch, und eine geringere Ausbeute als erhofft kann zu Enttäuschung führen. Dieser Artikel beleuchtet die verschiedenen Aspekte der Eizellgewinnung und -entwicklung, basierend auf den Erfahrungen von Betroffenen und aktuellen medizinischen Erkenntnissen.
Häufige Szenarien und individuelle Erfahrungen
Viele Frauen berichten von unterschiedlichen Ergebnissen nach der Eizellentnahme (Punktion). So gab es beispielsweise Erfahrungen, bei denen aus 14 Follikeln 7 Eizellen gewonnen wurden, wovon sich 2 befruchten ließen. Andere hatten bei 13 entnommenen Eizellen 6, die sich befruchten ließen, und am Ende zwei Blastozysten erreichten. Wieder andere hatten 6 Eizellen, von denen 4 reif waren und 3 befruchtet werden konnten, was zu zwei Blastozysten führte. Auch bei einer geringeren Anzahl von Follikeln, wie 5, konnten sich oft 3 Eizellen befruchten lassen. Diese unterschiedlichen Quoten verdeutlichen, dass die Quantität nicht immer ausschlaggebend ist.
Es ist auch nicht ungewöhnlich, dass die Anzahl der gefundenen Eizellen von der Anzahl der im Ultraschall sichtbaren Follikel abweicht. Ärztinnen und Ärzte erklären dies oft damit, dass Follikel nicht immer gefüllt sind und dies im Ultraschall nicht immer erkennbar ist. Manchmal sind die Eizellen auch noch fest mit der Follikelwand verbunden oder bereits luteinisiert, was ihre Entdeckung bei der Punktion erschwert.
Einige Frauen äußern Bedenken, wenn bei ihnen nur wenige Eizellen gewonnen werden, insbesondere im Vergleich zu Berichten über deutlich höhere Zahlen. Diese Unsicherheit ist verständlich, da die Menge an investiertem Geld und emotionaler Energie oft hoch ist.
Qualität über Quantität: Die Bedeutung der Eizellqualität
Ein wiederkehrendes Thema in den Erzählungen ist die Betonung der Qualität von Eizellen gegenüber der reinen Quantität. Viele Mediziner und auch erfahrene Patientinnen betonen, dass für eine erfolgreiche Schwangerschaft oft nur eine einzige gesunde Eizelle notwendig ist. Studien und Erfahrungen deuten darauf hin, dass bei einer geringeren Anzahl von Follikeln die Qualität der Eizellen oft besser ist. Dies kann bedeuten, dass die Eizellen reifer sind und eine höhere Wahrscheinlichkeit haben, sich zu entwickeln.
Einige Kliniken verfolgen sogar gezielt die Züchtung von vier bis fünf Follikeln, um deren hohe Qualität zu gewährleisten. Dies steht im Kontrast zu der oft in anderen Ländern üblichen Praxis, eine höhere Anzahl von Follikeln zu stimulieren.
Die Befruchtungsrate ist ein wichtiger Indikator. Eine Quote, bei der sich von 5 Eizellen 3 befruchten lassen, wird oft als sehr gut eingeschätzt. Allerdings ist auch hier die Weiterentwicklung der befruchteten Eizellen entscheidend. Nicht alle befruchteten Eizellen entwickeln sich zu Blastozysten oder sind für den Transfer geeignet.
Entwicklungsstadien und Transferentscheidungen
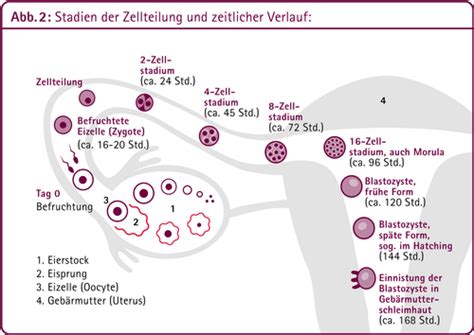
Nach der Befruchtung durchlaufen die Embryonen verschiedene Entwicklungsstadien. An Tag 3 nach der Punktion spricht man von 8-Zellern, während sich an Tag 5 die sogenannten Blastozysten entwickeln. Die Entscheidung, ob ein Transfer an Tag 3 oder die Weiterkultur bis zur Blastozyste (Blastos-Kultur) erfolgt, hängt von der individuellen Situation und den Empfehlungen der Klinik ab.
Manchmal entwickeln sich von mehreren befruchteten Eizellen nur wenige gut weiter. In solchen Fällen kann es vorkommen, dass nur ein oder zwei Embryonen für den Transfer zur Verfügung stehen. Dies kann zu Unsicherheit führen, ob der Versuch erfolgreich sein wird.
Die Entscheidung für den Transfer von einem oder mehreren Embryonen ist ebenfalls komplex. Während in der Vergangenheit oft mehrere Embryonen transferiert wurden, um die Schwangerschaftschancen zu erhöhen, gibt es heute eine Tendenz zum "Single Embryo Transfer" (SET), also dem Transfer eines einzelnen Embryos. Dies soll das Risiko von Mehrlingsschwangerschaften reduzieren, die mit erhöhten Risiken für Mutter und Kind verbunden sind.
Eizellspenden-Verbot: Wissenschaftlich nicht haltbar! | Studio Q
Gesetzliche Rahmenbedingungen und ethische Überlegungen
In Deutschland sind die Regelungen zur Fortpflanzungsmedizin im Embryonenschutzgesetz verankert. Die sogenannte "Dreierregel" besagt, dass in einem Behandlungszyklus nicht mehr als drei Eizellen befruchtet und keine von ihnen verworfen werden dürfen. Diese Regelung wird kontrovers diskutiert und es gibt Bestrebungen, sie aufzuheben oder anzupassen.
Die Bundesärztekammer hat Empfehlungen zur Fortpflanzungsmedizin veröffentlicht, die eine Reform des Embryonenschutzgesetzes vorschlagen. Dazu gehört die Forderung, die Anzahl der zu kultivierenden Embryonen im individuellen Einzelfall anhand medizinischer Kriterien gemeinsam mit dem Paar zu bestimmen. Ziel ist es, möglichst keine "überzähligen" Embryonen entstehen zu lassen und den Single Embryo Transfer zu fördern.
Ein weiterer Punkt, der diskutiert wird, ist das Verbot der Eizellspende in Deutschland. Viele Paare weichen für eine Eizellspende ins Ausland aus. Die Befürworter einer Legalisierung in Deutschland unterstreichen die Notwendigkeit klarer Rahmenbedingungen und die Vermeidung von Kommerzialisierung.
Auch die Spende von befruchteten Eizellen, die nicht im Rahmen eines Behandlungszyklus übertragen wurden, soll gesetzlich geregelt werden. Hierbei wird betont, dass die Spendereltern eine Gewissensentscheidung treffen und die entstehenden Kinder das Recht haben sollten, über ihre biologische Abstammung informiert zu werden.
Statistische Betrachtungen und individuelle Chancen
Statistisch gesehen nimmt mit steigendem Alter der Frau der Anteil genetisch intakter Eizellen ab. Dies kann die Wahrscheinlichkeit beeinflussen, dass alle befruchteten Eizellen gesund sind. Hinzu kommen Faktoren wie die Spermienqualität des Partners und mögliche unvorhergesehene Entwicklungen während der Kultivierung.
Trotz aller Statistiken und medizinischen Erwägungen ist jede Kinderwunschbehandlung ein individueller Prozess. Viele Frauen berichten von Erfolgen, selbst wenn die anfängliche Eizellanzahl gering war. Die Hoffnung auf eine Schwangerschaft bleibt bestehen, solange es eine oder mehrere gesunde Eizellen gibt, die sich potenziell entwickeln können.
Die entscheidende Botschaft, die sich aus den Erfahrungen vieler Frauen ergibt, ist, die Hoffnung nicht aufzugeben. Auch mit einer geringeren Anzahl von Eizellen sind die Chancen auf eine Schwangerschaft gegeben. Die Konzentration auf die Qualität und die individuelle Entwicklung der Embryonen ist oft ausschlaggebend.