Ein Schwangerschaftsdiabetes, auch als Gestationsdiabetes (GDM) bekannt, ist eine Form von Diabetes, die erstmals während der Schwangerschaft diagnostiziert wird. Er entsteht durch hormonelle Veränderungen, die die Wirkung von Insulin beeinträchtigen und zu einem Anstieg des Blutzuckerspiegels führen. Glücklicherweise verschwindet der Schwangerschaftsdiabetes in den meisten Fällen nach der Entbindung von selbst wieder.
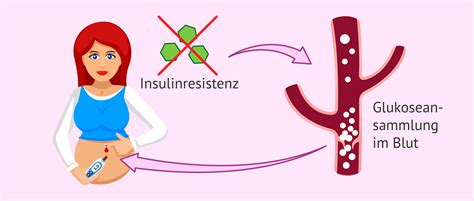
Frauen, die an Schwangerschaftsdiabetes erkranken, leiden nicht an einem manifesten Diabetes. Dennoch besteht bei einigen von ihnen ein erhöhtes Risiko, später im Leben einen dauerhaften Diabetes mellitus zu entwickeln. Der Insulinbedarf verändert sich bei allen Frauen während der Schwangerschaft. Insbesondere in der zweiten Schwangerschaftshälfte steigt er an, da die körpereigene Insulinwirkung nachlässt (Insulinresistenz). Wenn die Bauchspeicheldrüse nicht in der Lage ist, die erhöhte Insulinproduktion zu leisten, steigt der Blutzuckerspiegel an.
Es ist wichtig, den Schwangerschaftsdiabetes von einem bereits bestehenden Typ-1- oder Typ-2-Diabetes abzugrenzen, bei dem der Blutzuckerspiegel bereits vor der Schwangerschaft chronisch erhöht ist.
Ursachen und Risikofaktoren für Schwangerschaftsdiabetes
Die Risikofaktoren für Schwangerschaftsdiabetes ähneln denen für Typ-2-Diabetes. Dazu gehören neben einer genetischen Veranlagung vor allem Übergewicht, eine ungesunde Lebensweise mit wenig Bewegung und eine zu hohe Kalorienaufnahme.
Bestimmte Faktoren erhöhen das Risiko, einen Schwangerschaftsdiabetes zu entwickeln:
- Ein früherer Schwangerschaftsdiabetes in einer früheren Schwangerschaft.
- Typ-1- oder Typ-2-Diabetes bei den leiblichen Eltern oder Geschwistern.
- Herkunft von Frauen vom indischen Subkontinent, aus arabischen Ländern oder Nordafrika.
- Alter über 35 Jahre.
- Übergewicht (Body-Mass-Index (BMI) > 27 kg/m²).
- Obstruktives Schlafapnoe-Syndrom.
- Bereits vor der Schwangerschaft gestörte Glukosetoleranz.
- Geburt eines Kindes mit einem Geburtsgewicht über 4.500 g in der Vorgeschichte.
- Exzessive Gewichtszunahme während der aktuellen Schwangerschaft.
- Medikamentös ausgelöster Eisprung.
Auch ein Vitamin-D-Mangel wird mit einem erhöhten Risiko für die Entwicklung eines Schwangerschaftsdiabetes in Verbindung gebracht.
Häufigkeit und Diagnose
In Deutschland sind zwischen 5,4 und 13,2 Prozent aller Schwangeren von einem Schwangerschaftsdiabetes betroffen. Es besteht ein Zusammenhang zwischen dem Geburtsgewicht des Kindes und dem Glukosespiegel der Mutter; diabetische Mütter gebären in 15 bis 45 Prozent der Fälle Kinder mit einem Gewicht über 4.000 g.
Allen Schwangeren, die nicht bereits an bekanntem Diabetes leiden, wird zwischen der 24. und 28. Schwangerschaftswoche ein oraler Glukosetoleranztest (oGTT) angeboten. Bei bekannten Risikofaktoren kann dieser Test auch früher durchgeführt werden.
Der Test beginnt mit der Messung des Nüchternblutzuckers (mindestens 8 Stunden nach der letzten Mahlzeit). Anschließend trinkt die Schwangere 75 g Glukose, gelöst in 300 ml Wasser, innerhalb von 3-5 Minuten. Die aktuellen Grenzwerte für die Diagnose eines Schwangerschaftsdiabetes sind:
- Nüchtern: ≥ 92 mg/dl (5,1 mmol/l)
- Nach 1 Stunde: ≥ 180 mg/dl (10,0 mmol/l)
- Nach 2 Stunden: ≥ 153 mg/dl (8,5 mmol/l)
Bei einem auffälligen Screening-Test (z.B. 50g Glukose-Lösung und Messung nach einer Stunde) folgt zeitnah der diagnostische oGTT mit 75g Glukose.
Zusätzlich können bei Frauen mit vorangegangenem Schwangerschaftsdiabetes oder bekannten Risikofaktoren Ultraschalluntersuchungen zur Feststellung von Fehlbildungen oder Kardiotokografien zur Überwachung der kindlichen Herzfrequenz und Wehentätigkeit durchgeführt werden.
Behandlung des Schwangerschaftsdiabetes
In den meisten Fällen lässt sich der Schwangerschaftsdiabetes durch eine Kombination aus Ernährungsumstellung und vermehrter Bewegung erfolgreich behandeln. Dies gelingt bei etwa 70 bis 80 Prozent der betroffenen Frauen.
Ernährungsumstellung
Die Ernährungsumstellung zielt darauf ab, einen schnellen und starken Blutzuckeranstieg nach den Mahlzeiten zu vermeiden. Wichtige Empfehlungen sind:
- Regelmäßige Mahlzeiten: Verteilen Sie Ihre Mahlzeiten auf 3 Haupt- und 2-3 Zwischenmahlzeiten, um einen ausgeglichenen Blutzuckerspiegel über den Tag zu gewährleisten.
- Kohlenhydrate: Kohlenhydrate sollten etwa 40-50% des Energiebedarfs abdecken und in Form von 5-6 kleinen Mahlzeiten aufgenommen werden. Bevorzugen Sie ballaststoffreiche Lebensmittel wie Vollkornprodukte, Hülsenfrüchte, Gemüse und Obst. Diese werden langsamer verdaut, was zu einer verzögerten Freisetzung von Glukose ins Blut führt. Vermeiden Sie ballaststoffarme Produkte wie Weißbrot.
- Fett und Protein: Die Ernährung sollte einen mäßigen Fettgehalt (30-35%) und einen hohen Anteil an Proteinen (20%), Vitaminen und Mineralien enthalten.
- Fruchtsäfte und zuckerhaltige Getränke: Diese sollten vermieden werden, da sie sehr schnell aufgenommen werden und zu einem starken Blutzuckeranstieg führen. Trinken Sie stattdessen ausreichend Wasser oder ungesüßten Tee.
- Süßwaren: Süßwaren, Gebäck und Kuchen enthalten neben Zucker oft auch viel Fett und sollten nur in Maßen konsumiert werden.
- Obstverzehr: Beschränken Sie den Obstverzehr auf etwa 2 Portionen à 150 Gramm pro Tag. Sehr süße Obstsorten wie Bananen oder Weintrauben sind weniger geeignet.

Übergewichtige Schwangere sollten eine moderat kalorienreduzierte Kost zu sich nehmen, wobei auf das Wachstum des Kindes geachtet werden muss, um eine Hungerketose zu vermeiden. Die Gewichtszunahme während der Schwangerschaft sollte sich innerhalb der erwarteten Grenzen bewegen.
Bewegung
Körperliche Aktivität erhöht die Insulinempfindlichkeit und senkt somit den Insulinbedarf. Empfehlenswert sind beispielsweise regelmäßige, flotte Spaziergänge von mindestens 30 Minuten Dauer.
Medikamentöse Behandlung
Wenn die Blutzuckerwerte durch Ernährungsumstellung und Bewegung nicht ausreichend gesenkt werden können, kann eine medikamentöse Behandlung notwendig werden. In etwa 25% der Fälle ist eine Insulintherapie erforderlich. Insulin ist ein körpereigenes Hormon, das den Blutzucker senkt und für das ungeborene Kind ungefährlich ist, da es die Plazentaschranke nicht überwindet.
Bei einer Insulintherapie spritzt sich die Schwangere entweder ein langwirksames Insulin zur Abdeckung des Grundbedarfs und/oder kurzwirkendes Insulin zu den Mahlzeiten. Die Insulindosis muss laufend an den wechselnden Bedarf angepasst werden.
Seit Kurzem sind auch blutzuckersenkende Tabletten während der Schwangerschaft offiziell zugelassen.
Frauen mit Diabetes mellitus sollten bereits in der Phase des Kinderwunsches und in der Frühschwangerschaft eine Folsäure-Supplementierung (mindestens 0,4 mg/Tag) erhalten, um das Risiko für Neuralrohrdefekte zu reduzieren.
Mögliche Komplikationen und ihre Vermeidung
Ein unbehandelter oder schlecht eingestellter Schwangerschaftsdiabetes kann zu Komplikationen für Mutter und Kind führen. Dazu gehören:
- Größere Kinder (Makrosomie): Dies kann zu Geburtsverletzungen bei Mutter und Kind führen, insbesondere zu Schulterdystokien, bei denen die Schulter des Kindes im Geburtskanal stecken bleibt.
- Erhöhtes Risiko für Schwangerschaftsvergiftung (Präeklampsie) bei der Mutter.
- Reifestörungen beim Kind.
Durch eine gute Behandlung des Schwangerschaftsdiabetes können diese Risiken deutlich reduziert werden.
Schwangerschaftsdiabetes und die Zeit nach der Geburt
Die gute Nachricht ist, dass sich der Blutzuckerspiegel bei den meisten Frauen nach der Entbindung wieder normalisiert. Dennoch haben Frauen, die einen Schwangerschaftsdiabetes hatten, ein deutlich erhöhtes Risiko, später an Typ-2-Diabetes zu erkranken. Dieses Risiko kann bis zu zehnfach höher sein als bei Frauen ohne Schwangerschaftsdiabetes.
Daher ist eine engmaschige Nachsorge unerlässlich:
- 6 bis 12 Wochen nach der Entbindung sollte ein oraler Glukosetoleranztest (oGTT) durchgeführt werden.
- Anschließend wird eine regelmäßige Diabetes-Kontrolle empfohlen, je nach individuellem Risiko alle 1-3 Jahre (mittels Nüchternblutzucker, Langzeitblutzucker HbA1c oder erneutem oGTT).
- Bei erneuter Planung einer Schwangerschaft sollte bereits im ersten Trimester ein Test auf erhöhte Blutzuckerwerte erfolgen.
Nur etwa 40 Prozent der Frauen nehmen an den empfohlenen Nachuntersuchungen teil, obwohl diese entscheidend sind, um Folgeerkrankungen frühzeitig zu erkennen und zu behandeln.
Frauen mit Schwangerschaftsdiabetes haben auch ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen. Lebensstiländerungen wie eine gesunde Ernährung, regelmäßige Bewegung und die Aufrechterhaltung eines gesunden Körpergewichts sind daher entscheidend, um das Risiko für Typ-2-Diabetes und Herz-Kreislauf-Erkrankungen langfristig zu minimieren.
Stillen kann sich positiv auf die Blutzuckerwerte des Babys auswirken und einen Schutz vor Risikofaktoren für Herz-Kreislauf-Erkrankungen bieten.
Nach einer Geburt: Das passiert im Körper | #trivialgenial | DAK-Gesundheit
Es ist wichtig, dass Frauen mit Schwangerschaftsdiabetes ihre behandelnden Ärzte (Gynäkologen, Hausärzte, Diabetologen) über ihre Diagnose informieren, damit die Nachsorge optimal geplant und durchgeführt werden kann. Dies gilt auch für den Kinderarzt, um die gesunde Entwicklung des Kindes zu begleiten.
tags: #verschwindet #schwangerschaftsdiabetes #wieder