Der Gestationsdiabetes, auch als Schwangerschaftsdiabetes bekannt, ist eine Störung des Blutzuckerstoffwechsels, die spezifisch während der Schwangerschaft auftritt. Ein stabiler Blutzuckerspiegel ist für die Gesundheit von Mutter und Kind von entscheidender Bedeutung. In Deutschland ist etwa jede siebte Schwangere von diesem Zustand betroffen. Hormone der Plazenta in der zweiten Schwangerschaftshälfte sorgen dafür, dass der mütterliche Blutzucker nicht zu stark absinkt, um das Baby kontinuierlich mit Energie zu versorgen. Gerät dieses System jedoch aus dem Gleichgewicht, kann der Blutzuckerspiegel nach Mahlzeiten und Snacks zu lange erhöht bleiben, was das Kind wiederholt Phasen der Überernährung aussetzt.
Die Diagnose eines Schwangerschaftsdiabetes kann für werdende Mütter beunruhigend sein. Häufige Fragen drehen sich um den weiteren Verlauf, die Notwendigkeit von Medikamenten und mögliche Auswirkungen auf das Baby. Während der Schwangerschaft verändert sich der mütterliche Stoffwechsel, um das heranwachsende Kind mit ausreichend Energie zu versorgen. Wenn das ungeborene Kind jedoch über längere Zeit zu viel Zucker über die Nabelschnur erhält, können verschiedene Bereiche seines Körpers beeinflusst werden.
Ursachen und Risikofaktoren für Gestationsdiabetes
Der Stoffwechsel kann entgleisen, da sich der Hormonhaushalt während der Schwangerschaft umstellt. Im Verlauf der Schwangerschaft nimmt die Insulinempfindlichkeit der Zellen ab, was einen erhöhten Insulinbedarf zur Folge hat. Die Bauchspeicheldrüse muss mehr Insulin produzieren, um Kohlenhydrate in die Körperzellen zu transportieren. Kann das Insulin nicht ausreichend wirken, führt dies zu erhöhten Blutzuckerwerten. Grundsätzlich kann jede Frau an Schwangerschaftsdiabetes erkranken, unabhängig von Alter und Gewicht. Dennoch gibt es bestimmte Risikogruppen, darunter Frauen über 45 Jahre, Frauen mit einem Body-Mass-Index (BMI) über 30, Frauen, die bereits ein Kind mit über 4500 Gramm geboren haben, Frauen mit einem PCO-Syndrom oder Frauen mit familiärer Vorbelastung. Bei diesen Patientinnen wird oft bereits vor der 24. Schwangerschaftswoche ein Zuckerbelastungstest durchgeführt.
Faktoren, die das Risiko erhöhen, an Schwangerschaftsdiabetes zu erkranken, sind starkes Übergewicht, eine ungesunde Ernährung und eine familiäre Vorgeschichte von Diabetes. Eine genetische Veranlagung zum Übergewicht, ein hohes Alter der Mutter (über 35 Jahre) und das Erwarten eines Jungen können ebenfalls eine Rolle spielen.
Diagnose und Überwachung von Schwangerschaftsdiabetes
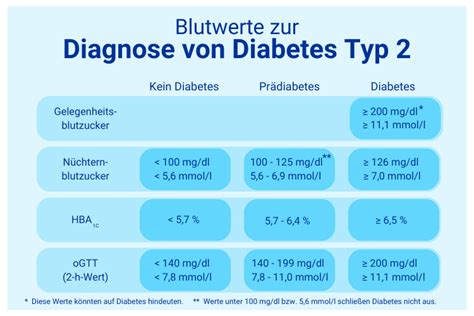
Schwangerschaftsdiabetes verläuft oft symptomlos und wird daher meist nur durch entsprechende Tests während der Schwangerschaftsvorsorge erkannt. Jede werdende Mutter durchläuft ein Routinescreening. Dabei wird zunächst der Blutzuckerwert bestimmt. Bei auffälligen Werten, insbesondere bei Risikopatientinnen, wird ein Zuckerbelastungstest (Glukosetoleranztest) durchgeführt. Dieser beginnt oft mit einem 50g-„Suchtest“. Bei einem auffälligen Ergebnis folgt der 75g-oGTT (oraler Glukosetoleranztest), bei dem die Frau nüchtern eine Zuckerlösung trinkt und ihr Blutzuckerwert zu verschiedenen Zeitpunkten gemessen wird. Bei Risikoschwangeren kann direkt der größere Test empfohlen werden.
Die Überwachung des Kindes erfolgt bei Gestationsdiabetes, sowohl bei diätetischer Einstellung als auch bei Insulinpflichtigkeit, regelmäßig mittels Ultraschalluntersuchungen zur Wachstumskontrolle. Diese finden in Zusammenarbeit zwischen Frauenarzt und spezialisierten Zentren statt. Zusätzlich werden regelmäßige kardiotokographische (CTG)-Kontrollen durchgeführt, deren Zeitpunkt je nach Behandlungsart variiert (ab 36. SSW bei diätetischer Führung, ab 32. SSW bei Insulinpflichtigkeit).
Auswirkungen von Gestationsdiabetes auf das Baby
Ein gesteigertes Zuckerangebot über die Nabelschnur kann zu einem übermäßig gesteigerten Wachstum des Kindes führen. Insbesondere ein großer Bauchumfang des Babys kann unter der Geburt zu Komplikationen führen. Die Kinder diabetischer Mütter leiden häufiger unter Anpassungsstörungen und potenziell lebensbedrohlichen Unterzuckerungen direkt nach der Geburt. Auch das Risiko für Neugeborenen-Gelbsucht ist erhöht. Langfristig besteht ein erhöhtes Risiko für das Kind, später im Leben an Übergewicht und Diabetes zu erkranken.
Die Messwerte für den Kopfumfang und Bauchumfang werden regelmäßig im Vergleich kontrolliert. Wenn beide Messwerte etwa dem 50. Perzentilwert entsprechen, was bedeutet, dass sie im Durchschnitt für die jeweilige Schwangerschaftswoche liegen, ist dies in der Regel ein positives Zeichen. Abweichungen, wie ein Kopfumfang über dem Wert für die aktuelle Woche und ein Bauchumfang unter der Norm, können Anlass zur Sorge geben, sollten aber im Gesamtkontext und nach ärztlicher Einschätzung betrachtet werden. Grundsätzlich ist es problematisch, wenn der Bauchumfang größer als der Kopfumfang ist, da dies zu Entbindungsproblemen führen kann. Gedanken über mögliche Schäden durch Diabetes werden in der Regel erst gemacht, wenn der Bauchumfang über der 99. Perzentile liegt. Hinzukommt, dass die einzelnen Maße nie exakt auf einer Perzentile liegen, aber wenn sie in sich stimmig sind, wie beispielsweise um die 50. Perzentile, ist dies meist unbedenklich.
Das gesteigerte Wachstum des Kindes, insbesondere der Bauchumfang, kann zu schwerwiegenden Komplikationen während der Geburt führen. Die kindliche Bauchspeicheldrüse produziert bei dauerhaft zu viel Zucker vermehrt Insulin, ein wichtiges Wachstumshormon, das die Fetteinlagerung anregt. Dies kann zu einem übermäßigen Wachstum und einem höheren Geburtsgewicht führen, was die Geburt erschweren oder einen Kaiserschnitt notwendig machen kann. Bei Kindern mit erhöhtem Gewicht besteht zudem die Gefahr, dass die Schultern während der Geburt im Geburtskanal stecken bleiben (Schulterdystokie).
Folgen für die Mutter und langfristige Risiken
Für die Mutter erhöht ein Gestationsdiabetes das Risiko für eine Präeklampsie während der Schwangerschaft und die spätere Entwicklung eines Diabetes mellitus Typ 2. Nach der Geburt verschwindet der Schwangerschaftsdiabetes bei den meisten Frauen von selbst, insbesondere bei guter diätetischer Einstellung. Wurde Insulin gespritzt, endet die Therapie mit der Geburt. Dennoch ist eine Nachuntersuchung mittels Zuckertest 6-12 Wochen nach der Entbindung wichtig. Die langfristige Umstellung der Ernährung und ein gesunder Lebensstil mit ausreichender Bewegung senken das individuelle Risiko für die Entwicklung eines Diabetes mellitus Typ 2.
Ein erhöhtes Risiko für die Entwicklung von Übergewicht und Fettleibigkeit (Adipositas) im späteren Leben sowie für Typ-2-Diabetes oder das Metabolische Syndrom wird bei Kindern von Müttern mit Schwangerschaftsdiabetes beobachtet. Die genauen Mechanismen, durch die erhöhte Blutzuckerwerte der Mutter die Wahrscheinlichkeit für diese späteren Erkrankungen beeinflussen, sind noch nicht vollständig geklärt. Der Lebensstil der Eltern, sowohl der Mutter als auch des Vaters zum Zeitpunkt der Zeugung, spielt eine Rolle bei der langfristigen Gesundheit des Kindes.
Behandlung und Entbindung bei Gestationsdiabetes
Wenn ein Gestationsdiabetes festgestellt wird, erfolgt in der Regel eine Überweisung an einen Diabetologen mit Erfahrung in der Betreuung von Schwangeren. Dort erhalten die Patientinnen Schulungen zu Ernährung, Lebensstiländerungen und Blutzuckerselbstmessung. Bei zwei von drei betroffenen Schwangeren reichen eine ausgewogene Ernährung mit Vermeidung ungünstiger Kohlenhydrate und regelmäßige Bewegung aus, um die Blutzuckerwerte zu normalisieren. Sollte dies nicht ausreichen, kann eine Insulintherapie notwendig werden.
Die Entbindung wird individuell geplant und besprochen. Bei Schwangeren mit diätetisch eingestelltem Gestationsdiabetes sollte die Entbindung mindestens in einer Klinik mit perinatalem Schwerpunkt erfolgen. Bei insulinpflichtigem Gestationsdiabetes ist ein Perinatalzentrum Level 1 oder 2 ratsam. Je nach individuellem Verlauf kann eine Geburtseinleitung am errechneten Geburtstermin oder früher erfolgen. Ein primärer Kaiserschnitt kann in der Regel vermieden werden. Direkt nach der Geburt kann dem Baby eine zuckerhaltige Lösung zur Frühfütterung angeboten werden, um eine Unterzuckerung zu vermeiden.
Natürliche Geburtseinleitung I Terminüberschreitung I #geburt #schwangerschaft
Vorgeburtliche Kolostrumgewinnung und Stillen
Für Mütter mit Gestationsdiabetes wird das Stillen besonders empfohlen, da es gesundheitliche Vorteile für Mutter und Kind bietet. Eine lange Stillzeit kann den Beginn eines Altersdiabetes bei der Mutter hinauszögern. Gestillte Kinder von Diabetikerinnen erkranken seltener an Altersdiabetes oder Typ-1-Diabetes und haben ein geringeres Risiko, im späteren Leben übergewichtig zu werden. Um die Stillbeziehung zu unterstützen, wird oft eine Anleitung zur vorgeburtlichen Kolostrumgewinnung angeboten. Dieses Kolostrum (Vormilch) kann das Neugeborene in den ersten Lebenstagen vor Unterzuckerung schützen.
Nach der Geburt: Was tun?
Die Insulintherapie endet mit Geburtsbeginn. Die Blutzuckerwerte werden auf der Wochenstation weiterhin beobachtet. Eine Wiederholung des 75g-oGTT 6-12 Wochen nach der Geburt ist essenziell. Regelmäßige zukünftige Diagnostik, angepasst an das individuelle Risiko, ist ebenfalls ratsam. Die langfristige Umstellung der Ernährung und Lebensgewohnheiten, insbesondere ausreichende Bewegung, senkt das Risiko für die Entwicklung eines Diabetes mellitus Typ 2.
Bei einer erneuten Schwangerschaft besteht ein Wiederholungsrisiko von etwa 40 %. Daher wird eine frühzeitige Diabetesdiagnostik bereits im ersten Trimenon empfohlen, zusätzlich zur routinemäßigen Diagnostik zwischen der 24. und 27. Schwangerschaftswoche.
tags: #schwangerschaftsdiabetes #bauch #und #kopfumfang