Während der Schwangerschaft passt sich der Stoffwechsel der werdenden Mutter an die neue Situation an. Dabei kann sich auch der Zuckerspiegel im Blut erhöhen. Wenn der Zuckerspiegel bestimmte Grenzwerte überschreitet, spricht man von Schwangerschaftsdiabetes (Gestationsdiabetes). Einmal erkannt, kann die Frau einiges tun, um ihren Zuckerspiegel zu kontrollieren. Die Informationen dieses Artikels können und sollen einen Arztbesuch nicht ersetzen und dürfen nicht zur Selbstdiagnostik oder -behandlung verwendet werden.
Was ist Schwangerschaftsdiabetes?
Bei den meisten Frauen bleiben die Blutzuckerwerte während der Schwangerschaft normal. Übersteigt der Blutzuckerwert aber eine bestimmte Grenze, sprechen Ärztinnen und Ärzte von einem Schwangerschaftsdiabetes (Gestationsdiabetes). Der Übergang von einem leicht erhöhten Blutzuckerspiegel zu einem Schwangerschaftsdiabetes ist fließend. Denn während der Schwangerschaft verändert sich der Stoffwechsel. Nach dem Essen wird Zucker langsamer aus dem Blut in die Körperzellen aufgenommen. Daher sind erhöhte Blutzuckerwerte bei vielen Schwangeren nicht ungewöhnlich. Nach der Geburt normalisieren sie sich in der Regel wieder. Ein Schwangerschaftsdiabetes bedeutet nicht, dass die Betroffenen einen Diabetes mellitus und damit eine chronische Erkrankung haben.
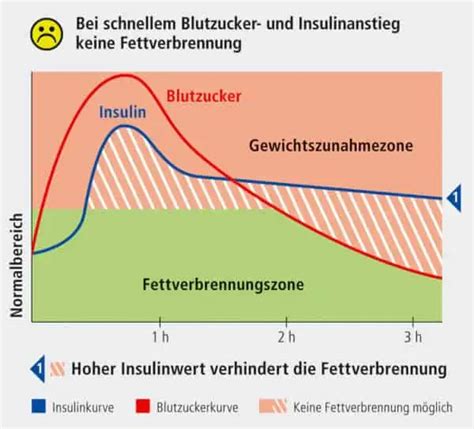
Ursachen und Risikofaktoren für Schwangerschaftsdiabetes
Unter dem Einfluss der Schwangerschaftshormone verändert sich der Stoffwechsel. Die Körperzellen nehmen den im Blut gelösten Zucker aus der Nahrung langsamer auf. Dadurch erhöht sich der Blutzuckerspiegel. Mit dem Alter der werdenden Mutter steigt das Risiko, einen Schwangerschaftsdiabetes zu entwickeln. Ein weiterer Grund ist das Gewicht - mehr Kilos auf der Waage bedeuten häufig auch einen höheren Blutzuckerspiegel. Die Schwangeren werden wie die gesamte Bevölkerung immer übergewichtiger.
Folgende Faktoren begünstigen Schwangerschaftsdiabetes:
- Typ-2-Diabetes bei den Eltern und/oder Geschwistern
- Faktoren, die eine Insulinresistenz begünstigen, wie beispielsweise Übergewicht
- Übermäßige Gewichtszunahme während der Schwangerschaft
- Schwangerschaftsdiabetes während einer vorherigen Schwangerschaft
- Alter über 35 Jahre
- 3 oder mehr Fehlgeburten hintereinander
- Geburtsgewicht früherer Kinder über 4.500 Gramm
- Polyzystisches Ovarialsyndrom (Stoffwechselerkrankung bei Frauen)
- Herkunft aus Süd- und Ostasien, Lateinamerika, Afrika oder dem Mittleren Osten
- Schlaf-Apnoe (Atemstörungen während des Schlafs)
Frauen mit Übergewicht erkranken wesentlich häufiger an Schwangerschaftsdiabetes als Frauen mit Normalgewicht. Bereits bei einem Body-Mass-Index (BMI) von 25 bis 30 kg/m² ist das Risiko um das 2- bis 6-fache erhöht. Bei Frauen mit noch höherem BMI kommt es bis zu 20-mal häufiger zu einem Schwangerschaftsdiabetes als bei normalgewichtigen Frauen. Übergewicht oder starkes Übergewicht (Adipositas) und Bewegungsmangel verstärken die hormonell bedingte Insulinresistenz, die bei jeder Schwangerschaft auftritt.
Ein weiterer Risikofaktor für Schwangerschaftsdiabetes liegt in den Erbanlagen (Genen). Dabei spielen vor allem Veränderungen in der Erbanlage eine Rolle, die die Insulinempfindlichkeit herabsetzen. Eine solche Insulinresistenz ist charakteristisch für Schwangerschaftsdiabetes. Andere Gen-Veränderungen hindern die Bauchspeicheldrüse daran, ausreichend Insulin zu produzieren. Eine herabgesetzte Insulinempfindlichkeit in Kombination mit einer eingeschränkten Insulinproduktion führt zu einem relativen Insulinmangel.
Gut zu wissen: Vor und während der Schwangerschaft zu rauchen erhöht das Risiko, einen Schwangerschaftsdiabetes zu entwickeln. Studien zeigen zudem, dass Schwangere, die einen Jungen erwarten, ein 4 Prozent höheres Risiko für einen Schwangerschaftsdiabetes aufweisen als bei einem Mädchen.
Diagnose von Schwangerschaftsdiabetes
Ein Schwangerschaftsdiabetes lässt sich am besten mit einem Zuckertest (Glukosetoleranztest) nachweisen. Damit wird untersucht, wie der Körper auf eine größere Menge Traubenzucker (Glukose) reagiert. Der Test wird Frauen in der 24. bis 27. Schwangerschaftswoche angeboten. Beim Vortest trinken die Schwangeren ein Glas Zuckerwasser. Daraufhin wird einer Armvene etwas Blut abgenommen und der Blutzuckerwert bestimmt. Ist der Wert erhöht, wird ein zweiter Test durchgeführt. Dieser läuft ähnlich ab, ist aber etwas aufwendiger.
Der sogenannte Glukosetoleranztest zwischen der 24. und 28. Schwangerschaftswoche ist wichtig - um Gestationsdiabetes entweder auszuschließen oder frühzeitig und gut zu behandeln. Dafür sollten Schwangere ein wenig Zeit mitbringen. In der Frauenarztpraxis müssen sie eine genau definierte Zuckerlösung trinken. Beim Vortest werden 50 Gramm Glukose in Wasser gelöst. Nach einer Stunde wird Blut abgenommen und der Zuckerwert bestimmt. Wird ein Blutzuckerwert von 135 mg/dl (7,5 mmol/l) oder mehr gemessen, wird ein zweiter Zuckertest mit 75 Gramm Glukose durchgeführt. Hier darf die Schwangere acht Stunden vor dem Test nichts essen und bekommt zweimal Blut abgenommen, einmal eine Stunde nachdem sie die Zuckerlösung getrunken hat, ein weiteres Mal zwei Stunden danach.
Die Diagnose eines Schwangerschaftsdiabetes liegt vor, falls einer der folgenden Blutzuckerwerte erreicht oder überschritten ist:
- Nüchtern: 92 mg/dl (5,1 mmol/l)
- Nach 1 Stunde: 180 mg/dl (10,0 mmol/l)
- Nach 2 Stunden: 153 mg/dl (8,5 mmol/l)
Liegen die Werte noch höher, liegt eine Form eines anderen Diabetes-Typs (zum Beispiel Typ-1- oder Typ-2-Diabetes) vor, was in weiteren Tests genau abgeklärt werden sollte.
Der Vortest mit 50 Gramm Glukose wird in der Regel von der Krankenkasse bezahlt. Ergibt dieser Test Werte über 135 mg/dl (7,5 mmol/l), wird der anschließende Diagnosetest mit 75 Gramm Glukose von der Krankenkasse erstattet.
Symptome von Schwangerschaftsdiabetes
Meist verursacht ein Schwangerschaftsdiabetes keine Symptome. Steigt der Blutzuckerspiegel sehr stark an, kann es aber zu Beschwerden wie Müdigkeit, Schwäche oder erhöhtem Durstgefühl kommen, ähnlich wie bei anderen Diabetes-Formen. Meistens verursacht Schwangerschaftsdiabetes am Anfang keine Symptome. Schwangerschaftsdiabetes: Auswirkungen auf Geburt, Mutter und Kind Mit zu hohen Blutzuckerwerten steigt das Risiko für eine Frühgeburt.
Folgen von Schwangerschaftsdiabetes für Mutter und Kind
Ein Schwangerschaftsdiabetes steigt das Risiko für bestimmte seltene Geburtskomplikationen etwas an. Bei den allermeisten Frauen mit Schwangerschaftsdiabetes verläuft die Schwangerschaft ansonsten normal: Sie bringen ein gesundes Kind zur Welt.
Im Durchschnitt sind die Kinder von Frauen mit Schwangerschaftsdiabetes bei der Geburt etwas schwerer. Betroffene sollten sich von diesem Durchschnittswert allein aber nicht beunruhigen lassen. Bei der Geburt größerer Kinder kommt es nach dem Austritt des Kopfs öfter zu einer Verzögerung. Bleibt die Schulter des Kinds im Becken der Mutter hängen (die sogenannte Schulterdystokie), besteht das Risiko, dass das Kind nicht genügend Sauerstoff bekommt. Vorsichtshalber ergreifen Hebammen oder Ärztinnen und Ärzte dann schnelle Gegenmaßnahmen. Zu einer Schulterdystokie kommt es bei etwa 4 von 100 Kindern, deren Mütter ihren Schwangerschaftsdiabetes nicht behandeln. Schwerere Verletzungen und Notfallsituationen sind aber selten.
Frauen mit einem Schwangerschaftsdiabetes haben auch ein höheres Risiko für eine sogenannte Präeklampsie. Dabei handelt es sich um eine ebenfalls seltene Schwangerschaftserkrankung, bei der vermehrt Eiweiß ins Urin ausgeschieden wird und der Blutdruck steigt. Bei einer Präeklampsie kommt es zudem zu Wassereinlagerungen im Körper.
Auch Geburtsverletzungen, wie etwa ein Dammriss, sind wahrscheinlicher. Das liegt zum Beispiel daran, dass die Babys der betroffenen Frauen meist schwerer sind. Auch empfehlen Mediziner bei Schwangerschaftsdiabetes häufig die Bauchgeburt - einen Kaiserschnitt. Sind die Babys sehr groß, kann es sein, dass die Schulter des Babys nicht durch den Geburtskanal passt. Um diese Komplikation zu umgehen, wird zu einem Kaiserschnitt geraten.
Bekommt das ungeborene Kind über längere Zeit zu viel Zucker über die Nabelschnur, kann das verschiedene Bereiche im kindlichen Körper beeinflussen. Das Ungeborene kann beispielsweise übermäßig wachsen und ein höheres Geburtsgewicht erreichen, was die Geburt erschweren oder einen Kaiserschnitt erforderlich machen kann. Bei Kindern von Müttern mit Schwangerschaftsdiabetes kann es direkt nach der Geburt zu Problemen kommen, darunter zum Beispiel die Neigung zu Unterzuckerungen oder Neugeborenen-Gelbsucht sowie Atemprobleme.
Die meisten Frauen, bei denen Schwangerschaftsdiabetes diagnostiziert wird, erleben einen normalen Schwangerschaftsverlauf. Es können jedoch körperliche Beschwerden auftreten wie:
- Harnwegsinfektionen und Infektionen der Vagina
- Vorzeitige Wehen, die das Risiko für eine Frühgeburt erhöhen
- Bluthochdruck, der manchmal von vermehrter Eiweißausscheidung im Urin begleitet wird
- Kaiserschnittentbindung oder Geburtsverletzungen durch das erhöhte Geburtsgewicht des Kindes
Meist normalisieren sich die Blutzuckerwerte der Mütter nach der Geburt, aber das Risiko für gesundheitliche Folgen bleibt erhöht. Laut der Leitlinie, an der sich Ärztinnen und Ärzte bei der Behandlung von Gestationsdiabetes orientieren, entwickeln mehr als 35 Prozent der betroffenen Frauen in den ersten zehn Jahren nach der Geburt Diabetes Typ 2. Somit steigt auch ihr Risiko für Herzerkrankungen und Schlaganfall. Und die Gefahr ist größer, beim nächsten Kind wieder einen Schwangerschaftsdiabetes zu bekommen.
Riesen-Frühchen: Natürliche Geburt trotz Schwangerschaftsdiabetes! | Klinik am Südring | SAT.1 TV
Prävention von Schwangerschaftsdiabetes
Schwangere, die sich kohlenhydratreich ernähren oder übergewichtig sind, haben häufiger einen Schwangerschaftsdiabetes als werdende Mütter, die sich regelmäßig bewegen und ausgewogen essen.
Frauen mit Übergewicht und Kinderwunsch sollten möglichst schon vor der Schwangerschaft ihre Ernährung ändern. Weil das nicht einfach ist, kann eine Ernährungsberatung, etwa in der Hausarztpraxis, dabei unterstützen. Dann ist ein möglicher Schwangerschaftsdiabetes leichter zu behandeln und es kann häufiger auf Insulin verzichtet werden.
Behandlung von Schwangerschaftsdiabetes
Die bei einem Schwangerschaftsdiabetes erhöhten Blutzuckerwerte lassen sich meistens schon durch eine Ernährungsumstellung ausreichend senken. Die Betroffenen können sich dafür von ihrer Ärztin oder ihrem Arzt beraten lassen.
Die Behandlung während der Schwangerschaft ist individuell. Etwa eine von drei Frauen benötigt eine Behandlung mit dem Hormon Insulin, das den Blutzuckerspiegel senkt. Es muss täglich unter die Haut gespritzt werden. Die meisten Frauen aber können ihre erhöhten Blutzuckerwerte auch ohne Spritzen senken, indem sie auf ihre Ernährung achten und sich mehr bewegen.
Eine gesunde Ernährung bedeutet zum Beispiel: Weißmehlprodukte, Fertiggerichte, Süßigkeiten und Limonaden oder Säfte meiden. Sie lassen den Blutzucker rasch ansteigen und fördern die Gewichtszunahme. Je höher der Body-Mass-Index (BMI) - also das Verhältnis von Körpergewicht zur Körpergröße im Quadrat - vor der Schwangerschaft ist, desto weniger Kilos sollten mit Baby im Bauch hinzukommen.
Gut zu wissen: „Abnehmen wird in der Schwangerschaft nicht empfohlen“, sagt Prof. Dr. Sandra Hummel, leitende Wissenschaftlerin für den Forschungsbereich „Lifestyle, Übergewicht und epigenetische Prägung bei Typ-1- und Gestationsdiabetes“ am Helmholtz Zentrum München. Bei starker Gewichtszunahme aber auf jeden Fall mit der Ärztin oder dem Arzt sprechen.
Neben der Ernährung auch sehr wichtig: Bewegung! So viel und so oft wie möglich. „Spaziergänge, Nordic Walking oder Schwimmen sind absolut empfehlenswert“, betont Diabetologin Katharina Laubner. Auf Leistungssport oder risikoreiche Sportarten sollten Schwangere dagegen besser verzichten.
Bei zwei von drei betroffenen Schwangeren genügt bereits eine ausgewogene Ernährung mit Vermeidung ungünstiger Kohlenhydrate und regelmäßige Bewegung (z.B. zügiges Laufen, Schwimmen, Fahrradfahren) zu einer ausreichenden Normalisierung der Blutzuckerwerte. Führt dies nicht zum gewünschten Erfolg, muss Insulin zur Normalisierung des Blutzuckerhaushalts zusätzlich eingesetzt werden. Die Anleitung zum Spritzen und Festlegung der Dosis erfolgt durch Ihren Diabetologen/Ihre Diabetologin.
Nachsorge und langfristige Auswirkungen
Ist das Kind auf der Welt, bietet die Ärztin oder der Arzt der Mutter erneut einen Blutzuckertest an. Zeigt sich, dass die Werte wieder normal sind, ist keine weitere Behandlung nötig.
Die Nachsorgeuntersuchung wird der Blutzucker der Mutter sechs bis zwölf Wochen nach der Geburt mit einem weiteren Glukosetoleranztest überprüft. Dieser Test ist allerdings aufwändiger, die Frauen müssen dafür etwa zwei Stunden einplanen und nüchtern in die Praxis kommen. Laut dem Wissenschaftlichen Institut der niedergelassenen Diabetologen machen diesen Check aber nur 40 Prozent der betroffenen Frauen. Warum? „Wenn das Baby erst mal da ist, gerät der Schwangerschaftsdiabetes oft in Vergessenheit“, so Katharina Laubner. Betroffene sollten aber unbedingt bei der Frauenärztin oder dem Frauenarzt einen Termin zur Blutzuckerkontrolle vereinbaren.
Sandra Hummel betont mit Blick auf die Gesundheit vor allem die Bedeutung des Stillens: „Es ist einer der wenigen Faktoren, von denen wir wissen, dass er einen schützenden Effekt hat, sowohl für die Mutter als auch für das Kind.“ Studien zeigen: Wenn Mütter mit Schwangerschaftsdiabetes ihr Baby nach der Geburt stillen, verbessert sich ihr Zuckerstoffwechsel. Je länger sie stillen, desto geringer ist das Risiko, später an Typ-2-Diabetes zu erkranken. Das Risiko kann durch das Stillen um über 40 Prozent gesenkt werden - und ein möglicher Typ-2-Diabetes kann sich um etwa zehn Jahre nach hinten verschieben.
Ein Grund für den positiven Effekt des Stillens ist, dass dabei bestimmte Stoffe im Körper freigesetzt werden - zum Beispiel der Botenstoff Serotonin. Das hilft der Bauchspeicheldrüse, mehr sogenannte Betazellen zu bilden. Diese Zellen stellen Insulin her, das den Blutzucker reguliert, weshalb stillende Frauen mit Diabetes oft bessere Blutzuckerwerte haben als Mütter, die nicht stillen.
Nach einem GDM entwickeln 35-60% der Frauen innerhalb von 10 Jahren einen Diabetes (7- bis 8-faches Risiko im Vergleich zu glukosetoleranten Schwangeren). Frauen nach GDM haben ein höheres Risiko für die Entwicklung eines metabolischen Syndroms. Das geht einher mit einem schon in jungen Jahren höheren Risiko für kardiovaskuläre Erkrankungen (koronare Herzkrankheit mit Myokardinfarkt, koronarem Bypass, Koronarangioplastie/Stentversorgung, Schlaganfall, pAVK).
Bei Frauen kaukasischer Herkunft liegt das Wiederholungsrisiko für GDM in weiteren Schwangerschaften bei 35-50%. Risikofaktoren sind Adipositas (BMI > 30 kg/m²), die Zahl der Schwangerschaften, eine GDM-Diagnose vor SSW 24 in früheren Schwangerschaften, eine Insulintherapie, ein Abstand von < 24 Monaten zwischen den Schwangerschaften, eine Gewichtszunahme von mehr als 3 kg zwischen den Schwangerschaften und eine erhöhte Nüchternblutglukose zwei Monate postpartum. Bei vorliegender Ethnizität mit hohem Diabetesrisiko (Asien, Lateinamerika) erhöht sich das Nachfolgerisiko auf 50-84%.

tags: #programmierung #gestationsdiabetes #maternales #insulin #auf #fetus