Was ist eine Periduralanästhesie (PDA)?
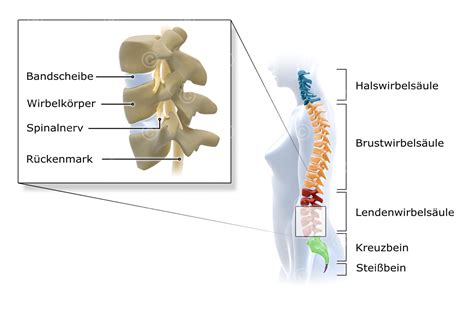
Die Periduralanästhesie, abgekürzt PDA, ist ein Verfahren der Regionalanästhesie, bei dem ein Lokalanästhetikum in den sogenannten Periduralraum injiziert wird. Dieser Bereich befindet sich außerhalb der harten Rückenmarkshaut (Dura mater) und umgibt den Wirbelkanal, in dem das Rückenmark verläuft. Durch die Injektion des Lokalanästhetikums werden die Nerven betäubt, die für die Schmerzleitung aus dem Operationsgebiet zum Gehirn zuständig sind.
Die PDA wird hauptsächlich bei ausgedehnten Operationen an der unteren Körperhälfte, wie beispielsweise an Bauch, Becken, Hüften oder Beinen, eingesetzt. Sie kann auch zur Linderung starker postoperativer Schmerzen verwendet werden. In der ATOS Orthoparc Klinik in Köln werden jedoch oft peripherere Nervenblockadetechniken bevorzugt, und die PDA wird nur selten und bei spezifischen Indikationen angewendet.
Unterschiede zur Spinalanästhesie
Der wesentliche Unterschied zwischen einer Periduralanästhesie und einer Spinalanästhesie liegt im Injektionsort des Lokalanästhetikums. Bei der Spinalanästhesie wird das Betäubungsmittel direkt in den Liquorraum (mit Gehirnflüssigkeit gefüllter Raum) eingespritzt, der sich innerhalb der harten Rückenmarkshaut befindet. Die Wirkung tritt hierbei schneller ein, aber die Dauer ist oft kürzer und die Steuerung der motorischen Blockade ist schwieriger.
Bei der Periduralanästhesie erfolgt die Injektion in den Periduralraum, der sich außerhalb der harten Rückenmarkshaut befindet. Dies führt zu einer etwas langsameren Wirkung, aber oft zu einer exzellenteren und länger anhaltenden Schmerzfreiheit. Die motorische Blockade kann je nach Dosierung und Art des Betäubungsmittels besser gesteuert werden.
Vorbereitung auf die PDA
Die Vorbereitung auf eine PDA beginnt mit einem persönlichen Gespräch mit den Anästhesie-Spezialisten. Hierbei werden Ihre individuellen Bedürfnisse und mögliche Risiken besprochen. Sie erhalten einen detaillierten schriftlichen Aufklärungsbogen, den Sie sorgfältig durchlesen und ausfüllen sollten. Auf Basis dieses Bogens wählen die Experten das für Sie passende Anästhesieverfahren aus.
Besonderes Augenmerk wird auf Ihre bestehende Medikation gelegt. Insbesondere blutverdünnende Medikamente (wie Lixiana®, Pradaxa®, Eliquis®, Marcumar etc.) müssen rechtzeitig auf Spritzen mit niedermolekularem Heparin umgestellt oder in Absprache mit Ihrem Hausarzt angepasst werden. Medikamente wie Aspirin® oder ASS müssen nur nach Rücksprache mit dem Anästhesisten abgesetzt werden.
Durchführung der PDA
Bevor die PDA durchgeführt wird, werden Sie im Vorbereitungsraum an Überwachungsgeräte angeschlossen. Anschließend werden Sie gebeten, sich aufzusetzen und einen runden Rücken zu machen, um den optimalen Zwischenwirbelraum in der Lendenwirbelsäule zu lokalisieren. Die Punktionsstelle liegt dabei weit unterhalb des Rückenmarks, was die Gefahr einer Verletzung minimiert.
Die Haut wird gründlich desinfiziert und der Punktionsort mit sterilen Tüchern abgedeckt. Anschließend erfolgt eine örtliche Betäubung der Punktionsstelle durch einen kleinen Stich. Die weitere Durchführung der Periduralanästhesie ist dann völlig schmerzfrei; Sie spüren allenfalls einen leichten Druck im Rücken.
Beim Erreichen des Periduralraumes wird eine kleine Testdosis gespritzt, um die korrekte Platzierung der Nadel sicherzustellen. Danach wird der Periduralkatheter (PDK) eingelegt. Die Einstichstelle wird steril verbunden und der Katheter gut befestigt. Anschließend können Sie sich wieder auf den Rücken legen.
Durch den liegenden Katheter wird eine angepasste Menge des örtlichen Betäubungsmittels injiziert. Der Wirkungseintritt der PDA erfolgt in der Regel nach etwa 15 bis 30 Minuten. Ähnlich wie bei der Spinalanästhesie treten ein Wärmegefühl, gefolgt von Gefühlsverlust und Bewegungseinschränkung bis hin zur motorischen Blockade auf.
Catheter Introduction Without Scapel | 3D Animation Video | 3Dforscience
Die Vorteile des Periduralkatheters (PDK)
Der Periduralkatheter (PDK) bietet den entscheidenden Vorteil, dass schmerzlindernde Betäubungsmittel kontinuierlich oder wiederholt verabreicht werden können, ohne dass eine erneute Punktion notwendig ist. Dies ist besonders bei großen und lang andauernden Eingriffen von Vorteil.
Auch nach der Operation wird über den Katheter in der Regel mittels einer Medikamentenpumpe kontinuierlich ein Betäubungsmittel zugeführt. Dies ermöglicht eine Schmerzfreiheit bei nahezu voller Mobilität und unterstützt die frühe Mobilisation, was wiederum Komplikationen wie Lungenentzündungen vorbeugen kann. Zudem kann die Transportfunktion des Darms früher einsetzen und die Durchblutung des Bauchraumes verbessert werden, was die Heilung fördert.
Kombinationsverfahren
In bestimmten Fällen kann es sinnvoll sein, die PDA mit anderen Anästhesieverfahren zu kombinieren:
- Kombination mit Allgemeinanästhesie: Wenn für den Eingriff eine vollständige Muskelentspannung erforderlich ist oder die PDA allein nicht ausreicht, wird sie mit einer leichten Vollnarkose kombiniert. Dies reduziert die benötigte Menge an Narkosemitteln.
- Combined Spinal-Epidural (CSE) Anästhesie: Bei Operationen, bei denen eine postoperative Schmerztherapie über einen Periduralkatheter am effektivsten ist, kann eine Kombination aus Spinal- und Periduralanästhesie empfohlen werden.
Mögliche Nebenwirkungen und Risiken der PDA
Wie bei jedem medizinischen Verfahren gibt es auch bei der PDA potenzielle Nebenwirkungen und Risiken:
- Blutdruck- und Herzfrequenzabfall: Diese können durch die Wirkung des Lokalanästhetikums auftreten, sind aber medikamentös gut beherrschbar.
- Blasenfunktionsstörung: Bei erwünschter langer Wirkung der PDA kann die Anlage eines Blasenverweilkatheters notwendig sein. Dieser dient auch der Flüssigkeitsbilanzierung und Ausscheidungskontrolle und kann nach Entfernung des Periduralkatheters ebenfalls entfernt werden.
- Punktionskopfschmerzen: Sollte bei der Anlage des Periduralkatheters die harte Rückenmarkshaut verletzt werden, können Punktionskopfschmerzen auftreten. Diese können durch vermehrtes Trinken (z.B. Kaffee), Schmerzmittel und Bettruhe gelindert werden. Ein „blood-patch“ (Eigenblutpflaster) kann diese Kopfschmerzen oft sofort lindern.
- Schwere Zwischenfälle: Diese treten äußerst selten auf und umfassen Unverträglichkeitsreaktionen auf Medikamente, bleibende Lähmungen infolge von Blutergüssen, Hirnblutungen, Entzündungen oder direkten Nervenverletzungen.
Während der PDA werden Sie kontinuierlich überwacht mittels EKG, Pulsoximetrie, nicht-invasiver Blutdruckmessung und Überwachung der Körpertemperatur.
Alternative Anästhesieverfahren
Neben der PDA gibt es weitere Verfahren der Regionalanästhesie, die je nach Art des Eingriffs eingesetzt werden:
- Spinalanästhesie: Ähnlich der PDA, aber das Lokalanästhetikum wird direkt in den Liquorraum injiziert.
- Allgemeinanästhesie: Vollständige Narkose, bei der der Patient schläft.
- Periphere Nervenblockaden: Gezielte Betäubung von Nerven, die bestimmte Körperregionen versorgen (z.B. Armplexus, Beinblockaden). Hierbei kommen oft Ultraschall und Nervenstimulatoren zur präzisen Platzierung der Kanüle zum Einsatz.
- Multimodale Schmerztherapie: Ein umfassender Ansatz zur Schmerzbehandlung, der verschiedene Methoden kombiniert.
Ergänzende Informationen und Service
Die ATOS Orthoparc Klinik in Köln verfügt über ein erfahrenes Team von Anästhesisten und Schmerztherapeuten, die Ihnen gerne für Ihre Fragen zur Verfügung stehen. Sie können Ihren Spezialisten direkt finden und einen Termin vereinbaren.
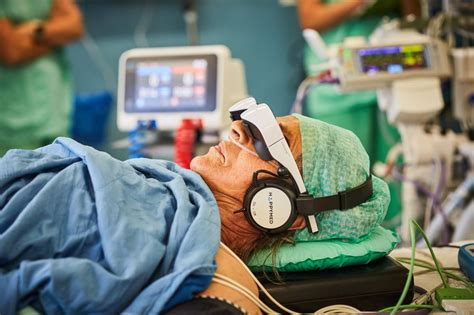
Für Patienten, die während einer Operation in Teilnarkose (Spinalanästhesie) abgelenkt werden möchten, gibt es die Möglichkeit, eine HappyMed Videobrille zu nutzen. Diese bietet eine Auswahl an Filmen, Musik und Dokumentationen, um das OP-Geschehen auszublenden und Stress sowie Angstempfinden zu reduzieren. Die Nutzung der Videobrille ist für den Patienten kostenlos und wird in Absprache mit dem Anästhesisten ermöglicht.