Die Hyperthyreose, auch bekannt als Schilddrüsenüberfunktion, ist ein Zustand, der durch einen gesteigerten Stoffwechsel und erhöhte Spiegel der Schilddrüsenhormone T4 (Thyroxin) und T3 (Trijodthyronin) im Blut gekennzeichnet ist. Sie betrifft etwa 1% der Bevölkerung und tritt häufiger bei Frauen im Alter zwischen 20 und 50 Jahren auf.
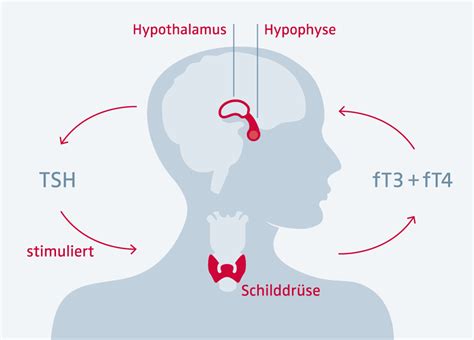
Ätiologie der Hyperthyreose
Eine Hyperthyreose kann auf verschiedene Weisen entstehen. Die häufigsten Ursachen sind:
1. Erhöhte Synthese und Sekretion von Schilddrüsenhormonen
Dies kann durch schilddrüsenstimulierendes Immunglobulin (TSI) verursacht werden, das beim Morbus Basedow (auch diffuse toxische Struma genannt) vorkommt. Dieses Autoantikörper bindet an den TSH-Rezeptor und stimuliert die Schilddrüse zur kontinuierlichen Produktion von T4 und T3. Eine weitere Ursache ist die autonome Schilddrüsenüberfunktion, die durch Mutationen im TSH-Rezeptor ausgelöst wird und zu toxischen mono- oder multinodulären Strumen (Plummer-Krankheit) führt.
Morbus Basedow ist die häufigste Ursache einer Hyperthyreose in Ländern mit ausreichender Jodversorgung. Er ist gekennzeichnet durch eine Schilddrüsenüberfunktion und kann mit weiteren Symptomen wie Struma (Vergrößerung der Schilddrüse), Exophthalmus (hervortretende Augen) und infiltrativer Dermopathie (Hautveränderungen) einhergehen. Morbus Basedow tritt gelegentlich in Verbindung mit anderen Autoimmunerkrankungen auf, darunter Typ-1-Diabetes mellitus, Vitiligo und perniziöser Anämie.
Die toxische mono- oder multinoduläre Struma, auch Plummer-Krankheit genannt, wird durch Mutationen des TSH-Rezeptors verursacht, die zu einer kontinuierlichen Schilddrüsenaktivierung führen. Im Gegensatz zum Morbus Basedow treten hier keine autoimmunen Symptome oder zirkulierenden Antikörper auf, und die Erkrankung zeigt keine Remissionen.
2. Exzessive Freisetzung von Schilddrüsenhormonen ohne erhöhte Synthese
Dies ist typischerweise die Folge von destruktiven Veränderungen der Schilddrüse bei verschiedenen Formen der Thyreoiditis (Schilddrüsenentzündung). Dazu gehören die subakute granulomatöse Thyreoiditis, die Hashimoto-Thyreoiditis und die subklinische lymphozytäre Thyreoiditis. Bei diesen entzündlichen Prozessen werden die gespeicherten Schilddrüsenhormone freigesetzt, was zu einer vorübergehenden Hyperthyreose führen kann, der oft eine Hypothyreose folgt.
3. Seltenere Ursachen
- Inadäquate TSH-Sekretion: Eine seltene Ursache, bei der die TSH-Werte entweder nicht nachweisbar (bei primärer Hyperthyreose) oder hoch sind (bei TSH-sezernierenden Hypophysenadenomen oder Hypophysenresistenz gegen Schilddrüsenhormone).
- Medikamenteninduzierte Hyperthyreose: Ausgelöst durch Medikamente wie Amiodaron, Checkpoint-Inhibitoren (in der Krebstherapie), Alemtuzumab (bei Multipler Sklerose) oder Interferon-alfa. Auch Lithium kann eine Hyperthyreose verursachen.
- Hyperthyreosis factitia: Verursacht durch eine absichtliche oder versehentliche Überdosierung von Schilddrüsenhormonen.
- Exzessive Jodaufnahme: Kann zu einer Hyperthyreose führen, insbesondere bei älteren Patienten mit Struma nodosa, die jodhaltige Medikamente oder Kontrastmittel erhalten.
- Blasenmole und Chorionkarzinom: Diese produzieren humanes Choriongonadotropin (hCG), einen schwachen Schilddrüsenstimulator.
- Nichtautoimmune autosomal-dominante Hyperthyreose: Tritt in der Kindheit auf und wird durch Mutationen am TSH-Rezeptor-Gen verursacht.
- Metastasierende Schilddrüsenkarzinome: Eine sehr seltene Ursache, bei der funktionell intaktes Gewebe von metastasierenden Schilddrüsenkarzinomen Schilddrüsenhormone überproduziert.
- Struma ovarii: Entwickelt sich, wenn ovariale Teratome genügend Schilddrüsengewebe enthalten, um eine Hyperthyreose auszulösen.
Pathophysiologie der Hyperthyreose
Bei einer Hyperthyreose steigt das Serum-T3 normalerweise stärker an als T4. Dies liegt an der erhöhten Sekretion von T3 und der gesteigerten Konversion von T4 zu T3 in der Peripherie. Bei einigen Patienten ist nur T3 erhöht (T3-Toxikose). Die verschiedenen Formen der Thyreoiditis weisen typischerweise eine hyperthyreote Phase auf, der eine hypothyreote Phase folgt.
Symptome und Anzeichen einer Hyperthyreose
Die Symptome einer Hyperthyreose sind größtenteils unabhängig von der Ursache und resultieren oft aus einer erhöhten Empfindlichkeit gegenüber adrenergen Hormonen. Dazu gehören:
- Nervosität, Angstzustände
- Palpitationen (Herzklopfen), Tachykardie (schneller Herzschlag)
- Tremor (Zittern), insbesondere der Hände
- Gewichtsverlust trotz gesteigertem Appetit
- Hitzeintoleranz, vermehrtes Schwitzen
- Müdigkeit, Muskelschwäche
- Schlaflosigkeit
- Häufiger Stuhlgang, gelegentlich Diarrhöe
- Hypomenorrhoe (verringerte Menstruationsblutung)
Bei älteren Erwachsenen können die Symptome subtiler sein und denen einer Depression oder Demenz ähneln. Mögliche Symptome sind auch Vorhofflimmern, Synkopen, Bewusstseinsveränderungen, Herzinsuffizienz oder Schwäche.
Augenanzeichen
Zu den typischen Augenanzeichen gehören Starren, verzögerter Lidschluss, Lidretraktion und leichte Konjunktivalinjektion. Diese bilden sich in der Regel nach Normalisierung des Schilddrüsenhormonspiegels zurück.
Die infiltrative Ophthalmopathie, auch Schilddrüsenaugenkrankheit genannt, ist eine ernstere Form, die spezifisch für Morbus Basedow ist. Sie kann Jahre vor oder nach der Hyperthyreose auftreten und ist gekennzeichnet durch orbitalen Schmerz, Tränenfluss, Irritation, Photophobie, Zunahme des retroorbitalen Gewebes, Exophthalmus und Augenmuskelschwäche, die zu Doppelbildern führen kann.

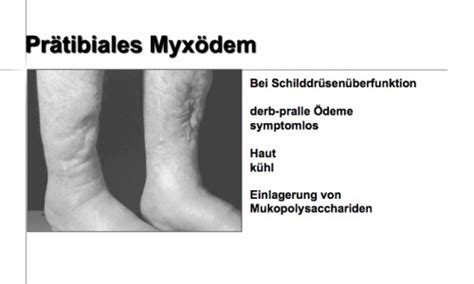
Infiltrative Dermopathie
Die infiltrative Dermopathie, typischerweise als prätibiales Myxödem bezeichnet, ist eine weitere Manifestation des Morbus Basedow. Sie äußert sich durch ein nicht eindrückbares Ödem, verdickte, schuppige und hyperpigmentierte Haut, meist an den Schienbeinen.
Thyreotoxische Krise
Eine thyreotoxische Krise ist eine akute, lebensbedrohliche Verschlechterung einer Hyperthyreose, die bei unbehandelten oder unzureichend behandelten Formen auftritt. Sie kann durch Infektionen, Traumata, Operationen, Embolien, diabetische Ketoazidose oder Präeklampsie ausgelöst werden. Symptome umfassen hohes Fieber, extreme Schwäche, Verwirrung, Psychose, Koma, Übelkeit, Erbrechen, Diarrhöe, Hepatomegalie mit Ikterus, Tachykardie bis hin zu kardiovaskulärem Kollaps und Schock. Eine thyreotoxische Krise erfordert sofortige intensivmedizinische Behandlung.
Diagnose der Hyperthyreose
Die Diagnosestellung basiert auf der Anamnese, der körperlichen Untersuchung und Funktionstests der Schilddrüse.
Laboruntersuchungen
- TSH-Wert (Thyreoidea-stimulierendes Hormon): Bei Hyperthyreose ist der TSH-Wert typischerweise supprimiert (nicht nachweisbar), außer in seltenen Fällen eines TSH-sezernierenden Hypophysentumors oder einer Hypophysenresistenz gegen Schilddrüsenhormone.
- Freies T4 (fT4) und freies T3 (fT3) oder Gesamt-T3 (T3): Diese Werte sind bei Hyperthyreose erhöht. Bei Patienten mit schweren systemischen Erkrankungen oder bei T3-Toxikose kann fT4 jedoch normal sein.
Wenn fT4 normal ist und TSH supprimiert, sollte zur Erkennung einer T3-Hyperthyreose Serum-T3 bestimmt werden. Erhöhte Werte bestätigen die Diagnose.
Weitere diagnostische Verfahren
- Klinische Untersuchung: Die Ursache kann oft klinisch diagnostiziert werden, z. B. durch spezifische Anzeichen für Morbus Basedow.
- Radiojodaufnahme-Szintigraphie (mit Jod-123): Wenn die klinische Diagnose unsicher ist, kann diese Untersuchung Aufschluss geben. Bei Hyperthyreose durch Hormonüberproduktion ist die Aufnahme erhöht (diffus bei Morbus Basedow, fokal bei autonomen Knoten). Bei Hyperthyreose infolge von Thyreoiditis, Jodaufnahme oder Überdosierung ist die Aufnahme gering.
- Thyreoidea-stimulierendes Hormon (TSH)-Rezeptor-Antikörper (TRAK): Werden zur Bestätigung von Morbus Basedow gemessen.
- Ultraschalluntersuchung der Schilddrüse: Ermöglicht die Beurteilung des Schilddrüsengewebes und die Identifizierung von Knoten.

Therapieansätze
Die Therapie der Hyperthyreose richtet sich nach der Ursache und dem Schweregrad der Erkrankung. Vor Einleitung einer definitiven Therapie wird in der Regel eine thyreostatische Therapie mit Thionamiden (z. B. Thiamazol) durchgeführt, um eine euthyreote Stoffwechsellage zu erreichen.
- Medikamentöse Therapie: Thionamide sind die Erstlinientherapie. Bei Bedarf kann eine symptomatische Therapie mit Betablockern erfolgen.
- Radioiodtherapie: Bei dieser Behandlung wird radioaktives Jod eingenommen, das sich in der Schilddrüse anreichert und die überaktiven Zellen zerstört.
- Chirurgische Therapie: Eine (Teil-)Resektion der Schilddrüse (Thyreoidektomie) kann notwendig sein, insbesondere bei großen Strumen, Knoten oder wenn andere Therapien nicht erfolgreich sind.
Bei einer thyreotoxischen Krise ist eine sofortige intensivmedizinische Behandlung unerlässlich, die neben der thyreostatischen Therapie auch die Gabe von Glucocorticoiden, Fiebersenkern und unterstützende Maßnahmen wie Flüssigkeits- und Elektrolytsubstitution umfasst.
tags: #hyperthyreose #bei #fotus