Eine Frühgeburt liegt vor, wenn ein Kind vor der vollendeten 37. Schwangerschaftswoche (SSW) zur Welt kommt. Medizinisch werden Frühchen nach ihrer Schwangerschaftsdauer oder ihrem Geburtsgewicht in verschiedene Kategorien eingeteilt, um die Prognose und den Behandlungsbedarf besser einschätzen zu können.
Definition und Einteilung von Frühgeburten
Frühgeburten sind Geburten, die vor der 37. Schwangerschaftswoche stattfinden. Die medizinische Einteilung erfolgt häufig anhand des Gestationsalters und des Geburtsgewichts:
- Extreme Frühgeborene: Geburt nach Abschluss der 27. SSW oder mit einem Gewicht unter 1000 Gramm.
- Sehr frühe Frühchen: Geburt nach Abschluss der 30. SSW oder mit einem Gewicht unter 1500 Gramm.
- Mäßig frühe Frühgeborene: Geburt nach Abschluss der 36. SSW oder mit einem Gewicht unter 2500 Gramm.
In Europa sind etwa sechs Prozent aller Geburten Frühgeburten. Die genaue Definition kann sich auch auf das Geburtsgewicht beziehen, wobei Kinder unter 2500 Gramm als Frühgeborene gelten, auch wenn sie nach der 37. SSW geboren wurden (z. B. Zwillinge oder Mehrlinge).
Anzeichen und Ursachen einer Frühgeburt
Anzeichen einer drohenden Frühgeburt
Der mütterliche Körper kann eine Frühgeburt durch verschiedene Anzeichen signalisieren:
- Verfrühte Wehen: Regelmäßige Kontraktionen der Gebärmutter, die mehr als dreimal stündlich auftreten und über einen längeren Zeitraum andauern. Im Gegensatz zu Übungs- oder Senkwehen sind diese Wehen ein ernstzunehmendes Warnsignal.
- Vorzeitiger Blasensprung: Das Fruchtwasser verliert sich vorzeitig.
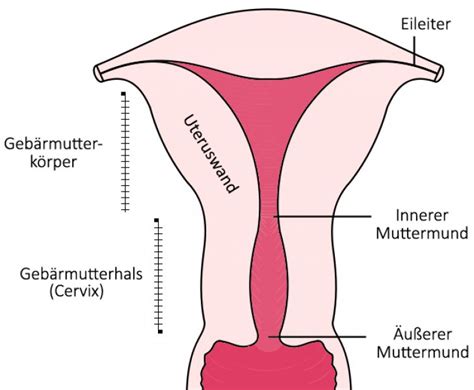
- Vorzeitige Gebärmutterhalsverkürzung (Zervixinsuffizienz): Der Gebärmutterhals beginnt sich zu verkürzen und zu erweichen, oft verbunden mit einer Erweiterung des Muttermundes.
Bei Verdacht auf eine Frühgeburt ist es unerlässlich, umgehend ärztliche Hilfe in Anspruch zu nehmen.
Ursachen und Risikofaktoren für eine Frühgeburt
Die Ursachen für eine Frühgeburt sind vielfältig und oft multifaktoriell, das heißt, mehrere Faktoren wirken zusammen:
Mütterliche Ursachen und Risikofaktoren:
- Allgemeinerkrankungen: Infektionen (z. B. Scheideninfektionen), hormonelle Erkrankungen.
- Fehlbildungen der Gebärmutter oder Myome.
- Schwangerschaftsbedingte Erkrankungen: Bluthochdruck, Präeklampsie, Schwangerschaftsdiabetes.
- Plazentainsuffizienz: Leistungsschwäche des Mutterkuchens.
- Soziale und psychische Belastungen: Schwierige Lebensumstände, starker Stress.
- Mütterliches Alter: Unter 20 oder über 35 Jahre.
- Ungesunde Lebensweise: Hoher Nikotin- oder Alkoholkonsum.
- Vorangegangene Fehlgeburten.
- Präeklampsie und HELLP-Syndrom.
- Verkürzter Gebärmutterhals (Zervixinsuffizienz).
- Schwangerschaft nach künstlicher Befruchtung.
Kindliche Ursachen für eine Frühgeburt:
- Mangelentwicklung.
- Chromosomenstörungen.
- Fehlbildungen.
- Mehrlingsschwangerschaft (etwa 40-60% der Mehrlinge kommen vor dem errechneten Termin zur Welt).
In bis zu 40 Prozent der Fälle bleibt die Ursache für eine Frühgeburt unklar.
Vorbeugung von Frühgeburten
Allgemeine präventive Maßnahmen
Das Risiko einer Frühgeburt kann durch verschiedene Maßnahmen gesenkt werden:
- Verzicht auf Alkohol und Nikotin.
- Vermeidung von Unter- und Übergewicht.
- Reduzierung von belastenden Lebenssituationen und Stress.
- Bei beruflicher Überlastung kann Schonarbeit oder ein Beschäftigungsverbot ärztlich verordnet werden.
- Regelmäßige ärztliche Vorsorgeuntersuchungen.
- Eine ausgewogene Ernährung und ausreichende Versorgung mit wichtigen Nährstoffen wie Eisen, Jod und Folsäure.
- Ausreichend Ruhe und sanfte Bewegung.
- Entspannungsübungen oder Schwangerschaftsyoga zur Stressbewältigung.
- Eine gute fachliche Begleitung durch eine Hebamme und regelmäßige ärztliche Kontrollen sind essenziell.
Medizinische präventive Maßnahmen
Bei einem erhöhten Risiko für eine Frühgeburt können spezifische medizinische Maßnahmen ergriffen werden:
- Progesteron-Substitution: Die Gabe von Progesteron kann bei Risikogruppen die Frühgeburtenrate senken, insbesondere bei Frauen mit verkürztem Gebärmutterhals, vorangegangenen Fehl- oder Frühgeburten oder Progesteronmangel. Progesteron stabilisiert die Gebärmutterschleimhaut und beruhigt die Muskeln der Gebärmutter.
- Spezialisierte Kliniken (Perinatalzentren): Schwangere mit hohem Risiko für eine Frühgeburt sollten sich in einem Perinatalzentrum beraten lassen. Diese Zentren sind auf die Betreuung von Risikoschwangeren und die Versorgung von Frühgeborenen spezialisiert.
Medizinische Interventionen bei drohender Frühgeburt
Behandlung vorzeitiger Wehen
Vorzeitige Wehen werden häufig mit Tokolytika (Wehenhemmern) behandelt. Dies verschafft Zeit, um beispielsweise Kortison zur Förderung der Lungenreife des Kindes zu verabreichen (typischerweise zwischen SSW 23 und 34). Wenn die Frühgeburt vor der 34. SSW droht, kann die Schwangere in ein spezialisiertes Perinatalzentrum verlegt werden.
Umgang mit vorzeitigem Blasensprung
Bei einem vorzeitigen Blasensprung wägt der Arzt die Risiken einer Infektion für Mutter und Kind gegen das Risiko einer Frühgeburt ab. Je nach Situation kann die Geburt eingeleitet oder versucht werden, sie hinauszuzögern. Die vorsorgliche Gabe von Antibiotika kann Infektionen vorbeugen. Bei Fieber der Mutter wird eine rasche Entbindung angestrebt.
Einleitung einer Frühgeburt
Wenn eine Frühgeburt nicht mehr aufzuhalten ist, wird die Entbindung eingeleitet. Die Art der Entbindung (vaginal oder Kaiserschnitt) hängt von der Schwangerschaftsdauer und der Lage des Kindes ab. Bei einer vaginalen Entbindung kann ein Dammschnitt vorgenommen werden, um den empfindlichen Kopf des Kindes zu schützen.
Grundsätzlich sollten alle Frühgeburten vor der 34. SSW in einem Perinatalzentrum stattfinden, da dort die notwendige Expertise für die Betreuung von Früh- und Neugeborenen vorhanden ist.
Das Leben mit einem Frühchen
Direkt nach der Geburt
Ein Frühgeborenes wird in der Regel sofort nach der Geburt auf die Intensivstation verlegt und in einen Inkubator (Brutkasten) gelegt. Dort werden Temperatur, Luftfeuchtigkeit und Sauerstoffgehalt kontrolliert, um optimale Entwicklungsbedingungen zu schaffen. Das Baby ist an Überwachungsgeräte angeschlossen, die Atmung und Herzschlag kontrollieren. Medikamente, z. B. gegen Atemprobleme, werden per Infusion verabreicht.
Da Frühchen oft noch nicht selbstständig trinken können, erhalten sie über eine Magensonde die notwendigen Nährstoffe.
Sensibel und individuell: Pflege von Frühchen im UKM
Häufige Risiken bei Frühchen
Frühgeborene werden intensiv auf verschiedene Risiken hin untersucht und behandelt:
- Unreife der Atmung.
- Unreife des zentralen Nervensystems.
- Unreife der Augen.
- Unreife der Haut.
- Unreife der Nieren.
- Unreife des Darmes.
Wie Eltern ihrem Frühchen helfen können
Die Situation, ein Frühchen zu haben, ist für Eltern oft überwältigend. Trotz strenger Hygienevorschriften und der klinischen Umgebung können Eltern aktiv zur Entwicklung ihres Kindes beitragen:
- Emotionale und körperliche Nähe: Verbringen Sie viel Zeit mit Ihrem Kind, sprechen Sie mit ihm, lesen Sie ihm vor. Liebevolle Zuwendung ist entscheidend für seine gesunde Entwicklung.
- Känguru-Methode: Haut-zu-Haut-Kontakt auf der Brust von Mutter oder Vater hilft dem Kind, sich geborgen zu fühlen, seinen Herzschlag zu spüren und die Stimme der Eltern zu hören.
- Sanfte Berührung: Die zarte Haut von Frühchen kann empfindlich sein. Sanftes Halten des Kopfes oder Auflegen der Hand auf den Rücken oder um die Füße vermittelt Geborgenheit.
- Stillversuche: Auch wenn das Kind noch nicht richtig trinken kann, sind erste Stillversuche wichtig. Muttermilch ist ideal für Frühchen, da sie leicht verdaulich ist und das Immunsystem stärkt.
- Selbstfürsorge: Vergessen Sie nicht, auch an sich selbst zu denken. Entspannung und Erholung sind wichtig, damit Sie die Kraft für Ihr Kind haben.
Mutterschutz bei Frühgeburt
Mütter von Frühgeborenen haben Anspruch auf einen verlängerten Mutterschutz von insgesamt 18 Wochen (davon 12 Wochen nach der Geburt).
Prognose und Entwicklung von Frühchen
Überlebenschancen und Spätfolgen
Die medizinische Versorgung von Frühchen hat in den letzten Jahrzehnten enorme Fortschritte gemacht, was die Überlebenschancen deutlich verbessert hat. Dennoch gilt: Je früher das Kind geboren wird, desto geringer sind die Chancen für eine vollständig gesunde Entwicklung, da die Organe noch unreif sind.
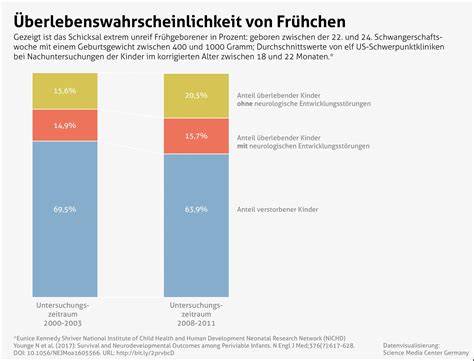
Statistische Überlebenschancen nach Schwangerschaftswoche (ungefähre Angaben):
| Zeitraum | Statistische Überlebenschancen | Kategorisierung |
|---|---|---|
| Vor SSW 24 | Weniger als 30% (intensive medizinische Unterstützung nur nach Abwägung) | Extrem Frühgeborene |
| Ab 24+0 SSW | Mehr als 50% | Extrem Frühgeborene |
| Ab 25+0 SSW (Ende SSW 25) | 73% | |
| Ab SSW 28 - 32 | Bis zu 96% | Sehr Frühgeborene |
| Ab SSW 34 | 98-100% | Spät Frühgeborene |
Daten aus Deutschland 2017.
Kinder, die vor der 22. SSW geboren werden, haben in der Regel keine Überlebenschancen. Ab der 24. SSW steigen die Überlebenschancen, aber das Risiko für gesundheitliche Folgeschäden bleibt hoch. Insbesondere vor der 28. SSW entscheiden Eltern und Ärzte gemeinsam über lebenserhaltende oder sterbebegleitende Maßnahmen.
Ab der 34. SSW sind die Überlebenschancen von Frühgeborenen vergleichbar mit denen termingerecht geborener Kinder, da die Lungenfunktion in der Regel abgeschlossen ist.
Entwicklungsverzögerungen und langfristige Folgen
Frühgeborene können in ihrer Entwicklung verzögert sein und langfristige gesundheitliche Einschränkungen aufweisen:
- Kurzfristige Folgen: Geringes Geburtsgewicht, Infektionen, Thrombosen, Organversagen.
- Langfristige Folgen: Chronische Lungenprobleme, verzögerte Entwicklungsprozesse des Gehirns, Anpassungsprobleme, Seh- und Hörschäden, Störungen der Motorik und Aufmerksamkeit, Verhaltensauffälligkeiten (bis zu viermal häufiger), psychische Traumata.
Viele Frühchen holen jedoch in den ersten Lebensjahren auf und können ein weitgehend normales Leben führen. Geduldige, einfühlsame Fürsorge und gezielte therapeutische Unterstützung (Physiotherapie, Ergotherapie, Logopädie) sind dabei entscheidend.
Wann ist das Baby kein Frühchen mehr?
Ein Baby gilt als Frühgeborenes, wenn es vor der vollendeten 37. Schwangerschaftswoche geboren wird oder weniger als 2500 Gramm wiegt und unreife Organe aufweist. Kinder, die nach der 37. SSW zur Welt kommen, gelten als termingerecht geboren, auch wenn sie klein sind (z. B. Mehrlinge).
Grenzen der Medizin und Entscheidungsfindung
Trotz aller medizinischen Fortschritte gibt es Grenzen. Die Entscheidung über lebenserhaltende Maßnahmen, insbesondere bei extremen Frühgeburten, ist eine gemeinsame und oft schwere Entscheidung der Eltern und des medizinischen Teams. Die Leitlinien der medizinischen Fachgesellschaften und die Berücksichtigung der Interessen des Kindes spielen dabei eine zentrale Rolle.