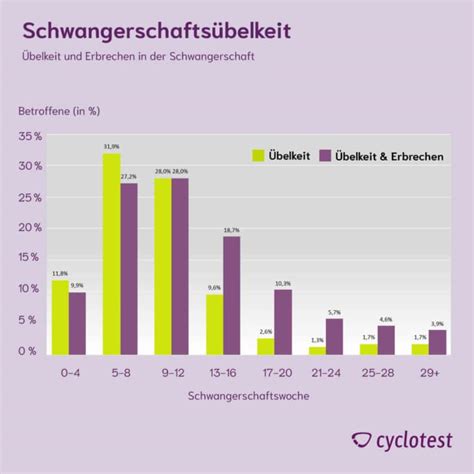
Übelkeit und Erbrechen sind häufige Begleiterscheinungen während der Schwangerschaft. Die Angaben zur Häufigkeit von schwangerschaftsbedingter Übelkeit und Erbrechen schwanken zwischen 35% und 91%, wobei es auch deutliche länderspezifische Unterschiede gibt. Die durchschnittliche Inzidenz liegt bei 70%. Rund 25% bis 33% der Schwangeren leiden lediglich an Übelkeit. Der umgangssprachliche Begriff „Morgenübelkeit“ ist dabei irreführend, da viele Schwangere den ganzen Tag über anhaltende Übelkeit verspüren.
Die Symptome von Übelkeit und Erbrechen treten typischerweise zwischen der 4. und 7. Schwangerschaftswoche auf und verschwinden in 60% der Fälle zum Ende des ersten Trimenons, in 90% bis zur 20. Schwangerschaftswoche. In etwa 1% der Schwangerschaften sind die Symptome jedoch schwerwiegend. Dies ist gekennzeichnet durch die Hyperemesis gravidarum, ein Zustand, der bereits in der Frühschwangerschaft auftretendes Erbrechen mit Übelkeit mit sich bringt. Infolgedessen ist eine normale Nahrungsaufnahme nur sehr eingeschränkt möglich, und der Alltag wird stark beeinträchtigt. Hinzu kommen Dehydratation, ein Gewichtsverlust von mehr als 5% des Körpergewichts sowie Elektrolytveränderungen.
Mögliche Auswirkungen auf das Schwangerschaftsergebnis
Einige Studien untersuchen mögliche Zusammenhänge zwischen schwangerschaftsbedingter Übelkeit und Erbrechen bzw. Hyperemesis gravidarum und dem Schwangerschaftsausgang. Es gibt die Hypothese, dass Übelkeit und Erbrechen mit einer geringeren Rate an Fehl- und Frühgeburten assoziiert sind. Diskutiert wird auch ein höheres Risiko für sogenannte Low-Birth-Weight Babys (< 2500g) nach Schwangerschaftserbrechen und Hyperemesis. Die Ergebnisse bezüglich Hyperemesis und des Risikos für Frühgeburtlichkeit sind jedoch widersprüchlich.
Unterstützung und Therapieansätze
Viele Frauen fühlen sich mit Übelkeit und Erbrechen in der Schwangerschaft allein gelassen und sind untertherapiert. Die Betroffenen benötigen mehr Unterstützung aus dem medizinischen Bereich. Eine Studie aus England aus dem Jahr 2019 ergab beispielsweise, dass nur 38% der ins Krankenhaus aufgenommenen Schwangeren zuvor eine antiemetische Medikation erhalten hatten. Unterstützung schließt eine antiemetische pharmakologische Therapie definitiv mit ein.
Konservative Therapieempfehlungen
Die konservativen Therapieempfehlungen umfassen die Meidung von Triggern wie fettiges, scharfes Essen, als unangenehm empfundene Gerüche oder eine orale Eiseneinnahme. Empfohlen werden regelmäßige kleine, kohlenhydrat- und proteinreiche Mahlzeiten sowie ausreichendes Trinken.
Pharmakologische Therapiemöglichkeiten
Wirksamkeitsstudien zu alternativen und pharmakologischen Therapiemaßnahmen zeigten uneinheitliche Ergebnisse. Die Evidenz wird häufig als gering eingestuft.
- H1-Antihistaminika: Diese haben ihre Wirksamkeit bei schwangerschaftsbedingter Übelkeit und Erbrechen gezeigt. Bei Hyperemesis gravidarum sind sie allein jedoch nicht wirksam genug.
- Doxylamin in Kombination mit Pyridoxin: Dieses Kombinationspräparat wird seit Jahrzehnten weltweit zur Therapie bei Schwangerschaftserbrechen eingesetzt und ist seit 2019 auch in Deutschland für diese Indikation zugelassen.
- Meclozin: Gehört ebenfalls zu den Mitteln der Wahl, jedoch liegen deutlich weniger Studien zur Wirksamkeit in der Schwangerschaft vor.
- Dimenhydrinat: Stellt eine mögliche Alternative dar, die oral und rektal erhältlich ist.
- Promethazin (aus der Gruppe der Phenothiazine): Ist deutlich sedierender als die genannten H1-Antihistaminika und stellt ebenfalls eine sichere und wirksame Therapieoption dar, kommt aber bei Versagen anderer Antiemetika infrage.
- Metoclopramid: Ist der gebräuchlichste Dopaminantagonist gegen Übelkeit und Erbrechen mit umfangreichen Erfahrungen in der Schwangerschaft. Bei Hyperemesis ist die Studienlage unzureichend.
- Ondansetron (Serotonin-Antagonist, 5-HT3-Blocker): Ein potentes Medikament zur Linderung von Übelkeit und Erbrechen. Die Wirksamkeit in der Schwangerschaft wurde bestätigt, bei Hyperemesis ist die Studienlage jedoch unzureichend. Es scheint stärker wirksam zu sein als Metoclopramid.
Schwere Verläufe und Hyperemesis gravidarum
Bei Hyperemesis gravidarum gibt es keine etablierten Therapieschemata. Da zudem in Studien verschiedene Definitionen benutzt werden, ist es schwierig, die Effektivität der pharmakologischen und nicht-pharmakologischen Interventionen zu vergleichen. H1-Antiemetika alleine sind meist nicht ausreichend wirksam.
Häufig ist eine intravenöse Flüssigkeits- und Elektrolytsubstitution notwendig und sinnvoll. Dabei sollte auch an die Substitution von B-Vitaminen, insbesondere von Thiamin (B1), gedacht werden. Schon nach einer Woche mit schwerem Erbrechen und Nahrungskarenz kann es zu einem Thiaminmangel kommen, der sich unter anderem als Tachykardie und Muskelschwäche zeigt.
Insgesamt gilt es, frühzeitig bzw. bei bekannter Anamnese von Übelkeit und Erbrechen in der Schwangerschaft multimodal vorzugehen, um schwere Verläufe zu vermeiden und die Lebensqualität der Patientinnen zu verbessern. Eine evidenzbasierte Therapie, die auf die individuellen Nöte und Symptome der Schwangeren zugeschnitten ist, ist essenziell.
Wenn Maßnahmen wie die Vermeidung von Triggern alleine nicht erfolgreich sind, sollten Vor- und Nachteile verschiedener Therapieoptionen mit der Schwangeren unter Einbeziehung ihrer Erfahrungen aus früheren Schwangerschaften besprochen werden. Pyridoxin und/oder Ingwer sowie Akupunktur/Akupressur können bei Übelkeit eine Option darstellen. Als pharmakologische Intervention sollte als erstes das für schwangerschaftsbedingte Übelkeit und Erbrechen zugelassene Doxylamin (in Kombination mit Pyridoxin) vorgeschlagen werden. Mögliche Alternativen sind Meclozin über die Auslandsapotheke sowie Dimenhydrinat, das allerdings weniger Erfahrungen aufweist.
Alle genannten Medikamente zeigten keine Erhöhung der Gesamtfehlbildungsraten, machen aber in etwas unterschiedlichem Umfang müde. Bei schwereren Verläufen kommen Metoclopramid, allerdings nur für maximal fünf Tage, und Ondansetron infrage.
Was tun bei starkem Schwangerschaftserbrechen?
Meist sind Übelkeit und Erbrechen in der Schwangerschaft harmlos. Die Beschwerden können aber körperlich und psychisch stark belasten. Starkes Schwangerschaftserbrechen muss behandelt werden. Die Schwangere muss zur Ärztin oder zum Arzt, wenn:
- sie sich öfter als 5-mal am Tag erbricht und
- sie mehr als 5 % ihres Gewichts abnimmt.
Dann kann es nötig sein, dass die Schwangere im Krankenhaus Medikamente und Infusionen erhält.
Häufigkeit von starkem Schwangerschaftserbrechen
Bis zu 2 Prozent der Frauen leiden in der Schwangerschaft unter starkem Schwangerschaftserbrechen.
Symptome von starkem Schwangerschaftserbrechen
Gerade zu Beginn der Schwangerschaft ist den meisten Frauen ab und zu übel; manche müssen sich auch erbrechen. Das legt sich in der Regel bis zur 20. Schwangerschaftswoche von allein. Von starkem Schwangerschaftserbrechen spricht man erst, wenn sich eine Frau häufiger als 5-mal am Tag erbricht und mehr als 5 % ihres Gewichts verliert. Den Schwangeren ist dann dauerhaft so übel, dass sie kaum essen und trinken können. Ihr Alltag ist durch das Erbrechen stark eingeschränkt. Auch psychisch können die Beschwerden stark beeinträchtigen und dazu führen, dass die Schwangerschaft als belastend erlebt wird.
Gefahren von starkem Schwangerschaftserbrechen
Wenn eine Schwangere sich häufig erbricht, verliert sie dadurch viel Flüssigkeit und Elektrolyte. Es besteht die Gefahr, dass die Schwangere dehydriert („austrocknet“). Der Stoffwechsel gerät durcheinander und schaltet in eine Art „Hungermodus“. Es kann sein, dass der Blutdruck stark absinkt. Ist die Leber betroffen, entwickelt die Schwangere eine Gelbsucht (Ikterus).
Ursachen und Vorbeugung
Warum sich manche Frauen in der Schwangerschaft stark erbrechen und andere völlig beschwerdefrei sind, ist nicht vollständig geklärt. Vermutlich wird eine Veranlagung dazu vererbt. Sehr wahrscheinlich ist auch ein bestimmtes Hormon dafür verantwortlich: GDF 15. Es wird in der Plazenta gebildet und verursacht Übelkeit und Erbrechen, wenn sich sehr viel davon im Blut befindet und/oder die Frau darauf empfindlich reagiert. Auch andere Schwangerschaftshormone stehen im Verdacht, das Schwangerschaftserbrechen auszulösen, etwa das Hormon HCG. Das würde auch erklären, warum Frauen mit Mehrlingen besonders oft betroffen sind - sie haben nämlich besonders hohe HCG-Spiegel im Blut. Daneben gibt es noch eine Reihe weiterer Faktoren, die ein schweres Schwangerschaftserbrechen wahrscheinlicher machen, etwa ein junges Alter der werdenden Mutter, ein weiblicher Fötus oder psychiatrische Erkrankungen wie eine Depression. Vorbeugen lässt sich dem starken Schwangerschaftserbrechen nicht.
Behandlung von starkem Schwangerschaftserbrechen
Bei mildem Schwangerschaftserbrechen genügt es oft, die Ernährung anzupassen, unangenehme Gerüche zu meiden und für weniger Stress zu sorgen. Auch Medikamente können helfen, die Beschwerden zu lindern. Beim starken Schwangerschaftserbrechen sind so gut wie immer Medikamente notwendig. Ist der Stoffwechsel entgleist, muss die Schwangere ins Krankenhaus. Dort werden der Elektrolyt- und Flüssigkeitsverlust über Infusionen ausgeglichen. Manchmal verabreicht die Ärztin oder der Arzt auch Vitamine wie Vitamin B1.
Übelkeit und Erbrechen in der Schwangerschaft I Hyperemesis I Behandlung und Therapie
Schwangerschaftsgestosen: Ein Überblick
Schwangerschaftsgestosen sind verschiedene Erkrankungen, die nur in der Schwangerschaft vorkommen. Warum sie auftreten, ist noch nicht abschließend geklärt. Es gibt zwei Formen von Gestosen:
- Frühgestosen wie Hyperemesis gravidarum (Schwangerschaftserbrechen) und Ptyalismus gravidarum (übermäßiger Speichelfluss), die bis zur 20. Schwangerschaftswoche (SSW) auftreten können. Sie verschwinden in der Regel nach der 12. SSW wieder und beeinträchtigen weder Mutter noch Kind.
- Spätgestosen wie Präeklampsie, Eklampsie und das HELLP-Syndrom, die ab der 20. SSW auftreten können. Sie werden auch unter dem Begriff EPH-Gestosen zusammengefasst, der sich an den charakteristischen Symptomen orientiert: E: Ödeme (Flüssigkeitsansammlungen im Gewebe), P: Proteinurie (vermehrte Ausscheidung von Eiweißen im Urin), H: Hypertonie (erhöhter Blutdruck über 140/90 mm/Hg).
Eine Spätgestose kann bei einem ungeborenen Baby zu Wachstumsstörungen führen oder eine Frühgeburt auslösen. Selten kommt es zu einer vorzeitigen Plazentaablösung, die je nach Ausprägung für das Ungeborene lebensbedrohlich sein kann.
Präeklampsie
Etwa drei bis fünf Prozent aller Schwangeren erkranken an einer Präeklampsie, wobei besonders Erstgebärende und Frauen mit Mehrlingsschwangerschaften betroffen sind. Meist tritt die Krankheit im letzten Schwangerschaftsdrittel auf. Häufig nehmen Betroffene plötzlich und schnell an Gewicht zu (mehr als ein Kilogramm pro Woche), scheiden nur wenig Urin aus und entwickeln starke Oberbauchschmerzen auf der rechten Seite. Auch Beschwerden wie Übelkeit, Erbrechen, Kopfschmerzen oder Sehstörungen können auftreten. Verläuft die Präeklampsie schwer, kann sich das HELLP-Syndrom oder eine Eklampsie entwickeln.
HELLP-Syndrom
Das HELLP-Syndrom entsteht, weil die Leberfunktion gestört ist und die Blutgerinnung beeinträchtigt ist. Symptome können Übelkeit, Erbrechen oder starke Schmerzen im rechten Oberbauch und hinter dem Brustbein sein. Die Diagnose und der Name des Syndroms ergeben sich aus den Hauptsymptomen, die über eine Laboruntersuchung festgestellt werden: Hämolyse (Zerfall der roten Blutkörperchen), Elevated Liver Enzymes (erhöhte Leberwerte) und Low platelet count (niedrige Zahl der Blutplättchen).
Eklampsie
Die Eklampsie ist die schwerste Form der Spätgestose. Sie löst die gleichen Symptome aus wie eine Präeklampsie, wobei sogenannte tonisch-klonische Anfälle hinzukommen. Das sind rhythmische und unwillkürliche Muskelzuckungen, die bei der Mutter bis zu 48 Stunden nach der Geburt auftreten und zu tiefer Bewusstlosigkeit (Koma) führen können. Unbehandelt ist eine Eklampsie lebensbedrohlich.
Ursachen und Risikofaktoren für Gestosen
Warum sich eine Schwangerschaftsgestose entwickelt, ist noch nicht abschließend geklärt. Forschende vermuten, dass sich der Körper durch eine veränderte Blutzirkulation im Mutterkuchen (Plazenta) nicht ausreichend an die Schwangerschaft anpassen kann. Dabei scheinen Erbfaktoren und Stoffwechselstörungen der Schwangeren eine Rolle zu spielen. Zudem können einige Umstände, die schon vor der Schwangerschaft bestanden haben, eine Gestose begünstigen. Zu den Risikofaktoren gehören beispielsweise:
- Chronischer Bluthochdruck oder eine chronische Nierenerkrankung (Pfropfgestose)
- Diabetes mellitus
- Adipositas (Übergewicht) vor der Schwangerschaft
- Schwangerschaftsalter über 40 Jahre oder unter 18 Jahren
- Gestosen in einer vorangegangenen Schwangerschaft oder in der Familie
- Mehrlingsschwangerschaften
Behandlung von Spätgestosen
Bei einem leicht erhöhten Blutdruck kann Ihr Arzt Ihnen blutdrucksenkende Medikamente verordnen und bei Bedarf eine Arbeitsunfähigkeitsbescheinigung ausstellen. Das kann sinnvoll sein, um Stress und Belastungen vorzubeugen. Außerdem sind wöchentliche Kontrolltermine ratsam, um frühzeitig behandeln zu können. Ist Ihr Blutdruck deutlich erhöht, ist oft eine stationäre Behandlung im Krankenhaus notwendig. Dort kann ein gynäkologisches Team Sie engmaschig überwachen, Ihren Blutdruck optimal einstellen und die Gesundheit Ihres Kindes beobachten. Außerdem werden regelmäßig Ihre Eiweißausscheidung im Urin und Ihr Gewicht überprüft. Ist die Präeklampsie akut, muss die Geburt häufig vor dem eigentlichen Termin eingeleitet werden. Vor der 34. SSW versuchen Ärztinnen und Ärzte, die Entbindung so weit wie möglich hinauszuzögern. Muss trotzdem entbunden werden, können Medikamente dafür sorgen, dass sich die Lunge des Kindes schneller entwickelt.
Achtsamkeit für eine gesunde Schwangerschaft
Wenn Sie schwindelig sind, Kopfschmerzen oder Ohrensausen haben, schnell an Gewicht zunehmen und Ihre Beine vor allem an den Knöcheln stark anschwellen, sprechen Sie mit Ihrer Gynäkologin oder Ihrem Gynäkologen. Bei Ihren regelmäßigen Vorsorgeuntersuchungen fragt Sie Ihre Ärztin oder Ihr Arzt nach eventuellen Risikofaktoren. Ist bei Ihnen in einer früheren Schwangerschaft bereits eine Gestose aufgetreten oder sind Sie familiär vorbelastet, teilen Sie dies Ihrer Ärztin oder Ihrem Arzt mit. So kann er oder sie Sie ab der 16. SSW engmaschiger beobachten. Da es bisher keinen speziellen Test für Spätgestosen gibt, wird unter anderem Ihr Blutdruck gemessen, Ihr Gewicht kontrolliert und sowohl eine Urin- als auch eine Blutprobe untersucht. Mit einer speziellen Ultraschalluntersuchung kann bei Bedarf zudem der Blutfluss in Ihrer Plazenta überprüft werden. Um auch die Gesundheit Ihres Kindes zu kontrollieren, kann ein CTG den Herzschlag Ihres Kindes und eventuelle Wehentätigkeiten anzeigen. Eine Sonografie gibt Aufschluss darüber, ob Ihr Ungeborenes ausreichend mit Blut versorgt wird und sich bestmöglich entwickelt.
Was Sie tun können
Vermeiden Sie Stress oder belastende Situationen und nehmen Sie sich immer wieder eine kleine Auszeit. Ernähren Sie sich abwechslungsreich und ausgewogen. Eine eiweiß- und nährstoffreiche Kost kann den Verlauf einer Gestose positiv beeinflussen und sogar Ödeme verringern. Sind Ihre Beine geschwollen, können Sie sie hochlagern, Kompressionsstrümpfe tragen oder 37 Grad warme Bäder nehmen.
Erbrechen und Durchfall im Zusammenhang mit der Geburt
Für viele Frauen beginnt die Geburt mit Durchfall oder Erbrechen. In gewisser Weise schafft der Körper damit Platz für die Geburt. Hebammen und Geburtshelfer:innen kennen diese Reaktion des Körpers. Außerdem können sie Ihnen helfen, den Darm vorher gezielt zu entleeren, damit Sie sich bei der Geburt ganz dem Pressen widmen können.
Erbrechen als Zeichen des Geburtsfortschritts
So wie sich die Geburt durch Erbrechen ankündigen kann, kann es auch das baldige Ende der Geburt anzeigen. Wenn der Muttermund sich in der Übergangsphase auf ungefähr acht Zentimeter geöffnet hat, übergeben sich viele Frauen nochmals. Nur in Ausnahmefällen passiert das bei fast jeder Wehe, bei der sich der Muttermund weitet. Wenn Sie sich viel übergeben müssen, kann das zusätzlichen Stress verursachen und dazu führen, dass Sie verkrampfen. Ursache für Erbrechen und Übelkeit kann eine zu starke Reizung des Nervenstrangs sein, der das Gehirn mit dem Magen verbindet (Vagusnerv). Auch die Medikamente, die zur Schmerzlinderung verabreicht werden, können zu Erbrechen führen.
Maßnahmen gegen Erbrechen während der Geburt
Bei der Geburt zu erbrechen, ist ganz normal. Um Ihren Magen und damit sich selbst zu schonen, hilft es aber, wenn Sie nur noch leichte Speisen zu sich nehmen, sobald die Wehen begonnen haben. Außerdem sollten Sie während der Geburt genügend trinken, besonders wenn Sie sich übergeben haben, da Sie dadurch viel Wasser verlieren. Trinken hilft auch gegen Kopfschmerzen, die aufgrund von Flüssigkeitsmangel auftreten können. Gegen Brechreiz selbst gibt es kein allgemein gültiges Rezept. Was hilft, ist von Frau zu Frau sehr unterschiedlich. Manchen Gebärenden nützt Akupunktur, Osteopathie oder eine kleine Massage. Genauso wie das kontrollierte Atmen können diese Methoden Ihnen auch helfen, sich wieder zu entspannen, nachdem Sie erbrochen haben.
Durchfall und gezielte Darmentleerung vor der Geburt
Durchfall ist ganz normal bei einer Geburt. Die Hormone, die Ihre Wehen auslösen (Prostaglandine), wirken sich auf die Verdauung aus. Viele Frauen haben beim Einsetzen der Wehen entweder einen sehr weichen Stuhlgang oder Durchfall. Auch Medikamente, die zur Einleitung der Geburt verabreicht werden, können Durchfall verursachen. Um den Darm zu entleeren, kann man einen Einlauf machen lassen. Früher wurde allen Frauen vor der Entbindung ein Einlauf gemacht. Heute können Sie selbst entscheiden, ob Sie das möchten. Wichtig ist auch hier, dass Sie darauf achten, genug zu trinken, damit kein Flüssigkeitsmangel entsteht.
Vorteile eines leeren Darms bei der Entbindung
Eine gezielte Darmentleerung vor der Entbindung hat mehrere Vorteile. Zum einen sinkt die Wahrscheinlichkeit, dass es während des Geburtsvorgangs ungewollt zum Stuhlgang kommt. Zum anderen macht alles, was in Ihrem Unterleib Platz braucht, dem Baby den Weg nach draußen schwerer. Wenn der Darm nicht mehr voll ist, geht es deutlich leichter. Dazu kommt, dass Sie besser loslassen und in den Wehen mit voller Kraft pressen können, wenn Sie keine Angst vor unkontrolliertem Stuhlgang haben müssen.