Die Intrauterine Insemination (IUI), auch bekannt als künstliche Besamung oder Samenübertragung, ist eine Methode der assistierten Befruchtung, die darauf abzielt, Paaren mit unerfülltem Kinderwunsch zu helfen. Sie gilt als eine der gängigsten und schonendsten Behandlungsformen im Bereich der Reproduktionsmedizin und unterstützt den natürlichen Befruchtungsprozess, indem sie die Chancen auf eine Schwangerschaft erhöht.
Was ist Intrauterine Insemination (IUI)?
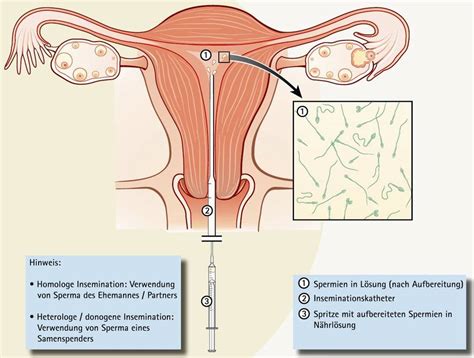
Bei der Intrauterinen Insemination werden speziell aufbereitete Spermien mithilfe eines dünnen Katheters direkt in die Gebärmutterhöhle (Uterus) der Frau eingebracht. Dieser Vorgang wird zum Zeitpunkt des Eisprungs durchgeführt, um die Wahrscheinlichkeit einer Befruchtung zu maximieren. Im Gegensatz zu anderen assistierten Reproduktionstechniken wie der In-vitro-Fertilisation (IVF), bei der die Befruchtung im Labor stattfindet, erleichtert die IUI die natürliche Befruchtung im Eileiter der Frau.
Die IUI ist eine vergleichsweise einfache und wenig belastende Methode, die sich in der Regel ambulant und schmerzfrei durchführen lässt. Sie kann sowohl mit dem Samen des Partners (homologe Insemination) als auch mit Spendersamen (heterologe Insemination) erfolgen.
Gründe für eine Insemination
Die IUI kommt in verschiedenen Situationen zum Einsatz, wenn eine natürliche Empfängnis erschwert ist:
- Leichte Einschränkungen der männlichen Fruchtbarkeit: Wenn die Anzahl oder Beweglichkeit der Spermien (Spermienmotilität) leicht reduziert ist (Oligospermie), kann die IUI helfen, genügend leistungsfähige Spermien zur Eizelle zu bringen.
- Probleme mit dem Zervixschleim: Wenn der Schleim im Gebärmutterhals (Zervixschleim) den Durchtritt oder das Überleben der Spermien erschwert oder unmöglich macht.
- Kohabitationsstörungen: Wenn aus medizinischen oder psychischen Gründen kein Geschlechtsverkehr stattfinden kann.
- Ungeklärte Unfruchtbarkeit (idiopathische Sterilität): Wenn trotz regelmäßigen Geschlechtsverkehrs und unauffälliger Befunde bei beiden Partnern keine Schwangerschaft eintritt.
- Homologe Insemination bei HIV-Infektion: Um das Risiko einer Übertragung des Virus zu minimieren, kann aufbereitetes Sperma verwendet werden.
- Heterologe Insemination: Bei vollständiger Unfruchtbarkeit des Mannes oder wenn eine genetische Erkrankung des Mannes nicht weitergegeben werden soll. Auch für alleinstehende Frauen oder lesbische Paare ist die heterologe Insemination eine Option.
Voraussetzungen für eine IUI
Damit eine Insemination erfolgreich sein kann, müssen bestimmte körperliche Voraussetzungen bei beiden Partnern erfüllt sein:
Bei der Frau:
- Durchgängige und funktionstüchtige Eileiter: Mindestens ein Eileiter muss offen sein, damit die Eizelle zur befruchteten Eizelle gelangen und die Spermien sie erreichen können.
- Vorhandensein eines Eisprungs: Ein Eisprung muss stattfinden, entweder spontan oder durch hormonelle Stimulation ausgelöst.
- Gesunde Gebärmutter: Es dürfen keine Anomalien wie Polypen oder Myome vorliegen, die eine Einnistung verhindern könnten.
- Gut aufgebaute Gebärmutterschleimhaut: Die Schleimhaut muss dick genug sein, um die Einnistung der befruchteten Eizelle zu ermöglichen.
Beim Mann (oder Spender):
- Ausreichende Anzahl an Spermien: Es müssen genügend Spermien vorhanden sein.
- Gute Spermienbeweglichkeit (Motilität): Die Spermien müssen in der Lage sein, sich zur Eizelle zu bewegen.
- Normale Spermienform: Eine ausreichende Anzahl an morphologisch normalen Spermien ist wichtig.
Vor Beginn einer IUI-Behandlung ist eine umfassende Diagnostik beider Partner unerlässlich, um die Erfolgsaussichten zu bewerten und etwaige Hindernisse zu identifizieren.
Ablauf einer Intrauterinen Insemination
Der Ablauf einer IUI kann je nach Zyklus der Frau variieren, beinhaltet aber im Wesentlichen folgende Schritte:
1. Zyklusüberwachung und Hormonbehandlung (optional)
Der Zeitpunkt des Eisprungs wird sorgfältig überwacht. Dies geschieht meist durch:
- Vaginale Ultraschalluntersuchungen: Zur Beurteilung der Follikelreifung in den Eierstöcken und des Aufbaus der Gebärmutterschleimhaut.
- Blutuntersuchungen: Zur Bestimmung des Hormonspiegels (z.B. Östrogen, Progesteron, LH).
Bei Zyklusstörungen oder zur Verbesserung der Erfolgsaussichten kann eine Hormonstimulation mit Tabletten oder Spritzen erfolgen, um die Eizellreifung anzuregen. Der Eisprung wird dann gezielt durch eine Hormonspritze (z.B. hCG) ausgelöst, sobald die Eizelle eine geeignete Größe erreicht hat.
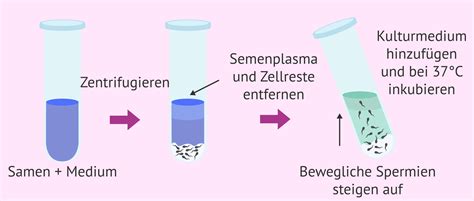
2. Spermienaufbereitung
Am Morgen der Insemination gibt der Mann oder der Spender eine frische Spermienprobe ab. Diese wird im Labor aufbereitet:
- Reinigung: Die Spermien werden von der Samenflüssigkeit und unbeweglichen oder abnormalen Spermien getrennt.
- Selektion: Es werden die beweglichsten und morphologisch besten Spermien isoliert.
- Konzentration: Die ausgewählten Spermien werden in einem konzentrierten Medium gesammelt.
Dieser Prozess dauert in der Regel etwa eine Stunde.
3. Durchführung der Insemination
Sobald der Eisprung stattgefunden hat (in der Regel 24-36 Stunden nach der Auslösung), wird das aufbereitete Sperma mittels einer Spritze und eines dünnen, flexiblen Katheters vorsichtig durch den Gebärmutterhals direkt in die Gebärmutterhöhle eingebracht.
Der Eingriff selbst ist normalerweise schmerzfrei und dauert nur wenige Minuten. Anschließend wird der Frau oft empfohlen, für etwa 10-15 Minuten liegen zu bleiben, um die Erfolgschancen zu erhöhen.
4. Nachsorge
Nach der Insemination kann die Frau ihren alltäglichen Aktivitäten nachgehen. Ein Schwangerschaftstest wird in der Regel etwa zwei Wochen nach der Behandlung durchgeführt.
Erfolgschancen und Kosten
Die Erfolgsraten der Intrauterinen Insemination variieren und hängen von verschiedenen Faktoren ab, darunter das Alter der Frau, die Ursache der Unfruchtbarkeit, die Qualität der Spermien und die Anzahl der durchgeführten Behandlungszyklen.
- Erfolgsrate pro Zyklus: Laut verschiedenen Angaben liegt die Schwangerschaftsrate pro Zyklus zwischen 5 % und 20 %, wobei sie ohne Hormonstimulation tendenziell niedriger ist.
- Alter der Frau: Die Fruchtbarkeit nimmt mit dem Alter ab, was sich auch auf die Erfolgsaussichten der IUI auswirkt. Frauen unter 35 Jahren haben generell bessere Chancen.
- Anzahl der Versuche: Statistisch gesehen treten etwa 80 % der Schwangerschaften innerhalb der ersten drei bis vier Behandlungszyklen ein. Ärzte empfehlen in der Regel maximal sechs Versuche, bevor andere Methoden in Erwägung gezogen werden.
Die Kosten für eine IUI sind im Vergleich zu IVF-Behandlungen deutlich geringer und liegen im Allgemeinen unter 900 Euro pro Zyklus. In einigen Ländern werden diese Kosten teilweise von den gesetzlichen Krankenkassen übernommen, sofern bestimmte Voraussetzungen erfüllt sind.
Künstliche Befruchtung: Drei Vorurteile im Check | ARTE Hintergrund
Vor- und Nachteile der IUI
Vorteile:
- Schonend und wenig invasiv: Weniger belastend als IVF oder ICSI.
- Hohe Ähnlichkeit mit natürlicher Empfängnis: Die Befruchtung findet im Körper der Frau statt.
- Verkürzter Weg für Spermien: Die Spermien umgehen den Gebärmutterhals und gelangen direkt in die Gebärmutter, was die Chancen erhöht.
- Kostengünstiger: Deutlich geringere Kosten im Vergleich zu IVF/ICSI.
- Schmerzfrei: Die Durchführung ist in der Regel nicht schmerzhaft.
Nachteile und Risiken:
- Hormonstimulation: Kann mit Nebenwirkungen verbunden sein, wie dem Ovariellen Hyperstimulationssyndrom (OHSS), das zu Bauchschmerzen, Übelkeit und im schlimmsten Fall zu einer lebensbedrohlichen Situation führen kann.
- Mehrlingsschwangerschaften: Bei der Hormonstimulation können mehrere Eizellen heranreifen, was das Risiko für Zwillinge oder Drillinge erhöht. Dies birgt zusätzliche Risiken für Mutter und Kinder.
- Erfolgschancen nicht garantiert: Die IUI ist keine Garantie für eine Schwangerschaft.
- Nicht für alle Formen der Unfruchtbarkeit geeignet: Bei schwerer männlicher Unfruchtbarkeit oder blockierten Eileitern sind andere Methoden notwendig.
tags: #entstehung #intrauterine #insemination