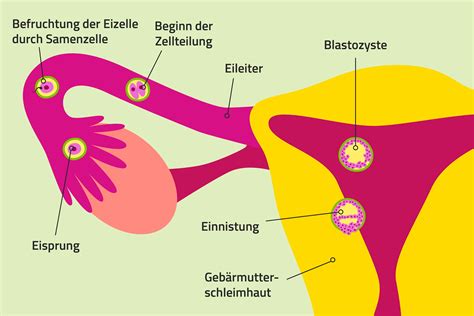
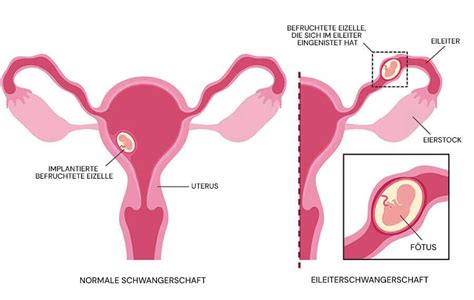
Normalerweise wandert die Eizelle nach ihrer Befruchtung in die Gebärmutter. Doch manchmal nistet sie sich bereits auf dem Weg dorthin ein - im Eileiter. Wenn sich die befruchtete Eizelle außerhalb der Gebärmutter einnistet, geschieht dies meist im Eileiter. Man spricht dann von einer Eileiterschwangerschaft (auch extrauterine Schwangerschaft oder ektope Schwangerschaft genannt). Sehr selten kann sich die Eizelle aber auch in den Eierstöcken, im Gebärmutterhals oder in der Bauchhöhle einnisten.
In vielen Fällen stirbt die befruchtete Eizelle im Eileiter von selbst ab. Dann endet die Eileiterschwangerschaft und bleibt manchmal sogar unbemerkt. Wächst der Embryo jedoch weiter, muss er nach der Diagnose einer Eileiterschwangerschaft entweder medikamentös oder operativ entfernt werden. Bei rechtzeitiger Diagnose verläuft der Eingriff für den Körper in der Regel komplikationslos, ist aber für die Frau häufig mit Trauer und Abschied verbunden. Es ist wichtig, diese Gefühle nicht zu ignorieren.
Eine Eileiterschwangerschaft muss immer abgebrochen werden, da sich der Embryo außerhalb der Gebärmutter nicht normal entwickeln kann. Zudem besteht die Gefahr eines Eileiterrisses, was zu lebensbedrohlichen inneren Blutungen führen kann.
Erste Anzeichen einer Eileiterschwangerschaft
Zuerst scheint die Schwangerschaft im Falle einer Eileiterschwangerschaft unauffällig zu verlaufen. Denn obwohl die befruchtete Eizelle sich nicht mehr bewegt, produziert der weibliche Körper weiterhin das Schwangerschaftshormon Beta-hCG (humanes Choriongonadotropin), das wiederum für einen positiven Schwangerschaftstest sorgt.
Erste Anzeichen einer Eileiterschwangerschaft zeigen sich meistens zwischen der sechsten und voraussichtlich neunten Schwangerschaftswoche. Sie können sich langsam entwickeln, aber auch sehr heftig und plötzlich auftreten. Das ist von Frau zu Frau verschieden.
Folgende Symptome können auf eine Eileiterschwangerschaft hinweisen:
- Anhaltende Unterleibsschmerzen, meist einseitig
- Schmierblutungen (bräunlicher Ausfluss), die oft fälschlicherweise für die Blutung der Periode gehalten werden
- Kreislaufstörungen wie Blässe, Schwindel, Übelkeit, Erbrechen, Kurzatmigkeit und rasender Puls
- Unsichere Schwangerschaftsanzeichen wie erhöhte Temperatur und Spannungsgefühle in den Brüsten
Wenn Sie solche Symptome an sich bemerken, könnten allerdings auch andere Erkrankungen ursächlich dafür sein - wie zum Beispiel eine Nierenbeckenentzündung, eine Blinddarmentzündung oder eine Entzündung der Eileiter oder der Eierstöcke. In jedem Fall sollten Sie schnell einen Arzt oder eine Ärztin aufsuchen, um den Grund für Ihre Beschwerden abklären zu lassen.
Gerade in den ersten Schwangerschaftswochen unterscheiden sich die Anzeichen einer Eileiterschwangerschaft kaum von denen einer normalen Schwangerschaft. Zu den Warnzeichen gehören vaginale Blutungen und Schmerzen im Unterleib. Wenn das embryonale Gewebe weiterwächst, kann es im Bauchraum verschiedene Nerven reizen. Das ist der Grund, warum der Schmerz im Unterleib mitunter bis in die Schultern ausstrahlt. Auch kann der Druck auf die Nerven einen häufigen Stuhldrang auslösen.
Ursachen einer Eileiterschwangerschaft
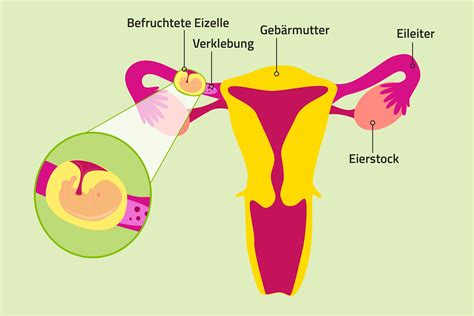
Bei einer normalen Schwangerschaft wandert die befruchtete Eizelle für einige Tage durch den Eileiter und nistet sich schließlich in der Gebärmutter ein, um dort zu wachsen. Das passiert meistens fünf bis zehn Tage nach der Befruchtung. Ist der Eileiter jedoch vernarbt, verklebt oder zu lang, kann die Eizelle ihn unter Umständen nicht vollständig durchqueren. Sie bleibt im Eileiter „hängen“ und wächst dort an.
Wenn die befruchtete Eizelle die Gebärmutter nicht erreicht, können zwei unterschiedliche Gründe dahinterstecken. Zum einen kann es im Eileiter Verwachsungen geben, die den Weg der Eizelle behindern. Zum anderen kann auch eine verminderte Aktivität der Flimmerhärchen eine Ursache sein, die die Eizelle in Richtung der Gebärmutter transportieren.
Bei ungefähr ein bis zwei Prozent aller Schwangerschaften nistet sich die Eizelle nicht in der Gebärmutter, sondern an anderer Stelle ein: im Eileiter, im Gebärmutterhals, in den Eierstöcken oder in der Bauchhöhle. In 98 % der Fälle tritt eine ektopische Schwangerschaft im Eileiter auf.
Anatomische Ursachen einer Eileiterschwangerschaft
Manche Eileiterschwangerschaften haben anatomische Ursachen, wie beispielsweise Veränderungen des Eileiters. Sie führen dazu, dass die Eizelle diesen nicht richtig passieren kann.
Zu den anatomischen Ursachen einer Eileiterschwangerschaft zählen:
- Ein abgeknickter, verengter oder verklebter Eileiter - verursacht durch Operationen oder Infektionen
- Eileiterpolypen - das sind Wucherungen in der Schleimhaut des Eileiters
- Narben oder Verwachsungen des Eileiters durch Operationen
- Angeborene Veränderungen, wie beispielsweise sackförmige Höhlen in der Eileiterwand
Funktionelle Ursachen einer Eileiterschwangerschaft
Einigen Eileiterschwangerschaften liegt eine Funktionsstörung des Eileiters zugrunde, welche beispielsweise durch bestimmte Risikofaktoren oder eine besondere Krankengeschichte bedingt ist.
Nachfolgend ein Überblick über mögliche funktionelle Ursachen:
- Eingeschränkte Beweglichkeit des Eileiters
- Zu wenige haarfeine Zilien (Zellfortsätze) an der Innenwand des Eileiters, was zu einem schlechteren Transport der Eizelle führt
- Frühere Infektionen des Eileiters
Risikofaktoren für eine Eileiterschwangerschaft
Es gibt einige Risikofaktoren, welche die Wahrscheinlichkeit für eine Eileiterschwangerschaft erhöhen. Dazu gehören:
- Verhütung mit hormonfreien Kupferspiralen oder Kupferketten
- Sterilisation
- Frühere Eileiterschwangerschaften oder Schwangerschaften, in denen sich die befruchtete Eizelle außerhalb der Gebärmutter eingenistet hat - z. B. Bauchhöhlenschwangerschaft, Eierstockschwangerschaft oder Gebärmutterhalsschwangerschaft
- Vorherige Fehlgeburten und Schwangerschaftsabbrüche
- Fruchtbarkeitsstörungen oder künstliche Befruchtung
- Häufig wechselnde Sexualpartner
- Rauchen
- Alter über 40 Jahre
Treffen einige der Risikofaktoren auf Sie zu, seien Sie in den ersten Wochen der Schwangerschaft besonders achtsam. Eine gründliche Untersuchung in Ihrer Frauenarztpraxis verschafft Ihnen Klarheit.
Diagnose einer Eileiterschwangerschaft
Die Diagnose einer Eileiterschwangerschaft ist für viele Frauen eine Überraschung. Vor allem, wenn sie bis dahin nicht wussten, dass sie schwanger sind. In jedem Fall sollten Sie eine Frauenarztpraxis aufsuchen, wenn Sie manche der oben beschriebenen Symptome für eine Eileiterschwangerschaft an sich beobachten.
Dort findet dann eine genaue Anamnese statt - das bedeutet, Sie geben einen tieferen Einblick in Ihre Krankengeschichte, eventuelle Vorerkrankungen und in Ihre akuten Beschwerden. Anschließend folgt eine Reihe von Untersuchungen.
Abtasten der Gebärmutter und des Eileiters
Vaginales Abtasten gibt Ihrer Frauenärztin beziehungsweise Ihrem Frauenarzt Aufschluss über die Größe der Gebärmutter sowie über eine Schmerz- oder Druckempfindlichkeit. Das gibt Hinweis auf eine mögliche Unterleibserkrankung wie die Eileiterschwangerschaft.
Blutuntersuchung auf Beta-hCG
Das Blut wird auf die Konzentration des Schwangerschaftshormons Beta-hCG untersucht. Normalerweise verdoppelt sich der Blutspiegel dieses Hormons bei einer Schwangerschaft alle 48 Stunden. Sinkt der Wert oder stagniert er, kann das ein Anzeichen dafür sein, dass sich die befruchtete Eizelle falsch eingenistet hat oder ein Abort vorliegt. Über den Einnistungsort kann die Blutuntersuchung keinen Aufschluss geben. Dazu sind neben dem Abtasten auch Ultraschalluntersuchungen notwendig.
Ultraschall
In Kombination mit der gynäkologischen Untersuchung und den Bluttests lässt sich eine Eileiterschwangerschaft durch eine Ultraschalluntersuchung relativ sicher diagnostizieren. Über einen vaginalen Ultraschall wird ermittelt, wo genau sich die Eizelle eingenistet hat. Diese ist bei sehr frühen Schwangerschaften jedoch häufig schwer sichtbar. Sollten Zweifel am Ultraschall aufkommen, gibt es die sogenannte Farbdopplersonographie. Sie zeigt besonders gut durchblutete Areale, zum Beispiel das Schwangerschaftsgewebe, in dem sich die Eizelle eingenistet hat.
In den meisten Fällen wird die Eileiterschwangerschaft bereits während der ersten Ultraschalluntersuchung festgestellt. Sie erfolgt üblicherweise zwischen der neunten und der zwölften Schwangerschaftswoche und lässt erkennen, ob sich der Embryo tatsächlich in der Gebärmutter eingenistet hat. Sollte dieser Befund noch nicht eindeutig sein, wird die Ultraschalluntersuchung wenig später wiederholt.
Was ist eine Eileiterschwangerschaft und warum kann sie gefährlich sein?
Bauchspiegelung zur Diagnose
Sollte die Diagnose immer noch unklar sein, gibt es die Möglichkeit einer Bauchspiegelung (Laparoskopie). Bei diesem mikrochirurgischen Eingriff unter Vollnarkose kann der Eileiter mit Videoaufnahmen genau untersucht werden. Beim Feststellen einer Eileiterschwangerschaft erfolgt dabei in der Regel eine sofortige Behandlung.
Behandlung einer Eileiterschwangerschaft
Liegt eine Eileiterschwangerschaft vor, wird die Schwangerschaft sofort beendet, wobei der Eileiter möglichst erhalten werden soll. Je früher Diagnose und Behandlung erfolgen, desto größer ist die Chance auf einen unbeschädigten Eileiter.
Medikamentöse Behandlung
Bei früh diagnostizierten Eileiterschwangerschaften gibt es die Option einer medikamentösen Behandlung. Dabei wird das Mittel Methotrexat entweder in den Muskel gespritzt beziehungsweise intravenös oder in Tablettenform gegeben. Die befruchtete Eizelle stirbt ab und löst sich auf.
Operative Behandlung
Ist die Eileiterschwangerschaft schon weiter fortgeschritten und mit akuten schweren Symptomen verbunden, ist in der Regel ein operativer Eingriff nötig.
Dieser wird meistens endoskopisch, also in Form einer Bauchspiegelung, durchgeführt. Dabei wird unter Vollnarkose eine Kamera über den Bauchnabel in den Bauchraum eingebracht, sodass die inneren Organe beurteilt werden können. Je nach Fortschreiten der Eileiterschwangerschaft entfernt die Ärztin beziehungsweise der Arzt den Embryo mit Zusatzinstrumenten, die durch zwei kleine Schnitte im Schambereich zum Eileiter vordringen. In schweren Fällen muss unter Umständen auch der ganze Eileiter entfernt werden.
Eine offene Operation ist in der Regel nur dann notwendig, wenn keine Bauchspiegelung durchgeführt werden kann. Auch die Notfalloperation bei Ruptur (Riss) des Eileiters und akuter Blutung wird heute in der Regel laparaskopisch - also per Bauchspiegelung - operiert. Gelegentlich ist jedoch eine Operation mit Öffnung der Bauchhöhle - eine sogenannte Laparotomie - nötig.
Folgen und Nachsorge einer Eileiterschwangerschaft
Wächst der Embryo im Eileiter weiter, kann das erhebliche Konsequenzen haben - etwa einen Eileiterriss, bei dem wichtige Blutgefäße verletzt werden können. In der Folge entstehen heftige innere Blutungen. Der Blutverlust kann zum Kreislaufschock führen. Beides ist lebensgefährlich. Bei starken, anhaltenden Schmerzen und Kreislaufstörungen kontaktieren Sie deshalb unbedingt einen notärztlichen Dienst.
Wenn die Komplikation früh erkannt und durch einen Eingriff beendet wird, kann der Eileiter häufig erhalten bleiben. Eine Eileiterschwangerschaft erhöht jedoch das Risiko einer erneuten Eileiterschwangerschaft. Nach mehreren Eileiterschwangerschaften kann es deshalb ratsam sein, über die Entfernung des betroffenen Eileiters oder gegebenenfalls über eine künstliche Befruchtung nachzudenken.
Nach einer Eileiterschwangerschaft kontrolliert die Frauenärztin beziehungsweise der Frauenarzt auf der einen Seite die Gebärmutter und den Eileiter und kontrolliert im Blut den Abfall des Schwangerschaftshormons Beta-hCG. Außerdem spricht er oder sie mit Ihnen über hormonelle Schwankungen und psychische Belastungen. Vielleicht möchten Sie auch mit Ihrer Hebamme sprechen. Nehmen Sie sich Zeit, um das Erlebte zu verarbeiten, und teilen Sie Ihre Ängste und Sorgen mit Menschen, die Ihnen nahestehen. Vielen Frauen hilft auch ein Gespräch mit anderen Frauen, die Ähnliches erlebt haben.
Machen Sie sich bewusst: Sie sind nicht allein. Viele Frauen, die eine Eileiterschwangerschaft erlebt haben, können sich über ihre Erfahrungen austauschen und gegenseitig unterstützen. Plattformen und Selbsthilfegruppen bieten hierfür einen geschützten Raum.
Eierstöcke und ihre Funktion im Zyklus und bei der Schwangerschaft
Die Eierstöcke haben zwei Hauptfunktionen: Zum einen stellen sie monatlich Eizellen bereit, die befruchtet werden können. Zum anderen produzieren sie weibliche Geschlechts-Hormone.
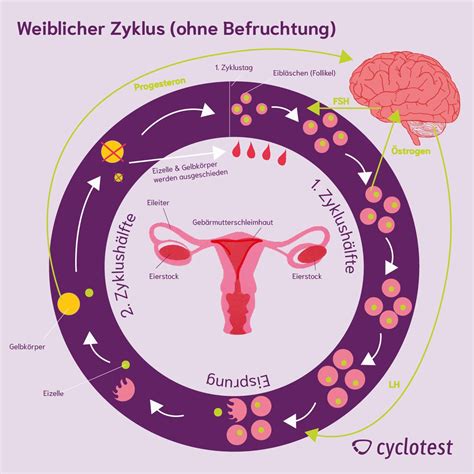
Wie reifen die Eizellen?
Etwa 400.000 Eizellen sind von Geburt an in jedem Eierstock angelegt. Mit Beginn der Pubertät reifen jeden Monat eine oder mehrere Eizellen heran. Die unreifen Eizellen sind von Bläschen umgeben, die Follikel genannt werden. Bis ein Follikel vollständig gereift ist, vergehen mehrere Zyklen. In den Eierstöcken einer erwachsenen Frau befinden sich Follikel in verschiedenen Entwicklungsstufen.
Eines dieser parallel heranreifenden Follikel bildet sich zwischen dem 5. und 7. Tag des Zyklus als vorherrschendes Follikel heraus. Dieses wächst weiter und erreicht bis zum 14. Zyklustag eine Größe von etwa 25 mm. Durch das Wachstum des Follikels kann sich auch die Größe der Eierstöcke im Laufe des Zyklus stark verändern. Am 14. Tag des Zyklus ist der Follikel vollständig gereift und es kommt zum Eisprung: Die Eizelle wandert dann vom Eierstock über den Eileiter bis zur Gebärmutter. Während sie sich im Eileiter befindet, kann die Eizelle befruchtet werden. Anschließend nistet sie sich in die Schleimhaut der Gebärmutter ein. Aus einer befruchteten Eizelle entwickelt sich dort ein Embryo. Eine nicht befruchtete Eizelle wird am Ende des Zyklus zusammen mit der obersten Schicht der Gebärmutter-Schleimhaut abgestoßen: Es kommt zur Regelblutung.
Welche Hormone werden in den Eierstöcken produziert?
Die Eierstöcke produzieren verschiedene weibliche Geschlechts-Hormone: vorrangig Östrogene und Gestagene. Das Zusammenspiel dieser Hormone erhält den monatlichen Zyklus. Östrogene sorgen beispielsweise dafür, dass in den Eierstöcken die Follikel heranreifen. Sie helfen auch, die Gebärmutter-Schleimhaut wieder aufzubauen, die bei der Regelblutung abgestoßen wurde.
Ein Beispiel für ein Gestagen ist das Hormon Progesteron. Dieses spielt nach dem Eisprung eine wichtige Rolle. Ist die Eizelle in den Eileiter abgegeben, wird sein Follikel zum Gelbkörper. Dabei produziert er Progesteron. Dieses Hormon bereitet die Gebärmutter auf eine mögliche Schwangerschaft vor. Es sorgt z. B. dafür, dass sich die Eizelle in der Gebärmutterschleimhaut einnisten kann.
Die Hormon-Produktion in den Eierstöcken beginnt in der Pubertät und dauert bis zum Ende der Wechseljahre. Werden die Eierstöcke mit einer Operation entfernt, stoppt die Hormonproduktion früher.
Eileiterverklebungen und unerfüllter Kinderwunsch
Bei etwa einem Drittel aller ungewollt kinderlosen Frauen bestehen verklebte Eileiter beziehungsweise verwachsene Eierstöcke. Solche Verwachsungen können bei Betroffenen am Eierstock direkt wie auch an einem sowie beiden Eileitern auftreten. Oftmals wird die Diagnose erst durch das Nichteintreten einer Schwangerschaft gestellt, da die Veränderungen bei den Betroffenen im Regelfall symptomfrei sind. Vor allem wenn die Veränderungen bereits stark ausgeprägt sind, kann eine Schwangerschaft meist nicht mittels natürlicher Konzeption eintreten.
Ursachen für verklebte Eileiter und verwachsene Eierstöcke
Ein verklebter Eileiter beziehungsweise verwachsene Eierstöcke sind häufig die Folge einer vorangegangenen Adnexitis, also einer Eierstock- und/oder Eileiterentzündung. Diese Entzündungen entstehen oft durch eine Infektion, die über die Gebärmutter zu den Eileitern aufsteigt. Hauptauslöser hierfür sind in den meisten Fällen Chlamydien sowie Gonokokken (umgangssprachlich “Tripper”). Vor allem Chlamydien wie auch Mykoplasmen können sich, ohne dabei Symptome hervorzurufen, über einen längeren Zeitraum im Körper vermehren und schließlich mangels Behandlung zu einer Verklebung der Eileiter führen. Der Grund ist, dass sich durch die Entzündung das Gewebe verändert, so dass Verwachsungen und Vernarbungen entstehen können.
Neben aufsteigenden Entzündungen kann auch eine Endometriose zugrunde liegen. Dabei kommt es zu gutartigen Wucherungen von Gewebe - ähnlich der Gebärmutterschleimhaut (Endometrium) - außerhalb der Gebärmutter.
Diagnose und Behandlung von Eileiterverklebungen
Ein verklebter Eierstock beziehungsweise Eileiter wird häufig erst bei Abklärung eines unerfüllten Kinderwunsches diagnostiziert. Welche Methode angewendet wird, um die Durchgängigkeit der Eileiter zu untersuchen, hängt von der individuellen Situation ab und wird individuell für die jeweiligen Patientinnen ausgewählt.
Die Eileiter sind etwa 6-8 Zentimeter lang und liegen am oberen Ende der Gebärmutter. Wie bereits angeführt, sind die häufigsten Auslöser aufsteigende Infektionen, die entweder das Fimbrienende (das obere Ende des Eileiters) oder den Eileiter selbst betreffen. Aufgabe des Fimbrienendes ist es, nach erfolgtem Eisprung die unbefruchtete Eizelle aus dem Eierstock einzufangen und zur Befruchtung in den Eileiter zu bringen. Ist das obere Ende verklebt, kann die Eizelle nicht in den Eileiter gelangen und eine Befruchtung kann nicht stattfinden.
Abhängig von der Ausprägung der Verklebungen/Verwachsungen der Eileiter und eventuell Eierstöcke, beraten wir Sie im Kinderwunsch Centrum bezüglich der passendsten Behandlungsoptionen. Werden Verklebungen frühzeitig erkannt, kann eine konservative Behandlung mit entzündungshemmenden Medikamenten eingesetzt werden, um so die Durchblutung zu fördern und gegen den drohenden Verschluss anzukämpfen. Dem gegenüber hat sich die IVF-Behandlung, also die In-Vitro-Fertilisation, als erfolgversprechendste Methode bei verschlossenen Eileitern etabliert. Sie bietet die größte Chance auf eine Schwangerschaft und somit die Erfüllung eines Kinderwunsches. Die IVF-Methode zählt heutzutage somit zu den Standardverfahren und erreicht eine Schwangerschaftsrate von circa 30 % pro Versuch/Zyklus. Dabei findet die Befruchtung der Eizelle außerhalb des Körpers statt. Anschließend wird der frühe Embryo (“Präimplantationsembryo”) direkt in die Gebärmutter eingesetzt.
Wie Sie das Risiko einer Eileiterschwangerschaft senken können
Es gibt keinen hundertprozentigen Schutz vor einer Eileiterschwangerschaft. Trotzdem gibt es einiges, was Sie tun können, um die Risiken zu senken:
- Bakteriell bedingte Eileiterentzündungen gelten als größte Risikofaktoren für Eileiterschwangerschaften. Regelmäßige Besuche bei Ihrer Frauenärztin beziehungsweise Ihrem Frauenarzt helfen dabei, diese frühzeitig zu entdecken und zu behandeln.
- Schützen Sie sich vor Infektionen im Genitalbereich: Verwenden Sie bei wechselnden Sexualpartnerinnen und Sexualpartnern Kondome beziehungsweise Lecktücher.
- Sind Sie Raucherin? In dem Fall sollten Sie unbedingt mit dem Rauchen aufhören. Auch Rauchen erhöht das Risiko einer Eileiterschwangerschaft, denn der Konsum von Nikotin wirkt sich negativ auf die Zilien an der Innenwand des Eileiters aus.
- Lassen Sie sich zu geeigneten Verhütungsmethoden beraten.
tags: #ziehen #eierstocke #schwanger