Das prämenstruelle Syndrom (PMS) und die prämenstruelle dysphorische Störung (PMDS) - eine ausgeprägtere Form des PMS - sind Beschwerden, die regelmäßig in der zweiten Hälfte des Zyklus, also vor der Periode, auftreten. Diese Beschwerden können so stark sein, dass sie den Alltag beeinträchtigen. Die PMDS ist eine ausgeprägte Form, bei der die seelischen Symptome besonders stark ausgeprägt sind. Ein Syndrom ist das Auftreten von verschiedenen Krankheitszeichen, die in einem Zusammenhang miteinander stehen. Mehrere Symptome können also gemeinsam ein Syndrom bilden. Die Silbe „prä“ weist darauf hin, dass etwas zeitlich vor einem Ereignis liegt, in diesem Fall vor der monatlichen Menstruation. Bei einem prämenstruellen Syndrom (PMS) treten verschiedene körperliche und seelische Beschwerden in den Tagen vor der Regelblutung auf.
Körperliche oder emotionale Veränderungen vor der Monatsblutung sind sehr vielen Frauen bekannt. Von PMS oder einem prämenstruellen Syndrom spricht man, wenn diese Veränderungen das Wohlbefinden erheblich einschränken und im Alltag zur Belastung werden. Dies ist bei mehr als 20-30 % der Frauen im gebärfähigen Alter der Fall.
Ursachen von PMS und PMDS
Die genauen Ursachen von PMS (prämenstruelles Syndrom) und PMDS (prämenstruelle dysphorische Störung) sind noch nicht vollständig geklärt. Es wird vermutet, dass hormonelle Schwankungen, insbesondere ein Ungleichgewicht zwischen Östrogen und Progesteron, eine zentrale Rolle spielen. Wenn die Hormone vorübergehend unterdrückt werden, verschwinden die Symptome fast vollständig. Wenn die Hormone wieder zugeführt werden, kehren auch die Symptome zurück.
Weitere Faktoren, die PMS und PMDS begünstigen können, sind:
- Familiäre Veranlagung
- Die Wechselwirkung von Progesteron und Botenstoffen im Gehirn (Neurotransmitter)
- Chronischer Stress
- Nikotin- und Alkoholkonsum
- Schlaf- und Bewegungsmangel
Ein veränderter Melatoninspiegel kann für Schlafprobleme verantwortlich sein. Während der zweiten Zyklushälfte steigt der nächtliche Melatoninspiegel verspätet und geringer an, was den Schlafrhythmus durcheinanderbringt.
Bei manchen Frauen werden trotz normwertiger Hormonspiegel PMS-Symptome beobachtet. Hier wird eine Überempfindlichkeit der Hormonrezeptoren vermutet. Teilweise können die Rezeptoren auch durch hormonähnliche Stoffe beeinflusst werden.
Neuere Forschungen legen nahe, dass PMS in starkem Zusammenhang mit einem Serotoninmangel bzw. einer Störung im Serotoninstoffwechsel steht. Serotonin ist ein Botenstoff des zentralen Nervensystems, der wesentlich für unsere Stimmung verantwortlich ist.
Auch die Schilddrüse, unser Energiemotor, hat großen Einfluss auf das Hormonsystem und die Psyche. Störungen der Schilddrüsenfunktion können sich daher ebenfalls auf den Zyklus und das Wohlbefinden auswirken.
Cortisol, ein Stresshormon der Nebennieren, teilt sich mit Progesteron dasselbe Vorläuferhormon. Bei chronischem Stress wird vermehrt Cortisol produziert, was zu einem verringerten Progesteronspiegel führen kann. Dies kann eine relative Östrogendominanz zur Folge haben, die ebenfalls depressive Verstimmungen verursachen oder verschlimmern kann.
Eine Nebennierenschwäche, die durch anhaltenden Stress ausgelöst werden kann, führt zu einer verminderten Hormonproduktion. Dies kann sich sowohl körperlich als auch psychisch bemerkbar machen und einen Teufelskreis aus Energiemangel und gestörten Regelkreisläufen in Gang setzen, die depressive Verstimmungen fördern.
Indirekte hormonelle Belastungen wie ein unerfüllter Kinderwunsch oder chronische Erkrankungen können ebenfalls depressive Verstimmungen fördern.
Symptome von PMS und PMDS
Die Begleiterscheinungen des prämenstruellen Syndroms (PMS) sind zahlreich und individuell verschieden. Symptome können bei einer Frau von Monat zu Monat variieren. Es sind über 150 verschiedene Beschwerden beschrieben worden, aber die meisten Frauen haben eine kleinere, typische Auswahl.
Zu den möglichen körperlichen Beschwerden gehören:
- Kopfschmerzen
- Schlafstörungen
- Spannungsgefühle in der Brust
- Kreislaufprobleme
- Unreine Haut
- Heißhungerattacken
- Gewichtszunahme
- Ödembildungen (Wassereinlagerungen)
- Verdauungsstörungen
- Unterleibsschmerzen
Zu den psychischen Symptomen gehören:
- Konzentrationsschwäche
- Lethargie und Lustlosigkeit
- Erschöpfung
- Reizbarkeit
- Überempfindlichkeit
- Stimmungsschwankungen
- Depressive Verstimmungen
- Angst
- Antriebslosigkeit
Eine Dysphorie ist das Gegenteil von Euphorie und bezeichnet eine Stimmung, bei der die Betroffenen unzufrieden, gereizt, ängstlich, schlecht gelaunt und/oder depressiv sind.
PMS tritt in der zweiten Zyklushälfte auf, also nach dem Eisprung und vor der Menstruation, und kann wenige Tage oder volle zwei Wochen andauern. Mit dem Einsetzen der Menstruation bessern sich die Symptome schlagartig.
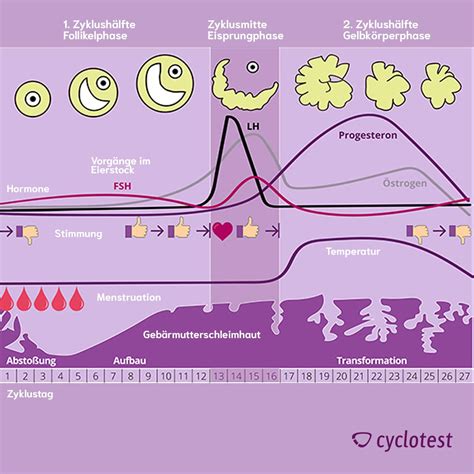
Diagnose von PMS und PMDS
Die Kriterien für die Diagnose eines prämenstruellen Syndroms (PMS) sind nicht immer eindeutig, was vor allem an der Vielzahl der möglichen PMS-Begleiterscheinungen liegt. Je nachdem, welche und wie viele dieser körperlichen und psychischen Beeinträchtigungen eine Frau erlebt, kann eine PMS-Diagnose gestellt werden.
Manchmal wird ein prämenstruelles Syndrom erst dann diagnostiziert, wenn die Anzahl der körperlichen und psychischen Symptome bestimmte Kriterien erfüllt. Mindestens ein Symptom muss psychischer Natur sein. Wenn mehr als fünf Symptome vorliegen, davon mindestens eines seelisch-emotional, kann dies auf PMS oder PMDS hindeuten.
Häufig wird in der medizinischen Literatur darauf hingewiesen, dass ein prämenstruelles Syndrom erst dann vorliegt, wenn die Beschwerden vor der Menstruation so ausgeprägt sind, dass sie den beruflichen oder privaten Alltag beeinträchtigen. Eine PMS-Diagnose kann meist erst dann gestellt werden, wenn die Symptome nicht nur einmal aufgetreten sind, sondern mindestens drei aufeinanderfolgende Zyklen betreffen.
Wenn Sie glauben, an einem prämenstruellen Syndrom zu leiden, können Sie Ihrer Ärztin oder Ihrem Arzt die Diagnose erleichtern, indem Sie ein Symptom-Tagebuch führen. Es sollte genaue Angaben über die Art Ihrer Beschwerden sowie deren Beginn und Dauer enthalten, und natürlich alle Tage Ihrer Regelblutung.
Behandlungsmöglichkeiten
Viele Frauen mit prämenstruellem Syndrom (PMS) wünschen sich eine „Wunderpille“, die alle Beschwerden auf einmal verschwinden lässt. Doch diese gibt es bislang nicht, da die Symptome zu vielfältig und von Frau zu Frau zu unterschiedlich sind. Trotzdem gibt es wirksame Behandlungsmöglichkeiten, die individuell abgestimmt werden müssen.
Lebensstiländerungen
Auch ohne Medikamente lässt sich PMS oft positiv beeinflussen. Folgende Empfehlungen können einen großen Unterschied machen:
- Gesunde Ernährung: Eine ausgewogene Ernährung kann dazu beitragen, die Symptome von PMS abzumildern. Es wird empfohlen, weniger Schokolade, Alkohol, Koffein und Salz zu konsumieren.
- Regelmäßige Bewegung: Besonders moderater Ausdauersport kann über Heißhungerattacken hinweghelfen und dazu beitragen, Stimmungsschwankungen zu beruhigen.
- Ausreichend Schlaf: Ein geregelter Schlafrhythmus ist essenziell für das Wohlbefinden.
- Stress reduzieren: Techniken wie autogenes Training, Meditation oder Yoga können helfen, Stress abzubauen und das Hormonsystem positiv zu beeinflussen. Regelmäßige Pausen und Entspannungsmomente im Alltag sind wichtig.
Pflanzliche Mittel
Mönchspfeffer (Vitex agnus-castus) reguliert hormonelle Prozesse und kann körperliche wie psychische Beschwerden mindern. Studien zeigen eine Besserung bei 52-81 % der Anwenderinnen. Auch Johanniskraut, Frauenmantel und Kamille stehen im Ruf, hilfreich zu sein, obwohl ein wissenschaftlicher Nachweis ihrer Wirksamkeit bei PMS teils noch aussteht.
Medikamentöse Therapie
Bei leichten bis mäßigen Beschwerden können rezeptfreie Schmerzmittel wie Ibuprofen, Diclofenac oder Paracetamol zur Linderung von Unterleibs- und Kopfschmerzen eingesetzt werden. Diese sollten jedoch nicht häufiger als an zehn Tagen pro Monat eingenommen werden.
Bei stärkeren Stimmungsschwankungen, Reizbarkeit und depressiven Verstimmungen können SSRI (selektive Serotonin-Wiederaufnahmehemmer), eine Form von Antidepressiva, helfen. Ihr Arzt berät Sie, ob diese Medikamente für Sie infrage kommen.
Die Antibabypille, vor allem Präparate mit Drospirenon und kurzer Einnahmepause, kann zusätzlich helfen, insbesondere wenn gleichzeitig ein Verhütungswunsch besteht. Sie kann Symptome wie depressive Verstimmungen und Stimmungsschwankungen lindern.
Diuretika (entwässernde Mittel) können helfen, Wassereinlagerungen zu reduzieren.
Bei sehr schweren PMS- oder PMDS-Beschwerden, die auf andere Therapien nicht ansprechen oder bei starker Medikamentenunverträglichkeit, kann ein sogenannter Hormon-Stopp mit GnRH-Analoga in Kombination mit einer Hormonersatztherapie versucht werden.
Psychotherapie
Frauen mit PMS fühlen sich häufig hilflos und belastet. Es ist ratsam, diese Symptome mit Ihrem Arzt oder Ihrer Ärztin zu besprechen und gemeinsam über eine psychotherapeutische Behandlung nachzudenken. Je nach Therapieform kann Ihnen schon eine Kurztherapie einen neuen Umgang mit Ihren Problemen vermitteln.

Zyklusstörungen: Ursachen und Formen
Der Menstruationszyklus der Frau ist ein komplexer Prozess, der von Hormonen gesteuert wird. Abweichungen von einem „normalen“ Zyklus werden als Zyklusstörungen bezeichnet. Ein gesunder Zyklus dauert in der Regel 21 bis 35 Tage, mit einer Blutungsdauer von 3 bis 7 Tagen.
Zyklusstörungen können durch eine Vielzahl von Faktoren verursacht werden:
- Hormonelle Ungleichgewichte: Dies ist die häufigste Ursache.
- Organische Ursachen: Myome, Polypen, Entzündungen der Gebärmutterschleimhaut oder Eileiter.
- Psychische Belastungen: Stress, Depressionen, Angststörungen.
- Lebensstilfaktoren: Chronischer Stress, Schlafstörungen, extreme Diäten, Leistungssport, Rauchen, Alkoholkonsum.
- Medikamenteneinnahme: Bestimmte Medikamente, z. B. Psychopharmaka.
- Erkrankungen anderer Organe: Schilddrüsenfehlfunktionen, Nebennierenschwäche.
- Genetische Faktoren
Nicht jede Zyklusstörung ist besorgniserregend. Kleine Abweichungen im Monatszyklus erlebt fast jede Frau im Laufe ihres Lebens. Bei einmaligem Vorkommen besteht kein Grund zur Sorge. Wiederkehrende Zyklusstörungen können jedoch ein Hinweis auf eine Erkrankung sein und sollten ärztlich abgeklärt werden.
Formen von Zyklusstörungen
Man unterscheidet verschiedene Arten von Zyklusstörungen:
Veränderungen der Zykluslänge
- Verkürzter Menstruationszyklus (Polymenorrhö): Ein Zyklus, der weniger als 25 Tage dauert. Die Blutung kommt zu häufig. Dies tritt vorwiegend bei Frauen über 35 Jahren auf und kann auf Follikelreifungsstörungen oder eine Corpus-luteum-Insuffizienz (unzureichende Progesteronproduktion nach dem Eisprung) zurückzuführen sein. Eine häufige Ursache ist auch eine verkürzte Follikelreifung.
- Verlängerter Menstruationszyklus (Oligomenorrhö): Ein Zyklus, der länger als 35 Tage dauert. Die Blutung kommt zu selten. Dies kann nach dem Absetzen der „Pille“ oder vor Beginn der Wechseljahre vorkommen. Eine unzureichende Follikelreifung kann dazu führen, dass der Eisprung verspätet oder gar nicht stattfindet.
- Ausbleiben der Monatsblutung (Amenorrhö): Dies kann primär (wenn die Blutung bis zum 16. Geburtstag nicht einsetzt) oder sekundär (wenn die Blutung länger als 3 Monate ausbleibt, ohne dass eine Schwangerschaft besteht) auftreten. Ursachen können innere Erkrankungen, Fehlbildungen, hormonelle Störungen oder psychische Belastungen sein.
Veränderungen der Blutungsstärke und -dauer
- Verstärkte Monatsblutung (Hypermenorrhö): Eine starke Blutung mit einem Blutverlust von 80 Millilitern und mehr. Ursachen können hormonelle Ungleichgewichte, chronische Entzündungen, Tumoren der Gebärmutter oder Gerinnungsstörungen sein.
- Abgeschwächte Monatsblutung (Hypomenorrhö): Eine verminderte Blutung, bei der weniger als 2 Vorlagen oder Tampons täglich benötigt werden. Dies kann ein Zeichen einer nachlassenden Funktion der Eierstöcke zur Zeit der Wechseljahre sein oder durch Stress, Diäten oder Krankheiten wie Magersucht oder Depressionen ausgelöst werden.
- Verlängerte Monatsblutung (Menorrhagie): Eine länger als 6 Tage dauernde Blutung bei normaler Zykluslänge. Dies kann auf Kontraktionsstörungen der Gebärmuttermuskulatur oder auf Gebärmuttertumoren hinweisen.
- Schmierblutung (Spotting, Zusatzblutungen): Leichte Zwischenblutungen, die zusätzlich zur Regelblutung auftreten. Sie können harmlos sein, sollten aber bei Regelmäßigkeit oder als Vorbote einer stärkeren Blutung ärztlich abgeklärt werden.
- Zwischenblutung (Metrorrhagie): Unregelmäßige Dauerblutungen länger als 7 Tage, die keinen Zyklus mehr erkennen lassen. Starke Zwischenblutungen sind häufig organisch bedingt und bedürfen ärztlicher Abklärung.
Diagnose und Behandlung von Zyklusstörungen
Die Diagnose von Zyklusstörungen erfolgt in der Regel durch eine ärztliche Befragung (Anamnese) zu Zyklusverlauf, Beschwerden und hormonellen Einflüssen. Ein Symptom-Tagebuch oder ein Zykluskalender kann dem Arzt helfen, die Muster zu erkennen. Zusätzliche Untersuchungen wie ein Hormonstatus im Blut, Ultraschall oder eine Gebärmutterspiegelung können zur Klärung der Ursache beitragen.
Die Therapie richtet sich nach der zugrunde liegenden Ursache:
- Hormonelle Therapie: Kann zur Regulierung des Zyklus eingesetzt werden, z. B. durch die Antibabypille oder Progesteronpräparate.
- Behandlung der Grunderkrankung: Bei Schilddrüsenstörungen, Nebennierenschwäche oder anderen Erkrankungen steht deren Therapie im Vordergrund.
- Medikamentöse Behandlung: Schmerzmittel, entwässernde Mittel oder Medikamente zur Blutungsstillung können zum Einsatz kommen.
- Operative Maßnahmen: Bei organischen Ursachen wie Myomen oder Polypen können operative Eingriffe (z. B. Entfernung der Gebärmutterschleimhaut oder der Gebärmutter) notwendig sein.
- Lebensstiländerungen: Eine gesunde Ernährung, regelmäßige Bewegung, Stressmanagement und ausreichend Schlaf sind auch hier essenziell.
- Psychotherapie: Bei psychischen Belastungen kann eine psychotherapeutische Unterstützung hilfreich sein.
Wenn Zyklusstörungen den Kinderwunsch beeinträchtigen, können gezielte Maßnahmen zur Zyklusoptimierung oder eine Kinderwunschbehandlung notwendig sein.
Zyklus der Frau: Einfach erklärt und zyklusbasiertes Training | Dr. Julia Fischer | ARD Gesund
tags: #verkurzter #zyklus #ursache #psychopharmaka