Schwangerschaftsdiabetes, auch Gestationsdiabetes genannt, ist eine Form von Diabetes, die während der Schwangerschaft auftritt und normalerweise nach der Entbindung wieder verschwindet. Frauen, die Schwangerschaftsdiabetes hatten, haben jedoch ein höheres Risiko, später im Leben Typ-2-Diabetes zu entwickeln. Während der Schwangerschaft kann ein Diabetes auftreten, der durch erhöhten Insulinbedarf entsteht. Schwangerschaftsdiabetes tritt in der Regel in der zweiten Hälfte der Schwangerschaft auf, wenn der Körper der Mutter mehr Insulin benötigt, um den erhöhten Blutzuckerspiegel zu kontrollieren.
Die Behandlung zielt darauf ab, den Blutzuckerspiegel durch eine Kombination aus Ernährungsumstellung, körperlicher Aktivität und gegebenenfalls Insulintherapie zu kontrollieren. Diese Ziele werden individuell angepasst, um eine optimale Kontrolle des Blutzuckerspiegels und eine minimale Belastung für Mutter und Fötus zu gewährleisten. Schwangerschaftsdiabetes kann in einigen Fällen symptomlos verlaufen, weshalb routinemäßige Blutzuckertests während der Schwangerschaft empfohlen werden. Wenn Symptome auftreten, können sie unspezifisch sein und leicht mit normalen Schwangerschaftsbeschwerden verwechselt werden. Wenn Sie während der Schwangerschaft eines oder mehrere dieser Symptome bemerken, sollten Sie mit Ihrem Arzt oder Ihrer Ärztin sprechen und sich auf Schwangerschaftsdiabetes testen lassen. Ein einfacher Bluttest kann schnell und schmerzlos durchgeführt werden, um den Blutzuckerwert zu überprüfen. Wenn Schwangerschaftsdiabetes diagnostiziert wird, kann eine angemessene Behandlung und Kontrolle des Blutzuckerspiegels das Risiko von Komplikationen für Mutter und Kind verringern.
Ursachen des Schwangerschaftsdiabetes
Schwangerschaftsdiabetes oder Gestationsdiabetes wird durch verschiedene Faktoren verursacht. Nicht alle Frauen mit den genannten Risikofaktoren entwickeln Schwangerschaftsdiabetes.
Hormonelle Veränderungen
Während der Schwangerschaft produziert der Körper der Frau eine erhöhte Menge an Hormonen wie Östrogen, Progesteron und humanes Plazentalaktogen (HPL). Diese Hormone können die Wirkung des Insulins beeinträchtigen, was zu einem Anstieg des Blutzuckerspiegels führen kann. Die Bauchspeicheldrüse muss in der Schwangerschaft mehr Insulin produzieren, um diesen Anstieg auszugleichen. Wenn die Bauchspeicheldrüse diesen erhöhten Bedarf nicht decken kann, entwickelt sich ein Schwangerschaftsdiabetes.
Risikofaktoren für Schwangerschaftsdiabetes
Einige Frauen haben ein höheres Risiko, Schwangerschaftsdiabetes zu entwickeln. Zu den wichtigsten Risikofaktoren zählen:
- Diabeteserkrankungen in der Familie: Ein familiärer Hintergrund mit Typ-1- oder Typ-2-Diabetes erhöht das Risiko.
- Übergewicht: Starkes Übergewicht oder Adipositas vor der Schwangerschaft ist ein signifikanter Risikofaktor.
- Gewichtszunahme während der Schwangerschaft: Eine übermäßige Gewichtszunahme während der Schwangerschaft kann das Risiko ebenfalls erhöhen.
- Bewegungsmangel: Ein Mangel an körperlicher Betätigung ist ein weiterer wichtiger Faktor.
- Alter der Schwangeren: Obwohl keine klare Altersgrenze existiert, steigt das Risiko mit zunehmendem Alter.
- Vorherige Schwangerschaft mit Gestationsdiabetes: Frauen, die bereits in einer früheren Schwangerschaft Gestationsdiabetes hatten, haben ein höheres Risiko, ihn erneut zu entwickeln.
- Einnahme bestimmter Medikamente: Einige Medikamente können das Risiko beeinflussen.
Sollten einer oder mehrere dieser Punkte auf Sie zutreffen, sprechen Sie Ihre Gynäkologin oder Ihren Gynäkologen bei der nächsten Vorsorgeuntersuchung darauf an. Doch auch ohne spezifische Diabetes-Risikofaktoren ist es ratsam, einen Zuckertest vornehmen zu lassen, um die Blutzuckerwerte im Blick zu behalten und bei Auffälligkeiten rechtzeitig handeln zu können.
Symptome von Schwangerschaftsdiabetes
Schwangerschaftsdiabetes zeigt sich oft nicht durch die typischen Anzeichen einer klassischen Diabeteserkrankung. Einige Frauen berichten jedoch von folgenden Symptomen:
- Müdigkeit
- Schwäche
- Durst
Diese Symptome sind jedoch oft so leicht, dass sie häufig als normale Schwangerschaftsbeschwerden abgetan werden. Daher ist der angebotene Zuckertest in der Schwangerschaft so wichtig, um eine mögliche Erkrankung frühzeitig zu erkennen.
Diagnose: Der Zuckertest (oGTT)
Der orale Glukosetoleranztest (oGTT), auch Zuckertest oder Zuckerbelastungstest genannt, ist die Standardmethode zur Diagnose von Schwangerschaftsdiabetes. Er hilft, die Reaktion des Körpers auf Glukose (Zucker) zu beurteilen.
Kleiner Zuckertest (50-g-oGTT)
Dieser Vortest wird in der Regel zwischen der 24. und 27. Schwangerschaftswoche durchgeführt. Sie erhalten ein Glas mit 50 Gramm Glukoselösung, die Sie innerhalb einer bestimmten Zeit trinken müssen. Etwa eine Stunde danach wird eine Blutprobe entnommen, um Ihren Blutzuckerspiegel zu messen. Für diesen Test ist es nicht notwendig, nüchtern zu sein. Wenn der Blutzuckerwert über 135 mg/dl (7,5 mmol/l) liegt, ist ein großer Zuckertest erforderlich.
Großer Zuckertest (75-g-oGTT)
Dieser Test erfordert, dass Sie mindestens acht Stunden vor dem Test nüchtern sind. Zuerst wird eine Blutprobe im nüchternen Zustand entnommen. Anschließend trinken Sie eine Zuckerlösung mit 75 Gramm Glukose. Der Blutzuckerspiegel wird dann nach einer Stunde und erneut nach zwei Stunden gemessen. Dieser Ablauf ist zeitintensiver und erfordert eine gute Planung.
Wann wird der Zuckertest durchgeführt?
Der kleine Zuckertest wird routinemäßig zwischen der 24. und 28. Schwangerschaftswoche durchgeführt. Ein großer Zuckertest wird notwendig, wenn die Werte des kleinen Tests auffällig sind oder wenn spezifische Risikofaktoren vorliegen.
Vorbereitung auf den Zuckertest
Um verlässliche Ergebnisse zu erhalten, sollten Sie einige Dinge beachten:
- Ernährung: Drei Tage vor dem Test sollten Sie sich normal ernähren, ohne bestimmte Lebensmittel zu meiden oder Mahlzeiten auszulassen.
- Nüchternheit: Für den großen Zuckertest dürfen Sie mindestens acht Stunden vorher nichts essen. Wasser ist erlaubt.
- Körperliche Aktivität und Stress: Vermeiden Sie starke körperliche Belastung und Stress vor dem Test, da dies die Ergebnisse verfälschen kann.
- Gesundheitszustand: Informieren Sie Ihren Arzt über Medikamenteneinnahme, chronische Erkrankungen oder starke Schwangerschaftsübelkeit mit Erbrechen.
Sollten Sie am Tag des Tests krank sein, verschieben Sie ihn in Absprache mit Ihrer Arztpraxis lieber.
Auswirkungen von Schwangerschaftsdiabetes
Schwangerschaftsdiabetes kann sowohl für die Mutter als auch für das Baby Risiken mit sich bringen, wenn er nicht adäquat behandelt wird.
Risiken für das Baby
- Makrosomie: Das Baby kann übermäßig wachsen, was zu Geburtskomplikationen wie Schulterdystokie führen kann.
- Hypoglykämie nach der Geburt: Babys von Müttern mit Schwangerschaftsdiabetes können nach der Geburt einen niedrigen Blutzuckerspiegel entwickeln.
- Gelbsucht: Ein erhöhtes Risiko für Neugeborenengelbsucht besteht ebenfalls.
- Atemprobleme: Frühgeburt oder Atemnot nach der Geburt sind möglich.
- Diabetes im späteren Leben: Kinder von Müttern mit Schwangerschaftsdiabetes haben ein erhöhtes Risiko, später im Leben an Diabetes zu erkranken.
Risiken für die Mutter
- Präeklampsie: Schwangerschaftsdiabetes erhöht das Risiko für schwangerschaftsbedingten Bluthochdruck und Präeklampsie.
- Erhöhtes Risiko für Typ-2-Diabetes: Frauen mit Schwangerschaftsdiabetes haben ein höheres Risiko, später im Leben an Typ-2-Diabetes zu erkranken.
- Schwangerschaftskomplikationen: Ein höheres Risiko für Frühgeburten, Kaiserschnitte, Blutungen oder Infektionen.
Behandlung von Schwangerschaftsdiabetes
Die Behandlung von Schwangerschaftsdiabetes zielt darauf ab, den Blutzuckerspiegel zu normalisieren und Komplikationen zu vermeiden. Die Therapie ist individuell und wird in enger Absprache mit dem medizinischen Fachpersonal festgelegt.
Ernährungstherapie
Die Ernährungsumstellung ist der erste und wichtigste Schritt. Sie zielt darauf ab, den Blutzuckerspiegel durch die Wahl der richtigen Nahrungsmittel und die Kontrolle der Kohlenhydrataufnahme zu regulieren. Empfehlenswert ist eine ausgewogene Ernährung mit komplexen Kohlenhydraten, viel Gemüse und Obst, sowie magerem Eiweiß. Bestimmte Nahrungsmittel und Gewohnheiten sollten vermieden oder reduziert werden, um den Blutzuckerspiegel unter Kontrolle zu halten. Dazu gehören zuckerhaltige Getränke, Süßigkeiten, Weißmehlprodukte und stark verarbeitete Lebensmittel.
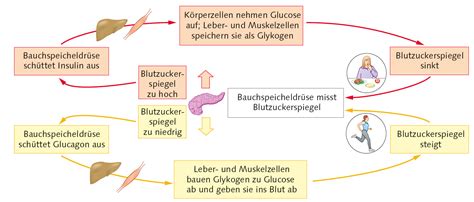
Körperliche Aktivität
Regelmäßige körperliche Bewegung kann dazu beitragen, den Blutzuckerspiegel zu senken und das Risiko von Komplikationen zu verringern. Geeignet sind moderaten Ausdauersportarten wie Spazierengehen, Schwimmen oder Radfahren, sofern keine geburtshilflichen Kontraindikationen bestehen. Bewegung sollte idealerweise nach den Mahlzeiten erfolgen.
Blutzuckerselbstmessung
Die regelmäßige Blutzuckerselbstmessung ist entscheidend, um den Erfolg der Therapie zu überwachen und gegebenenfalls Anpassungen vorzunehmen. Die Messungen erfolgen in der Regel vor den Hauptmahlzeiten und ein bis zwei Stunden nach Beginn der Mahlzeiten.
Insulintherapie
Wenn Ernährungsumstellung und körperliche Aktivität nicht ausreichen, um den Blutzuckerspiegel zu kontrollieren, kann eine Insulintherapie erforderlich sein. Insulin wird in der Regel gespritzt und hilft, den Blutzucker nach den Mahlzeiten zu senken. Die Entscheidung für eine Insulintherapie wird individuell getroffen, basierend auf den Blutzuckerwerten und dem Wohl des Kindes.
Es ist wichtig zu betonen, dass die Diagnose Schwangerschaftsdiabetes nicht bedeutet, dass die Schwangerschaft automatisch problematisch verläuft. Mit der richtigen Behandlung und engen ärztlicher Betreuung können die meisten Frauen eine gesunde Schwangerschaft erleben und ein gesundes Baby zur Welt bringen.

Umgang mit Übelkeit während des OGTT
Die Übelkeit, die nach dem Trinken der Glukoselösung während eines oralen Glukosetoleranztests (oGTT) auftreten kann, ist eine häufige Erfahrung. Die süße und oft konzentrierte Flüssigkeit kann bei manchen Frauen zu Magenbeschwerden, Übelkeit und sogar Erbrechen führen.
Warum tritt Übelkeit auf?
Die intensive Süße der Glukoselösung kann den Magen reizen. Zudem kann die schnelle Aufnahme einer großen Zuckermenge den Körper belasten und zu unspezifischen Reaktionen wie Übelkeit führen. Bei Frauen, die generell empfindlich auf Süßes reagieren oder eine Neigung zu Schwangerschaftsübelkeit haben, kann dieser Effekt verstärkt sein.
Was tun bei Übelkeit während des OGTT?
- Langsam trinken: Versuchen Sie, die Glukoselösung langsam und in kleinen Schlucken zu trinken, anstatt sie schnell hinunterzustürzen.
- Kühle Lösung: Wenn möglich, bitten Sie darum, die Lösung leicht gekühlt zu erhalten, dies kann die Übelkeit reduzieren.
- Salziges im Anschluss: Nach dem Test können Sie versuchen, etwas Salziges zu essen oder zu trinken, um den süßen Geschmack aus dem Mund zu bekommen und den Magen zu beruhigen.
- Ruhe bewahren: Bleiben Sie während des Tests ruhig sitzen und vermeiden Sie anstrengende Bewegungen.
- Information an das Personal: Informieren Sie das medizinische Personal über Ihre Übelkeit. Sie können Ihnen möglicherweise Ratschläge geben oder den Testablauf anpassen.
Es ist wichtig zu wissen, dass Übelkeit während des oGTT nicht zwangsläufig auf Diabetes hinweist. Viele Frauen mit einem unauffälligen Testergebnis erleben diese Nebenwirkung.
Spezifische Erfahrungen und Ratschläge
Einige Frauen berichten von ähnlichen Erfahrungen, bei denen die Übelkeit die Ernährungsumstellung erschwert. Die Kombination aus starker Übelkeit und der Notwendigkeit, die Ernährung anzupassen, kann eine große Herausforderung darstellen.
Ernährungsstrategien bei Übelkeit und Gestationsdiabetes
- Kleine, häufige Mahlzeiten: Statt drei großer Mahlzeiten können viele kleine Mahlzeiten über den Tag verteilt besser vertragen werden und helfen, den Blutzuckerspiegel stabil zu halten.
- Verträgliche Lebensmittel: Konzentrieren Sie sich auf Lebensmittel, die Sie trotz Übelkeit gut vertragen, auch wenn diese zunächst nicht als "ideal" gelten. Beispiele sind Kartoffeln mit Quark oder bestimmte Obstsorten wie Heidelbeeren, die sich positiv auf den Blutzucker auswirken können.
- Kohlenhydratquellen: Versuchen Sie, verträgliche Kohlenhydratquellen zu finden. Manche Frauen vertragen Brot besser als Nudeln oder umgekehrt.
- Akupunktur: Einige Frauen finden Linderung von Übelkeit durch Akupunktur.
Umgang mit der Angst vor Insulin und Geburt
Die Angst vor einer Insulintherapie und deren möglicher Auswirkung auf die Geburtsplanung (z.B. Notwendigkeit einer Einleitung oder Krankenhausgeburt) ist verständlich. Es ist jedoch wichtig zu wissen, dass eine Insulintherapie oft notwendig ist, um die Gesundheit von Mutter und Kind zu gewährleisten. Eine gut eingestellte Insulintherapie kann auch zu einer unkomplizierteren Geburt führen.
Die Entscheidung für oder gegen eine medizinische Intervention sollte immer im besten Interesse des Kindes getroffen werden. Eine enge Zusammenarbeit mit dem behandelnden Diabetologen und der Hebamme ist entscheidend, um den besten Weg für die individuelle Situation zu finden.