Die Frage nach der Rolle der Blutgruppe bei Kinderwunsch und Schwangerschaft beschäftigt viele Paare. Grundsätzlich beeinflussen die klassischen Blutgruppen A, B, AB und 0 die Fruchtbarkeit oder die Empfängnisfähigkeit in der Regel nicht. Es gibt keine Kombination von Blutgruppen, die eine Schwangerschaft unmöglich macht. Dennoch gibt es vereinzelt Hinweise, dass bestimmte AB0-Kombinationen mit einer leicht erhöhten Wahrscheinlichkeit für Immunreaktionen verbunden sein können. Eine echte Blutgruppenunverträglichkeit, die sich auf die Schwangerschaft auswirkt, betrifft jedoch primär nicht die AB0-Blutgruppe, sondern den Rhesusfaktor (RhD).
Der Rhesusfaktor: Positiv und Negativ
Etwa 85 Prozent der Bevölkerung sind Rhesus-positiv (RhD+), was bedeutet, dass auf der Oberfläche ihrer roten Blutkörperchen ein bestimmtes Protein, das Antigen D, vorhanden ist. Circa 15 Prozent der Menschen sind Rhesus-negativ (RhD-), ihnen fehlt dieses Antigen D. Ob man Rh-positiv oder Rh-negativ ist, ist genetisch bedingt und ändert sich im Laufe des Lebens nicht.
Was ist Rhesus-Inkompatibilität?
Eine Rhesus-Inkompatibilität (auch Rhesus-Unverträglichkeit genannt) liegt vor, wenn eine Rhesus-negative Mutter ein Rhesus-positives Kind erwartet. Dies kann nur dann geschehen, wenn der Vater des Kindes Rhesus-positiv ist. Wenn die Mutter Rhesus-negativ ist und das Kind durch den Vater einen positiven Rhesusfaktor vererbt bekommt, kann es zu einer Blutgruppenunverträglichkeit kommen.
Rh-Inkompatibilität tritt nur unter folgenden Umständen auf:
- Die Mutter ist Rhesus-negativ.
- Der Vater des Kindes ist Rhesus-positiv.
- Das Baby ist Rhesus-positiv.
Wenn die Mutter Rhesus-positiv ist, gibt es keine Probleme, auch wenn das Kind Rhesus-negativ ist. Ebenso besteht keine Gefahr, wenn beide Elternteile Rhesus-negativ sind, da das Kind dann zwangsläufig ebenfalls Rhesus-negativ sein wird.
Warum ist Rhesus-Inkompatibilität ein Problem?
Die Rhesus-Inkompatibilität an sich ist zunächst kein Problem. Sie wird jedoch dann relevant, wenn rote Blutkörperchen eines Rhesus-positiven Fötus in den Blutkreislauf der Rhesus-negativen Mutter gelangen. Das Immunsystem der Mutter wird dadurch sensibilisiert und beginnt mit der Bildung von Antikörpern (speziell Anti-D-Antikörper) gegen den Rhesusfaktor des Kindes. Dieses Risiko ist vor allem bei der Geburt gegeben, aber auch bei anderen Ereignissen, die zu einem Austausch von mütterlichem und kindlichem Blut führen können.
Ein Austausch von Blut kann erfolgen bei:
- Der Geburt des Babys
- Einer Fehlgeburt
- Einem Schwangerschaftsabbruch
- Einer schweren Verletzung des Bauches während der Schwangerschaft
- Bestimmten invasiven Untersuchungen wie einer Fruchtwasseruntersuchung (Amniozentese)
Diese Anti-D-Antikörper können in einer folgenden Schwangerschaft die Plazenta passieren und die roten Blutkörperchen des Rhesus-positiven Fötus zerstören. Dieser Prozess wird als hämolytische Erkrankung des Fötus und Neugeborenen bezeichnet.
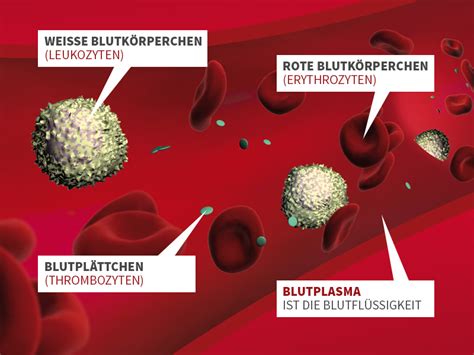
Auswirkungen der Rhesus-Inkompatibilität
Die Rhesus-Inkompatibilität schadet in der Regel nicht der ersten Schwangerschaft, da die Mutter erst Antikörper bildet, nachdem sie mit dem Rhesus-positiven Blut des Kindes in Kontakt gekommen ist (was typischerweise erst gegen Ende der Schwangerschaft oder während der Geburt geschieht).
Problematisch wird es jedoch bei einer zweiten oder späteren Schwangerschaft mit einem Rhesus-positiven Kind. Die bereits vorhandenen Antikörper der Mutter können die roten Blutkörperchen des Babys über die Plazenta erreichen und zerstören. Dies kann zu folgenden Komplikationen beim Kind führen:
- Anämie (Blutarmut): Verminderte Anzahl gesunder roter Blutkörperchen.
- Neugeborenengelbsucht (Ikterus): Aufgrund des Abbaus roter Blutkörperchen entsteht Bilirubin, das die Haut und Augen gelblich färbt.
- Ödeme: Flüssigkeitsansammlungen im Körper.
- Herzinsuffizienz: Das Herz muss stärker arbeiten, um das Blut durch den Körper zu pumpen.
- Schädigung des Gehirns: Bei schweren, unbehandelten Fällen von Gelbsucht.
- Tod vor der Geburt (Fehlgeburt): Im schlimmsten Fall.
Je öfter eine Frau mit einer Rhesus-Inkompatibilität schwanger war, desto mehr Antikörper kann sie gebildet haben, was das Risiko für das nachfolgende Kind erhöht.
Diagnose und Überwachung
Zu Beginn jeder Schwangerschaft wird bei der werdenden Mutter eine Blutuntersuchung durchgeführt, bei der auch die Blutgruppe und der Rhesusfaktor bestimmt werden. Bei einer Rhesus-positiven Schwangeren sind in der Regel keine weiteren spezifischen Untersuchungen bezüglich des Rhesusfaktors notwendig.
Ist die Mutter Rhesus-negativ, wird der Rhesusfaktor des Vaters ebenfalls getestet:
- Wenn der Vater Rhesus-negativ ist, ist das Kind mit hoher Wahrscheinlichkeit ebenfalls Rhesus-negativ, und es besteht keine Gefahr einer Rhesus-Inkompatibilität.
- Wenn der Vater Rhesus-positiv ist, besteht das Risiko, dass das Kind ebenfalls Rhesus-positiv ist. In diesem Fall wird das Blut der Mutter während der gesamten Schwangerschaft regelmäßig auf das Vorhandensein von Anti-D-Antikörpern untersucht.
Zusätzlich kann seit dem 1. Juli 2021 mittels einer Untersuchung von zellfreier fetaler DNA (cffDNA) im mütterlichen Blut ab etwa der 11. Schwangerschaftswoche mit hoher Wahrscheinlichkeit der Rhesusfaktor des ungeborenen Kindes bestimmt werden. Dies ermöglicht eine gezieltere Anwendung der Prophylaxe.
Blutgruppen TEIL 2: Das RHESUS-SYSTEM
Rhesus-Prophylaxe: Die Verhinderung von Komplikationen
Um die Bildung von Anti-D-Antikörpern bei Rhesus-negativen Müttern zu verhindern, wird die sogenannte Rhesus-Prophylaxe (auch Anti-D-Prophylaxe genannt) eingesetzt. Diese Maßnahme ist heute ein Standard in der Schwangerenvorsorge.
Was passiert bei der Rhesus-Prophylaxe?
Rhesus-negativen Schwangeren wird eine Injektion mit Anti-D-Immunglobulinen verabreicht. Diese Immunglobuline sind Antikörper, die aus dem Blut von sensibilisierten Spenderinnen und Spendern gewonnen werden. Sie wirken, indem sie eventuell in den Blutkreislauf der Mutter gelangte rote Blutkörperchen des Rhesus-positiven Kindes abfangen und zerstören, bevor das Immunsystem der Mutter darauf reagieren und eigene Antikörper bilden kann.
Die Gabe der Anti-D-Immunglobuline erfolgt in der Regel zu folgenden Zeitpunkten:
- Etwa in der 28. bis 30. Schwangerschaftswoche, unabhängig vom Rhesusfaktor des Kindes (präventiv).
- Innerhalb von 72 Stunden nach der Geburt eines Rhesus-positiven Kindes.
- Nach bestimmten Ereignissen, die zu einem Blutaustausch führen könnten, wie z.B. nach Zwischenblutungen, bei äußerer Gewalteinwirkung auf den Bauchraum, nach einer Fehlgeburt, einem Schwangerschaftsabbruch oder nach invasiven Eingriffen wie einer Fruchtwasseruntersuchung.
Der Vorteil der neueren Methode zur Bestimmung des kindlichen Rhesusfaktors aus mütterlichem Blut ist, dass die Prophylaxe nur dann verabreicht werden muss, wenn das Kind tatsächlich Rhesus-positiv ist, was unnötige Behandlungen vermeidet.
Behandlung von Rhesus-Inkompatibilität
Sollte es trotz Prophylaxe zu einer Antikörperbildung und damit zu einer Rhesusunverträglichkeit gekommen sein, die das Kind gefährdet, stehen medizinische Behandlungsoptionen zur Verfügung:
- Überwachung mittels Doppler-Ultraschall: Zur Messung des Blutflusses in den Hirngefäßen des Fötus, um eine Anämie frühzeitig zu erkennen.
- Intrauterine Bluttransfusionen: Wenn beim Fötus eine schwere Anämie festgestellt wird, können vor der Geburt Bluttransfusionen durchgeführt werden, um die roten Blutkörperchen des Kindes zu ersetzen. Dies kann auch nach der Geburt notwendig sein.
- Kortikosteroide: Medikamente zur Förderung der Lungenreifung des Babys, falls eine vorzeitige Geburt notwendig wird.
- Einleitung der Wehen: Sobald die Lunge des Babys ausreichend entwickelt ist, kann die Geburt künstlich eingeleitet werden.
Dank des medizinischen Fortschritts und der konsequenten Anwendung der Rhesus-Prophylaxe treten heute schwere Fälle von Rhesusunverträglichkeit nur noch selten auf.
Blutspenden während der Schwangerschaft
Blutspenden - sei es Vollblut, Thrombozyten oder Plasma - sind während der Schwangerschaft nicht erlaubt. Der Körper der Schwangeren benötigt alle Ressourcen für die gesunde Entwicklung des Kindes, insbesondere eine erhöhte Blutmenge und Eisen. Auch nach der Geburt und während der Stillzeit ist eine Blutspende nicht gestattet; es wird empfohlen, mindestens sechs Monate nach der Entbindung zu warten.
Eine Schwangerschaft ist bei jeder Blutgruppenkombination möglich. Mit der richtigen ärztlichen Betreuung und den entsprechenden Vorsorgemaßnahmen können mögliche Risiken, insbesondere im Zusammenhang mit dem Rhesusfaktor, sicher und geschützt bewältigt werden.
tags: #resus #faktor #komplikationen #embryo