Wenn auf natürlichem Wege keine Schwangerschaft eintritt, kann eine künstliche Befruchtung eine Möglichkeit sein, den Kinderwunsch zu erfüllen. Dieser medizinische Eingriff, auch als assistierte Reproduktion (ART) bekannt, umfasst verschiedene Methoden, die darauf abzielen, die Chancen auf eine Empfängnis zu erhöhen. Die Wahl des passenden Verfahrens hängt von der individuellen Situation des Paares oder der einzelnen Person ab. Um die Ursachen einer möglichen Unfruchtbarkeit zu ermitteln, ist eine sorgfältige Diagnostik bei beiden Partnern unerlässlich.
Grundlagen und rechtliche Rahmenbedingungen in Deutschland
Die künstliche Befruchtung ist ein Sammelbegriff für medizinische Verfahren, die darauf abzielen, eine Schwangerschaft außerhalb des natürlichen Geschlechtsverkehrs herbeizuführen. In Deutschland unterliegt die Fortpflanzungsmedizin strengen gesetzlichen Regelungen, die im Embryonenschutzgesetz (ESchG) verankert sind. Diese Bestimmungen schließen bestimmte Maßnahmen aus, die in anderen Ländern zulässig sind. Dazu gehört beispielsweise die genetische Untersuchung von Embryonen vor der Rückführung in die Gebärmutter (Präimplantationsdiagnostik), die nur in eng begrenzten Ausnahmefällen nach Prüfung durch eine Ethikkommission gestattet ist.
Weitere in Deutschland verbotene Praktiken sind das Implantieren von mehr als drei Embryonen, das Einfrieren oder Weiterkultivieren von bereits geteilten Embryonen sowie das Klonen, die Auswahl des Geschlechts oder die Veränderung der Erbinformationen. Diese Handlungen sind ausdrücklich untersagt und strafbar.
Methoden der künstlichen Befruchtung
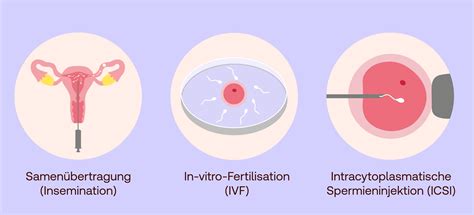
Es existieren verschiedene Methoden der assistierten Reproduktion, die individuell auf die Bedürfnisse der Patientinnen und Patienten zugeschnitten werden. Die gängigsten Verfahren sind die Insemination, die In-vitro-Fertilisation (IVF) und die Intrazytoplasmatische Spermieninjektion (ICSI).
1. Insemination
Die Insemination, auch als künstliche Samenübertragung bezeichnet, kommt meist dann zum Einsatz, wenn beim Mann eine geringe Spermienmenge oder eine mangelnde Spermienqualität vorliegt. Bei der Frau können beispielsweise Störungen im Bereich des Gebärmutterhalses eine Insemination notwendig machen.
Bei diesem Verfahren werden die Samenzellen des Mannes direkt mittels einer Spritze oder über einen weichen Katheter in die Gebärmutter (intrauterin), den Gebärmutterhals (intrazervikal) oder den Eileiter (intratubar) eingebracht. Die Samenzellen müssen anschließend selbstständig zur Eizelle gelangen und diese befruchten. Die Insemination gilt als schonende und natürliche Methode, da die eigentliche Befruchtung im Körper der Frau stattfindet.
Formen der Insemination
- Homologe Insemination: Hierbei wird der Samen des Ehemannes oder Partners verwendet. Gemäß § 27a SGB V ist diese Form der Insemination zulasten der gesetzlichen Krankenversicherung (GKV) erbringbar.
- Heterologe Insemination: Bei dieser Form wird der Samen eines anonymen Spenders verwendet, der aus einer Samenbank stammt und dort tiefgefroren gelagert wird.
Die Insemination ist ein schmerzfreier und unkomplizierter Vorgang, der keine Narkose oder einen operativen Eingriff erfordert und nur wenige Minuten dauert. Die Erfolgsrate liegt typischerweise zwischen 5 und 25 Prozent.
2. In-vitro-Fertilisation (IVF)
Die In-vitro-Fertilisation (IVF), auch bekannt als "Befruchtung im Reagenzglas", ist ein Verfahren, bei dem die Befruchtung außerhalb des weiblichen Körpers stattfindet. Zunächst werden der Frau befruchtungsfähige Eizellen entnommen.
Um eine ausreichende Anzahl an reifen Eizellen zu gewinnen, erfolgt in der Regel eine hormonelle Stimulation der Eierstöcke. Die entnommenen Eizellen werden in eine Nährlösung gegeben und mit den Samenzellen des Partners im Labor befruchtet. Nach der Befruchtung werden die entstehenden Embryonen für einige Tage in einem Brutschrank kultiviert und anschließend in die Gebärmutter der Frau übertragen (Embryotransfer). Gesetzliche Regelungen begrenzen die Anzahl der Eizellen, die für die Rückführung verwendet werden dürfen, auf maximal drei. Die Erfolgsrate einer IVF-Behandlung, die zur Geburt eines gesunden Kindes führt, liegt bei etwa 25 bis 30 Prozent.
Die Maßnahme, überzählige Eizellen einzufrieren, ist in Deutschland nicht erlaubt. Die Erfolgschancen der IVF hängen maßgeblich vom Alter der Frau ab; bei Frauen über 35 Jahren sinken die Chancen deutlich.
3. Intrazytoplasmatische Spermieninjektion (ICSI)
Die Intrazytoplasmatische Spermieninjektion (ICSI) ist eine weiterentwickelte Form der IVF. Bei der ICSI-Methode wird eine einzelne Samenzelle, die entweder aus dem Ejakulat oder operativ aus den Hoden oder Nebenhoden gewonnen wurde, direkt in die weibliche Eizelle injiziert. Dieses Verfahren kommt insbesondere dann zur Anwendung, wenn der männliche Partner eine sehr geringe Anzahl an Samenzellen aufweist, eine eingeschränkte Spermienbeweglichkeit vorliegt oder die Samenwege verschlossen sind.
Auch bei der ICSI wird die Frau zunächst hormonell stimuliert, um die Eizellenreifung anzuregen. Nach der Entnahme der Eizellen erfolgt die Befruchtung im Labor unter dem Mikroskop. Die Erfolgsquote der ICSI liegt bei etwa 25 Prozent.

Risiken und Erfolgschancen
Obwohl die Methoden der künstlichen Befruchtung als sicher gelten, sind sie nicht frei von Risiken. Epidemiologische Studien deuten darauf hin, dass Kinder, die durch assistierte Reproduktionstechnologien (ART) geboren werden, ein leicht erhöhtes Risiko für bestimmte gesundheitliche Probleme aufweisen können. Der Gemeinsame Bundesausschuss (G-BA) hat die ICSI auf eine mögliche erhöhte Fehlbildungsrate hin überprüft und festgestellt, dass diese, ebenso wie bei der IVF, gegenüber natürlich gezeugten Kindern signifikant erhöht ist. Es werden jedoch keine signifikanten Unterschiede im Risiko zwischen IVF und ICSI festgestellt.
Ärztinnen und Ärzte sind verpflichtet, über das erhöhte Fehlbildungsrisiko im Vergleich zur natürlichen Empfängnis aufzuklären. Weitere mögliche Risiken umfassen Mehrlingsschwangerschaften, die bei künstlicher Befruchtung häufiger auftreten und als Risikoschwangerschaften gelten, sowie Eileiterschwangerschaften.
Die Erfolgschancen einer künstlichen Befruchtung hängen von zahlreichen Faktoren ab, darunter das Alter der Frau, die Ursache der Unfruchtbarkeit und die gewählte Methode. Die durchschnittliche Erfolgsrate bei der intrauterinen Insemination liegt zwischen 5 und 10 Prozent, während die Schwangerschaftsrate bei einem Embryotransfer im Rahmen einer IVF oder ICSI bei etwa 30 bis 32 Prozent liegen kann.
Kosten und Kostenübernahme
Die Kosten für eine künstliche Befruchtung können erheblich sein und sich auf mehrere tausend Euro belaufen, insbesondere wenn mehrere Behandlungszyklen notwendig sind. Unter bestimmten Auflagen übernehmen die gesetzlichen Krankenkassen einen Teil der Kosten. Die genauen Bedingungen und der Umfang der Kostenübernahme sind in den Richtlinien des Gemeinsamen Bundesausschusses (G-BA) geregelt. Grundsätzlich müssen die Personen, die eine künstliche Befruchtung in Anspruch nehmen möchten, verheiratet sein, das 25. Lebensjahr vollendet haben und dürfen das 40. Lebensjahr (Frau) bzw. das 50. Lebensjahr (Mann) nicht überschritten haben. Zudem muss eine hinreichende Aussicht auf Erfolg bestehen.
Seit dem 1. Januar 2004 beteiligen sich die gesetzlichen Krankenkassen mit 50 Prozent an den Kosten für maximal drei Versuche. Einige gesetzliche Krankenkassen gewähren zusätzliche Leistungen. Privatversicherungen leisten im tariflichen Umfang. Steuerlich absetzbar können die Kosten für künstliche Befruchtung als außergewöhnliche Belastung geltend gemacht werden, auch für unverheiratete Frauen.
Kosten einer künstlichen Befruchtung?
Historischer Rückblick und aktuelle Entwicklungen
Die Geschichte der künstlichen Befruchtung reicht bis ins 18. Jahrhundert zurück, als erste Versuche zur künstlichen Fortpflanzung unternommen wurden. Ein bedeutender Meilenstein war die Geburt von Louise Brown im Jahr 1978, dem ersten im Reagenzglas gezeugten Kind. In Deutschland waren früher Inseminationen nur bei verheirateten Frauen erlaubt, während alleinstehende oder homosexuelle Frauen diese Prozedur selbst durchführen mussten. Mittlerweile ist es Ärzten unter bestimmten Voraussetzungen auch gestattet, bei unverheirateten Frauen Inseminationen vorzunehmen.
Die Eizellspende ist in Deutschland verboten, während sie in vielen anderen europäischen Ländern und den USA erlaubt ist. Dies führt dazu, dass deutsche Paare für diesen Eingriff ins Ausland reisen. Diskussionen über eine Legalisierung der Eizellspende in Deutschland laufen seit Jahren. Seit 1. Juli 2018 haben in Deutschland gezeugte Kinder einen rechtlichen Anspruch auf Auskunft über den Samenspender, wofür ein Samenspenderregister errichtet wurde.
Im Jahr 2022 wurden in Deutschland laut dem Deutschen IVF-Register (D.I.R.) über 123.000 Behandlungszyklen durchgeführt, mit einer Schwangerschaftsrate von gut 30 % pro Embryotransfer. Die Zahl der künstlichen Befruchtungen in Deutschland erreichte 2020 während der Corona-Einschränkungen einen Höchststand.
tags: #kunstliche #befruchtung #cartoon