Die Rate der Kaiserschnittgeburten in Deutschland hat sich in den letzten 30 Jahren nahezu verdoppelt und liegt aktuell bei 29,1 Prozent. Angesichts dieser Entwicklung, die ohne erkennbaren Nutzen für Mutter und Kind einhergeht, ist eine kritische Hinterfragung dringend geboten. Erstmals liegt mit der S3-Leitlinie der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe eine umfassende Richtlinie vor, die den aktuellen Wissensstand zu diesem Thema darstellt.
Gründe für einen Kaiserschnitt: Zwischen Notwendigkeit und Wunsch
Für einen Kaiserschnitt gibt es eine Vielzahl von Gründen. Oftmals sind es jedoch Ängste oder juristische Bedenken, die zu dieser Entscheidung führen. Die Sorge vor einer Klage, weil kein Kaiserschnitt durchgeführt wurde, ist unbegründet, während eine Klage nach einem durchgeführten Kaiserschnitt eher selten vorkommt. Die Geburtshilfe erfordert Geduld und Zeit, und es bestehen unterschiedliche Mentalitäten in Bezug auf die Geburtshilfe.
Absolute medizinische Indikationen
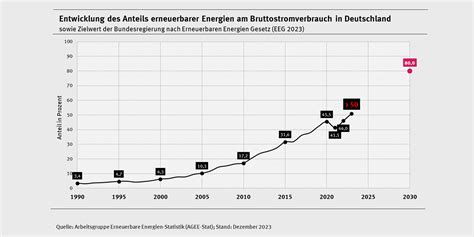
Es gibt eindeutige medizinische Gründe, die einen Kaiserschnitt unumgänglich machen. Dazu gehören Situationen, in denen das Kind quer liegt oder die Plazenta den Geburtsweg blockiert.
Beckenendlage: Eine kontroverse Indikation
In Deutschland wird bei einer Beckenendlage des Kindes in den meisten Kliniken standardmäßig ein Kaiserschnitt durchgeführt. Es mangelt an Kliniken mit ausreichender Erfahrung in der natürlichen Geburtshilfe bei dieser Konstellation. Die neue Leitlinie betont jedoch klar, dass es keinen eindeutigen Vorteil für einen Kaiserschnitt bei Beckenendlage gibt. Zwar erfordert diese Situation eine sorgfältigere Überwachung als bei einer Schädellage, doch die Annahme, ein Kaiserschnitt sei generell besser für das Kind, ist falsch.
Auswirkungen auf das Kind: Kurz- und Langzeitfolgen
Kinder, die per Kaiserschnitt geboren werden, müssen - bei vergleichbarem Schwangerschaftsalter und -verlauf - eher auf einer Neugeborenen- oder Intensivstation behandelt werden. Die negativen Auswirkungen auf die Atmung sind medizinisch gut belegt. Zwar sind andere unerwünschte Effekte auf das Immunsystem oder die spätere Entwicklung von Asthma noch nicht abschließend geklärt, doch vieles deutet darauf hin.
Die Folgen eines Kaiserschnitts für das Neugeborene wurden lange Zeit unterschätzt. Früher entstand sogar der Eindruck, das Kind profitiere von einem Kaiserschnitt. Neue Untersuchungen von Kinderärzten zeigen jedoch, dass sowohl die Kurzzeit- als auch die Langzeitmorbidität von Neugeborenen nach einem Kaiserschnitt erhöht ist. Insbesondere Anpassungsstörungen und beatmungspflichtige Komplikationen treten signifikant häufiger auf. Das Risiko steigt, je früher der Kaiserschnitt vor der 40. Schwangerschaftswoche durchgeführt wird. Geplante Kaiserschnitte in der 38. Schwangerschaftswoche sind mit einer deutlich höheren Rate an kindlichen Komplikationen verbunden, die eine intensivmedizinische Behandlung erfordern können.
Epidemiologische Studien der letzten fünf Jahre verdeutlichen zudem, dass ein Kaiserschnitt bedeutsame Auswirkungen auf das spätere Leben des Kindes hat, insbesondere im Hinblick auf immunitätsbedingte Erkrankungen. Kinder nach Kaiserschnitt erkranken signifikant häufiger an Asthma, Allergien, Diabetes mellitus und Zöliakie. Die genauen Mechanismen sind noch nicht vollständig geklärt, doch diese Erkenntnisse haben direkte Konsequenzen für die Aufklärung von Patientinnen, insbesondere bei Wunsch nach einem Kaiserschnitt ohne medizinische Indikation.
Phasen der Geburt – Hebammen des Marien Hospital Herne erklären Geburtsphasen am Beckenmodell
Auswirkungen auf die Mutter: Operationelle Risiken und Langzeitfolgen
Die Mutter trägt bei einem Kaiserschnitt ein gewisses Operationsrisiko. Im Vergleich zu einer natürlichen Geburt treten bei Patientinnen nach einem Kaiserschnitt typische postoperative Probleme und gehäuft Komplikationen auf. Schmerzen in der ersten Phase nach der Entbindung sind operationsbedingt, da die Bauchdecke eröffnet werden muss.
Das Risiko für Gerinnungsstörungen wie Thrombosen oder Lungenembolien, die auch nach einer natürlichen Geburt erhöht sind, ist nach einem Kaiserschnitt besonders ausgeprägt. Die Sterblichkeitsrate einer gesunden Mutter ist gegenüber einer natürlichen Geburt um den Faktor 1,7 erhöht. Wahrscheinlichkeiten für Thrombosen, Embolien, Blutungskomplikationen, anästhesiologische Komplikationen sowie Gebärmutterentfernungen als lebensrettende Maßnahme sind nach Kaiserschnitt signifikant erhöht, auch wenn die Operationsrisiken in den letzten Jahrzehnten gesunken sind.
Beckenbodensenkungen können durch einen Kaiserschnitt nicht verhindert werden, da sie mit der Schwangerschaft selbst zusammenhängen. Eine verlängerte Austreibungsperiode während der natürlichen Geburt scheint jedoch mit späteren Beckenboden- und Inkontinenzkomplikationen assoziiert zu sein.
Im Wochenbett können die Rückbildung der Gebärmutter und die Stillphase durch einen Kaiserschnitt beeinträchtigt werden. Dies kann den Bedarf an kontraktionsfördernden Medikamenten erhöhen und zu gehäuften Blutungskomplikationen führen. Schmerzen nach einem Kaiserschnitt müssen effektiv behandelt werden, da sie die Ausschüttung von Oxytocin hemmen, welches für das Stillen essenziell ist. Ein Kaiserschnitt ohne natürlichen Geburtsbeginn erhöht das Risiko eines primären Oxytocinmangels.
Die Folgen eines Kaiserschnitts werden von vielen Frauen als unangenehmer empfunden als die einer vaginalen Geburt. Schmerzen nach einer Sectio können auch noch Jahre später auftreten, bedingt durch Narbenbildung im Bereich der Haut und Unterhaut.
Evolutionäre Perspektive: Das "Fitness-Dilemma" der Menschheit
Ein Evolutionsbiologe vertritt die Ansicht, dass die vaginale Geburt der Weiterentwicklung der Menschheit im Wege steht. Von allen Primaten haben Menschen die schwerste Geburt. In drei bis fünf Prozent aller Schwangerschaften besteht ein "Becken-Kopf-Missverhältnis". Früher führte dies häufig zum Tod von Mutter und/oder Kind. Die erhöhte Mortalität hätte eigentlich zu einer Selektion von Merkmalen führen müssen, die eine Geburt erleichtern. Das fortbestehende Missverhältnis deutet jedoch darauf hin, dass ein kleines Becken und ein großer Kopf evolutionäre Vorteile bieten.
Ein kleines Becken erleichtert die Fortbewegung auf zwei Beinen und verhindert einen Uterusprolaps. Ein großer Kopf wird mit höherer Intelligenz und besserer Durchsetzungsfähigkeit assoziiert. Diese widerstreitenden evolutionären Tendenzen führen zu einem "Fitness-Dilemma", bei dem ein kleines Becken und ein großer Kopf die evolutionäre Fitness nur bis zu einem gewissen Punkt erhöhen, an dem eine Geburt nicht mehr möglich ist.
Die Einführung des Kaiserschnitts hat diese "Fitness-Klippe" abgeschafft. In westlichen Ländern überleben Mutter und Kind auch bei einem Becken-Kopf-Missverhältnis. Dies führt laut dem Biologen Philipp Mitteröcker dazu, dass das Becken-Kopf-Missverhältnis häufiger wird. Er schätzt, dass der Anteil seit den 1950er-Jahren um zehn bis 20 Prozent angestiegen ist, basierend auf theoretischen Überlegungen zur Erblichkeit von Kopfumfang und Beckendurchmesser.
Es ist jedoch anzumerken, dass im klinischen Alltag eher die Zunahme von Diabetes und Übergewicht zu Risikogeburten geführt hat, die nur durch einen Kaiserschnitt zu einem lebenden Kind führen. Frauen ohne Risikoschwangerschaft können in der Regel vaginal entbinden.

Mikrobiom und Immunsystem: Die Rolle der Geburt und des Stillens
Das Mantra, dass nur eine vaginale Geburt dem Kind die notwendige "Scheidentaufe" mit vaginalen Bakterien zur Formung seines Immunsystems ermöglicht, wird durch aktuelle Studien widerlegt. Geschwisterstudien zeigen, dass es in Bezug auf das Immunsystem keine Unterschiede gibt, die durch die Geburtsform erklärt werden könnten. Die Risiken werden im Wesentlichen durch Veranlagung und Stillverhalten bestimmt.
Eine Studie von Debby Bogaert und Kollegen untersuchte die Übertragung von Mikroorganismen von der Mutter auf das Kind. Es wurde festgestellt, dass die Zusammensetzung der Mikroorganismen zu durchschnittlich 58,5 Prozent von der Mutter stammt, unabhängig von der Entbindungsmethode. Dies liegt daran, dass der Mikroben-Transfer nicht nur über die Scheidenflora und den Geburtskanal erfolgt, sondern auch über Hautkontakt, Küsse, Schmusen, Streicheln und vor allem das Stillen.
Kaiserschnittkinder erhalten zwar weniger Mikroben über die Scheide und den Stuhl, dafür aber umso mehr über die Muttermilch. Experten wie Prof. Dr. med. Bernhard Resch und Prof. Dr. med. Christoph Härtel betonen, dass der Mikroben-Transfer über die Milch bewiesen ist und dass dies den Kaiserschnitt in ein positives Licht rückt, insbesondere wenn er zur Rettung des Kindes notwendig ist. Kaiserschnittkinder profitieren stark vom Stillen und nehmen das mütterliche Mikrobiom schneller an als vaginal entbundene Kinder. Viel Kuscheln und Hautkontakt tragen ebenfalls zur Diversität des kindlichen Mikrobioms bei.

Die S3-Leitlinie: Evidenzbasierte Empfehlungen für die Geburtshilfe
Die S3-Leitlinie, die unter Federführung der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) unter Beteiligung von achtzehn Fachgesellschaften erarbeitet wurde, bündelt den aktuellen Wissensstand zu Kaiserschnitten. Ziel ist es, die kontinuierlich steigenden Kaiserschnittraten in Deutschland zu senken, da diese nicht zu einer besseren, sondern zu einer schlechteren geburtshilflichen Versorgung führen. Frauen und Kinder profitieren nicht prinzipiell von einem Kaiserschnitt; stattdessen erhöhen sich die Erkrankungsraten.
Die Leitlinie wurde speziell für den Fall eines geplanten Kaiserschnitts erarbeitet und identifiziert drei Situationen, in denen die Rate gesenkt werden kann. Die Regel "Einmal Kaiserschnitt - immer Kaiserschnitt" wird kritisch hinterfragt, da ein Viertel der geplanten Kaiserschnitte mit dieser Begründung erfolgt, was im internationalen Vergleich zu hoch ist.
Ein Kaiserschnitt kann die Gesundheit von Mutter und Kind direkt nach der Geburt beeinträchtigen. Gesunde Kinder, die per Sectio zur Welt kommen, zeigen häufiger Atem- und Anpassungsstörungen als Kinder aus einer vaginalen Geburt. Auch Spätfolgen sind bekannt: Mütter müssen mit Komplikationen in nachfolgenden Schwangerschaften rechnen, wie dem Einwachsen des Mutterkuchens in die Gebärmutterwand oder dessen Lage vor dem Muttermund. Kinder profitieren langfristig nicht prinzipiell von einem Kaiserschnitt, sondern es entsteht eine erhöhte Rate an allergischen Erkrankungen, Typ-1-Diabetes und Autoimmunerkrankungen.
Es wird davon ausgegangen, dass es noch einige Zeit dauern wird, bis sich die Kaiserschnittrate durch die Leitlinie senken lässt. Derzeit hat sie sich auf etwa dreißig Prozent stabilisiert. Das Ziel ist, die Zahl der Kaiserschnitte in den kommenden Jahren zunächst zu halten.
Trend zum Wunsch-Kaiserschnitt und die Rolle der Frau
Der Trend zum Wunsch-Kaiserschnitt ist deutlich erkennbar, insbesondere bei jungen Müttern und Frauen, die bereits einen Kaiserschnitt hatten. Viele Frauen haben Angst vor einer natürlichen Geburt und den damit verbundenen Schmerzen. Zudem besteht bei Mehrfachmüttern nach einem Kaiserschnitt ein leicht erhöhtes Rupturrisiko der Gebärmutter bei einer Geburtseinleitung.
Die Entscheidung für oder gegen einen Kaiserschnitt liegt grundsätzlich bei der werdenden Mutter. Individuelle Gründe und Präferenzen sollten dabei akzeptiert werden. Es gibt jedoch medizinische Indikationen, die einen Kaiserschnitt notwendig machen, um das Wohl von Mutter und Kind zu gewährleisten.
Letztendlich steht das Wohl von Frau und Baby im Mittelpunkt. Unabhängig vom Geburtsweg hat die Mutter Großartiges geleistet.
Medizinische Gründe für einen Kaiserschnitt
- Zwei vorangegangene Kaiserschnitte
- Kind in Quer- und Fußlage
- Kind in Beckenendlage (diskutabel, siehe Leitlinie)
- Mehrlingsschwangerschaft (mehr als zwei Kinder)
- Besondere Erkrankungen, die eine normale Geburt ausschließen
- Kind mit einem Gewicht von mehr als 4500 Gramm (fetale Makrosomie)
Häufige Ursachen für einen ungeplanten Kaiserschnitt
- Auffälligkeiten bei Wehentätigkeit oder kindlicher Herzschlagfrequenz
- Schlechter Mikroblutuntersuchungswert (MBU-Wert)
- Vorzeitige Plazentalösung
- Nicht beherrschbare Blutdruckerhöhungen der Mutter
- Krampfanfall der Mutter
- Gesichts- oder Fußlage des Kindes
- Erschöpfung der Mutter
Zusätzlich entscheiden sich werdende Mütter aus Gründen der Planbarkeit, Angst vor einer natürlichen Geburt und Verletzungen im Genitalbereich oder für eine anschließende Sterilisation für einen Kaiserschnitt.
Natürliche Geburt: Fakten und Vorteile
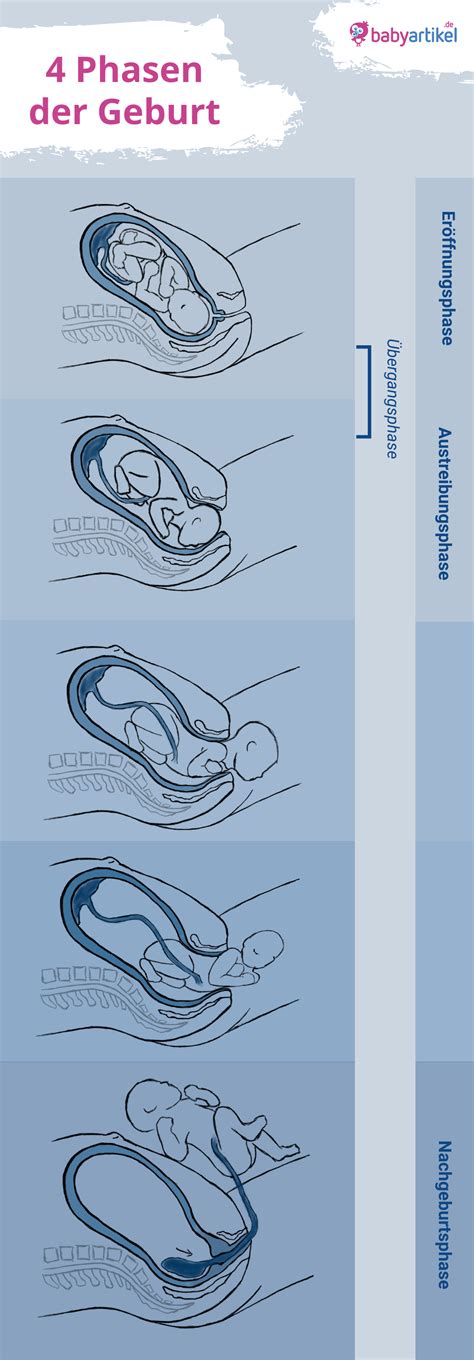
Eine spontane Geburt dauert durchschnittlich zwischen vier und 18 Stunden und verläuft in drei Phasen: Eröffnungsperiode, Austreibungsperiode mit Pressphase und Nachgeburtsperiode. Die Schmerzen entstehen durch rhythmische Kontraktionen der Uterusmuskulatur.
Zur Schmerzlinderung stehen verschiedene Optionen zur Verfügung, darunter intravenöse Schmerzmittel, Periduralanästhesie (PDA), Spinalanästhesie oder ein Pudendusblock. Lachgas, das in der angloamerikanischen Literatur diskutiert wird, kann Sauerstoffmangel verursachen und stellt in Deutschland keine sinnvolle Option dar.
Nach vaginalen Geburten treten bei der Mutter seltener schwere Komplikationen wie Infektionen, Blutungen oder Thrombosen auf. Der stationäre Krankenhausaufenthalt ist in der Regel kürzer. Das Risiko für Plazentationsstörungen (z.B. Plazenta accreta/increta/percreta) ist signifikant geringer. Kinder nach einer natürlichen Geburt neigen seltener zu entzündlichen Darmerkrankungen.
Eine spontane Geburt nach einem Kaiserschnitt ist möglich, sofern in der vorherigen Schwangerschaft kein T-Schnitt der Gebärmutter oder eine Uterusruptur aufgetreten ist. Bei einer vaginalen Geburt nach Sectio muss verstärkt auf Anzeichen einer Uterusruptur geachtet werden. Nach zwei oder mehr Kaiserschnitten raten Experten zu einem erneuten Kaiserschnitt.
Kaiserschnitt oder natürliche Geburt: Eine informierte Entscheidung
Wenn eine Schwangere ohne medizinische Indikation einen Kaiserschnitt wünscht, beispielsweise aus Angst vor Geburtsschmerzen, muss sie die Risiken für das Kind (kurz- und langfristig), für sich selbst und für weitere Schwangerschaften in Kauf nehmen. Insbesondere der Geburtszeitpunkt bei geplantem Kaiserschnitt ist mit den sich daraus ergebenden Komplikationsraten relevant. Die Aufklärung der werdenden Mütter muss diese Erkenntnisse berücksichtigen.
Ein vorausgegangener Kaiserschnitt birgt Risiken für Folgeschwangerschaften, darunter Verletzungen der Gebärmutternarbe und insbesondere sogenannte Plazentationsstörungen. Dazu zählen Plazenta prävia (Mutterkuchen vor dem Muttermund) mit erhöhtem Risiko für Frühgeburtlichkeit und lebensbedrohliche Blutungen, sowie Plazenta accreta/increta (tiefes Einwachsen des Mutterkuchens in die Gebärmutterwand), das oft nur durch Gebärmutterentfernung lebensrettend für die Mutter beendet werden kann und mit Todesfällen verbunden sein kann.
Folge-Kaiserschnitte sind trotz dieser Risiken ein häufiges Phänomen. Zwar ist die durchschnittliche Geburtenzahl in Deutschland niedrig, aber ein erheblicher Teil der Frauen bekommt weitere Kinder. Unter optimalen Bedingungen können Folgekomplikationen durch eine vaginale Entbindung nach einem Kaiserschnitt oft reduziert werden.
Die Einführung des Kaiserschnitts hat die evolutionäre "Fitness-Klippe" abgeschafft und rettet Leben. Dies wird jedoch zwangsläufig dazu führen, dass das "Becken-Kopf-Missverhältnis" häufiger wird. Dennoch wird es wohl nicht dazu kommen, dass alle Babys nur noch per Kaiserschnitt geboren werden können, da der medizinische Fortschritt auch die Überlebenschancen sehr kleiner Babys erhöht, die ihrerseits ihre Gene weitergeben können.
Die Einführung von Interventionen wie Wehentropf, Rückenmarksnarkose und Kaiserschnitt hat nicht zwangsläufig zu gesünderen Kindern oder Müttern geführt. Die Kaiserschnittraten variieren stark zwischen den Kliniken. Eine geplante Schnittentbindung gilt oft als unbedenklich und sicherer, doch Studien deuten auf ein erhöhtes Risiko für Asthma oder Typ-II-Diabetes bei schnittentbundenen Kindern hin. Nach einem Kaiserschnitt leiden Frauen seltener an Inkontinenz, was als Vorteil gewertet werden kann.
Die Entscheidung für oder gegen einen Kaiserschnitt sollte auf einer umfassenden und evidenzbasierten Aufklärung basieren, die die Vor- und Nachteile für Mutter und Kind in allen Aspekten berücksichtigt. Die S3-Leitlinie liefert hierfür die notwendige Grundlage.
tags: #kaiserschnitt #mythos #versus #evidenz