Das IVF Zentrum Bad Münder bei Hannover erzielt mit dem Blastozystentransfer beeindruckende Schwangerschaftsraten von bis zu 53 % über alle Altersgruppen hinweg. Diese Methode, die eine Kultivierung von Embryonen bis zum fünften oder sechsten Tag nach der Befruchtung umfasst, ermöglicht eine präzisere Auswahl der entwicklungsfähigsten Embryonen und erhöht somit die Wahrscheinlichkeit einer erfolgreichen Einnistung und Schwangerschaft.
Grundlagen der künstlichen Befruchtung: IVF und ICSI
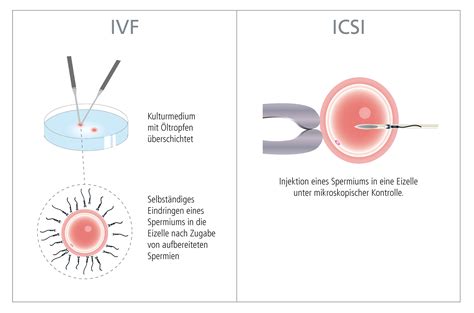
Die künstliche Befruchtung, sowohl die In-vitro-Fertilisation (IVF) als auch die Intrazytoplasmatische Spermieninjektion (ICSI), zielt darauf ab, die Eizellen der Frau mit den Spermien des Mannes außerhalb des Körpers zu vereinen. Bei der IVF werden Eizellen und Spermien gemeinsam in einer Nährlösung kultiviert, während bei der ICSI ein einzelnes Spermium gezielt in das Zytoplasma einer Eizelle injiziert wird. Nach erfolgreicher Befruchtung und Zellteilung werden die Embryonen in der Regel nach 2-3 Tagen oder, im Falle einer Blastozystenkultur, nach 5-6 Tagen in die Gebärmutter übertragen.
Der Prozess der Blastozystenkultur
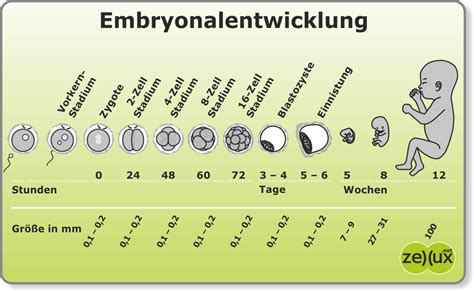
Die Blastozystenkultur ist ein entscheidender Schritt, der eine verlängerte Kultivierung der befruchteten Eizellen bis zum Blastozystenstadium ermöglicht. Dieses Stadium, das etwa fünf Tage nach der Befruchtung erreicht wird, ist durch das Vorhandensein einer kleinen Zyste im Zentrum des Embryos gekennzeichnet. Die Kultivierung über diesen Zeitraum erlaubt es den Embryologen, die Entwicklung und Qualität der Embryonen mithilfe modernster Labortechnik, wie z.B. Zeitraffer-Kameras in einem GERI Inkubator, genau zu beobachten und das Entwicklungspotenzial besser abzuschätzen.
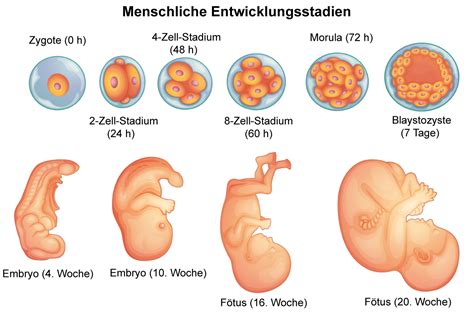
Die Entwicklung eines Embryos bis zum Blastozystenstadium ist ein genetisch festgelegtes, zeitlich determiniertes Programm:
- Tag 1: Pronukleus-Stadium (PN-Stadium)
- Tag 2: 2-Zell- oder 4-Zellstadium
- Tag 3: 8-Zell- bis 12-Zellstadium
- Tag 4: Morulastadium
- Tag 5 oder 6: Blastozystenstadium
Es ist wichtig zu verstehen, dass nicht jede befruchtete Eizelle das Blastozystenstadium erreicht. Naturbedingt entwickelt sich nur etwa ein Viertel der befruchteten Eizellen zu einer Blastozyste, und nur etwa die Hälfte davon ist implantationsfähig. Dies unterstreicht die Bedeutung der Blastozystenkultur für die Auswahl der vielversprechendsten Embryonen.
Der Blastozystentransfer: Vorteile und Ablauf
Der Blastozystentransfer bietet mehrere Vorteile gegenüber dem Transfer von Embryonen in einem früheren Stadium. Die verlängerte Kultivierung ermöglicht eine bessere Beurteilung der Embryoqualität, da nur Embryonen mit einem hohen Einnistungspotenzial das Blastozystenstadium erreichen. Dies kann zu höheren Schwangerschaftsraten führen und gleichzeitig die Anzahl der benötigten Transfers reduzieren. Zudem orientiert sich der Zeitpunkt des Transfers am natürlichen Prozess der Einnistung, was biologische Vorteile mit sich bringt.
Der Ablauf eines Blastozystentransfers umfasst:
- Hormonelle Stimulation der Eierstöcke: Ziel ist die Gewinnung mehrerer reifer Eizellen.
- Eizellentnahme: Die Eizellen werden unter Ultraschallsicht aus den Follikeln entnommen.
- Befruchtung im Labor: Mittels IVF oder ICSI werden die Eizellen mit Spermien zusammengeführt.
- Blastozystenkultur: Die befruchteten Eizellen werden über 5-6 Tage kultiviert, um das Blastozystenstadium zu erreichen.
- Embryotransfer: Die ausgewählten Blastozysten werden mit einem feinen Katheter in die Gebärmutter eingebracht.
Der Transfer selbst ist ein schmerzfreier Eingriff, der einer gynäkologischen Untersuchung ähnelt. Eine gefüllte Blase kann dabei hilfreich sein.
Was passiert nach dem Blastozystentransfer?
Nach dem Transfer ist es wichtig, auf sich selbst zu achten. Eine Ruhephase von einigen Stunden wird empfohlen, gefolgt von einem ruhigen, alltäglichen Lebensrhythmus. Intensive körperliche Anstrengungen, schweres Heben sowie heiße Bäder und Saunagänge sollten vermieden werden. Der Verzicht auf Geschlechtsverkehr für eine bestimmte Zeit nach dem Transfer wird ebenfalls oft geraten.
Die Einnistung der Blastozyste in die Gebärmutterschleimhaut beginnt in der Regel innerhalb von 24 bis 48 Stunden nach dem Transfer. Nach erfolgreicher Einnistung produziert die sich entwickelnde Plazenta das Hormon hCG (humanes Choriongonadotropin). Ein Schwangerschaftstest kann dies nachweisen.
Ein Bluttest (Beta-hCG) wird etwa 9 bis 12 Tage nach dem Transfer empfohlen, da er empfindlicher ist als ein Urintest. Ein Heim-Schwangerschaftstest (Urintest) sollte idealerweise bis etwa 14 Tage nach dem Transfer gewartet werden, um falsch negative Ergebnisse zu vermeiden.
Embryologie - Befruchtung und Implantation einfach erklärt
Herausforderungen und Alternativen
Trotz der Vorteile des Blastozystentransfers gibt es auch Herausforderungen. Nicht alle Embryonen entwickeln sich bis zum Blastozystenstadium, was die Anzahl der verfügbaren Embryonen für den Transfer verringern kann. Zudem können die Kosten für diese Behandlung, insbesondere wenn sie über die Leistungen der gesetzlichen Krankenkassen hinausgehen, eine Rolle spielen.
Es gibt auch spezifische Situationen, in denen ein wiederholter Implantationsfehler (RIF) auftritt. Dies ist ein Zustand, der durch das wiederholte Scheitern von IVF-Zyklen gekennzeichnet ist, bei denen theoretisch eine Schwangerschaft hätte eintreten müssen. Verschiedene Ansätze zur Verbesserung der Implantation bei RIF werden diskutiert, darunter:
- Genetisches Präimplantationsscreening (PGT-A): Übertragung chromosomal normaler Embryonen.
- Assisted Hatching: Kann die Implantation begünstigen.
- Untersuchung von Thrombophilien und immunologischen Ursachen: Individuelle Betrachtung.
- Ovarielle Stimulation: Bei Überreaktion wird oft ein Kryotransfer empfohlen.
- Gesunde Lebensweise: Kann die Prognose verbessern.
- Hysteroskopie: Bei Verdacht auf Pathologien der Gebärmutter.
- Test der endometrialen Empfänglichkeit: Zur Erkennung möglicher Desynchronisationen.
Neben dem Blastozystentransfer existieren weitere Alternativen in der assistierten Reproduktion, darunter:
- Regulärer Embryonentransfer (IVF/ICSI): Transfer von Embryonen in einem früheren Stadium (Tag 2 oder 3).
- Gefrierzyklen (Kryo-Zyklen): Transfer von eingefrorenen Embryonen zu einem späteren Zeitpunkt.
- Verwendung von Spendersamen: Bei männlicher Unfruchtbarkeit oder anderen spezifischen Gründen.
ICSI: Ein detaillierter Blick
Die ICSI ist die häufigste Methode der künstlichen Befruchtung und eignet sich besonders, wenn die Spermien Unterstützung benötigen. Nur eine einzige befruchtungsfähige Samenzelle ist für die ICSI notwendig.
Ablauf einer ICSI-Behandlung
- Downregulation: Unterdrückung der körpereigenen Hormonproduktion zur Verhinderung eines natürlichen Eisprungs.
- Stimulation der Eizellreifung: Tägliche Hormongaben zur Förderung des Wachstums mehrerer Follikel.
- Kontrolluntersuchungen: Regelmäßige Überwachung von Blutwerten und Ultraschall zur Beurteilung der Follikel.
- Einleitung des Eisprungs: Hormonspritze zur Auslösung des Eisprungs, wenn die Eizellen reif sind.
- Entnahme der Eizellen: Ambulante Entnahme der Eizellen unter Ultraschallsicht.
- Bereitstellung des Spermas: Gewinnung von Sperma durch Masturbation oder Verwendung einer aufgetauten Probe.
- Befruchtung durch Injektion: Direkte Injektion eines Spermiums in eine Eizelle unter dem Mikroskop.
- Embryokultur: Kultivierung der befruchteten Eizellen im Brutschrank.
- Übertragung der Embryonen: Einbringen von bis zu drei Embryonen in die Gebärmutter.
- Schwangerschaftstest: Bluttest zur Feststellung einer Schwangerschaft.
- Ultraschall-Untersuchung: Bestätigung der Schwangerschaft und ggf. Darstellung des Herzschlags.
Erfolgsaussichten und Kosten der ICSI
Die durchschnittliche Geburtenrate pro Behandlungszyklus bei ICSI hängt stark vom Alter der Frau ab. Bei 30-jährigen Frauen liegt sie bei etwa 30 %, bei 40-jährigen Frauen bei rund 14 %. Die Kosten für eine ICSI-Behandlung können zwischen 3.500 Euro und deutlich darüber liegen, wobei unter bestimmten Umständen die gesetzliche Krankenkasse die Hälfte der Kosten übernehmen kann.
Die einzelnen Behandlungsschritte der ICSI sind mit wenigen gesundheitlichen Risiken verbunden. Die Hormonstimulation kann jedoch körperlich und emotional belastend sein. Ein seltenes Risiko ist das Überstimulationssyndrom. Das Risiko einer Mehrlingsschwangerschaft ist bei der Übertragung von zwei oder mehr Embryonen erhöht, weshalb oft nur ein Embryo übertragen wird.
Die Rolle der Reproduktionsmedizin
Die Reproduktionsmedizin hat zum Ziel, die natürlichen Fortpflanzungsprozesse zu verstehen und nachzuahmen. Die Entwicklung von Techniken wie der Blastozystenkultur und der ICSI hat die Erfolgschancen für Paare mit unerfülltem Kinderwunsch erheblich verbessert. Die Forschung in diesem Bereich schreitet kontinuierlich voran, um die Erfolgsraten weiter zu erhöhen und gleichzeitig Risiken zu minimieren.
tags: #icsi #kunstliche #befruchtung #blastozyste