Bei einer ICSI-Behandlung (Intrazytoplasmatische Spermieninjektion) spielt der exakte Zeitpunkt der Eizellreifung eine entscheidende Rolle für den Erfolg. Um die Eizellreifung zum optimalen Zeitpunkt abzuschließen, stehen verschiedene bewährte Methoden zur Verfügung. Die häufigste Methode nutzt das Hormon hCG (humanes Choriongonadotropin), das eine natürliche Hormonkaskade im Körper auslöst. Alternativ kann eine Kombination aus hCG und einem GnRH-Agonisten zum Einsatz kommen. Umfangreiche Studien, die nahezu 5.000 ICSI-Zyklen umfassten, haben gezeigt, dass die Wahl der Trigger-Methode (Auslösemethode) stark von der individuellen Reaktion der Eierstöcke abhängt. Diese Erkenntnisse unterstreichen die Notwendigkeit einer maßgeschneiderten Behandlung für jede Frau.
Für Patientinnen mit einer hohen Eierstockreaktion wird oft der GnRH-Agonist als optimale Wahl angesehen, da er eine große Anzahl reifer Eizellen liefert und gleichzeitig Risiken minimiert. Frauen mit einer normalen Reaktion profitieren hingegen besonders von der Auslösung mit hCG. Die moderne Reproduktionsmedizin ermöglicht heute eine hochgradig personalisierte Therapie, die präzise auf die individuellen Bedürfnisse zugeschnitten ist. Spezialisten begleiten die Patientinnen engmaschig, um einen optimalen Behandlungsverlauf und die besten Chancen auf eine Schwangerschaft sicherzustellen.
Der Ablauf der hormonellen Stimulation und Auslösespritze
Die hormonelle Stimulation fördert das Follikelwachstum, sodass mehrere Eizellen gleichzeitig in den Eierstöcken heranreifen können. Die Hormongabe erfolgt üblicherweise einmal täglich mittels einer Spritze, deren Dauer und genaue Anwendung mit dem betreuenden Arzt im Kinderwunschzentrum besprochen werden. Die Injektion kann in der Regel selbstständig zu Hause durchgeführt werden; das Pflegepersonal zeigt den Patientinnen die korrekte Anwendung.
Wenn sich etwa drei Follikel mit einem Durchmesser von über 17 mm gebildet haben, wird die Eizellentnahme geplant. Wenn die Eizellen bereit sind, erhalten die Patientinnen mittels einer Spritze ein Hormon, das den Eisprung auslöst. Diese Injektion, die ebenfalls zu Hause verabreicht wird, ist von entscheidender Bedeutung, da sie die Eibläschen zur vollständigen Reifung bringt. Ungefähr 36 Stunden nach dieser Auslösespritze können die herangereiften Eizellen aus den Eierstöcken entnommen werden. Die Eizellentnahme selbst dauert nur etwa 10 bis 15 Minuten.
Wann wird die Auslösespritze eingesetzt?
Die Auslösespritze, oft auch als "Trigger-Spritze" bezeichnet, ist ein zentraler Bestandteil vieler Fruchtbarkeitsbehandlungen wie der In-vitro-Fertilisation (IVF) oder der intrauterinen Insemination (IUI). Sie sorgt dafür, dass der Eisprung gezielt ausgelöst wird, um die Erfolgschancen auf eine Schwangerschaft zu maximieren. Hauptsächlich wird sie in folgenden Situationen eingesetzt:
- In-vitro-Fertilisation (IVF): Während eines IVF-Zyklus wird die Frau zunächst durch hormonelle Stimulation dazu gebracht, mehrere Eizellen gleichzeitig zu produzieren. Die Auslösespritze wird verabreicht, um den Eisprung zum idealen Zeitpunkt auszulösen, sodass die Eizellen im optimalen Reifestadium für die Entnahme bereit sind.
- Intrauterine Insemination (IUI): Bei der IUI wird das aufbereitete Sperma des Partners oder eines Spenders direkt in die Gebärmutter eingeführt. Um die Chancen auf eine erfolgreiche Befruchtung zu maximieren, muss die Insemination kurz vor dem Eisprung erfolgen. Die Auslösespritze ermöglicht eine präzise Terminierung des Eisprungs.
- Ovulationsinduktion: Bei Frauen mit unregelmäßigen Menstruationszyklen oder anovulatorischen Zyklen (wenn kein Eisprung stattfindet) kann die Auslösespritze verwendet werden, um den Eisprung herbeizuführen. Dies ist oft Teil einer Behandlung mit Fruchtbarkeitsmedikamenten, die den Eisprung stimulieren.
Der Zeitpunkt der Injektion ist entscheidend und wird vom behandelnden Arzt genau festgelegt, oft basierend auf Ultraschalluntersuchungen und Hormonmessungen. Der Erfolg einer Kinderwunschbehandlung hängt stark vom richtigen Timing ab. Wenn die Eizellen zu früh oder zu spät freigesetzt werden, kann dies die Chancen auf eine erfolgreiche Befruchtung verringern. Die Auslösespritze ermöglicht es, den Eisprung präzise zu steuern, sodass die Eizellen im bestmöglichen Zustand zur Befruchtung bereit sind.
Die Anwendung der Auslösespritze und mögliche Risiken
Die Auslösespritze wird in der Regel subkutan (unter die Haut) injiziert, meist in den Bauch oder Oberschenkel. Der Arzt oder eine speziell geschulte Pflegekraft demonstriert die korrekte Durchführung. Die Spritze sollte bei Raumtemperatur gelagert und nicht länger als einen Monat aufbewahrt werden. Die Kosten für die Spritze können je nach Präparat variieren, wobei Krankenkassen diese unter bestimmten Voraussetzungen teilweise übernehmen können.
Wie bei jeder medizinischen Behandlung kann es auch bei der Anwendung der Auslösespritze zu Nebenwirkungen kommen. Zu den häufigsten zählen:
- Müdigkeit
- Übelkeit
- Bauchschmerzen
- Leichte Schmerzen oder Schwellungen an der Injektionsstelle
Eine seltene, aber ernsthafte Komplikation ist das Ovarielle Überstimulationssyndrom (OHSS). Dabei werden die Eierstöcke überstimuliert, was zu einer Ansammlung von Flüssigkeit im Bauchraum führen kann. Der behandelnde Arzt wird die Patientin über die Anzeichen von OHSS informieren und engmaschig überwachen, um dieses Risiko zu minimieren.
Personen mit Verdacht auf eine allergische Reaktion auf die Wirkstoffe der Spritze sollten diese keinesfalls anwenden. Auch können durch die hormonelle Behandlung Kopfschmerzen, Müdigkeit und Magen-Darm-Probleme wie Übelkeit und Durchfall auftreten. Ein falsch positiver Schwangerschaftstest kann auftreten, da der Test das hCG aus der Spritze nachweist und nicht eine tatsächliche Schwangerschaft.
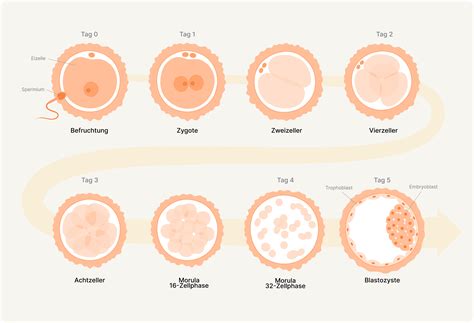
Befruchtung der Eizelle im Video
Die Eizellentnahme und weitere Schritte der ICSI-Behandlung
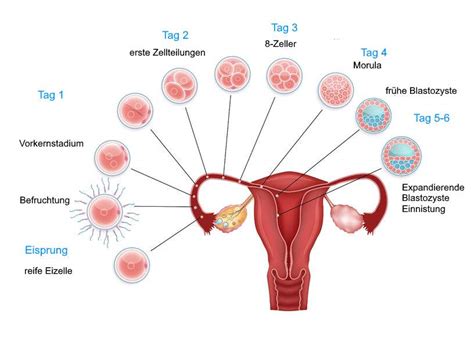
Die Eizellentnahme (Follikelpunktion) erfolgt vaginal unter Ultraschallkontrolle. Eine dünne Punktionsnadel wird vorsichtig durch die Scheide in die Follikel vorgeschoben. Da die Follikel dicht beieinander liegen, wird die Nadel in der Regel nur ein- bis zweimal auf jeder Seite eingeführt. Die Patientin ist während des Eingriffs wach und kann das Geschehen auf dem Ultraschallmonitor verfolgen. Nach der Entnahme verbleibt die Patientin mindestens eine halbe Stunde im Kinderwunschzentrum zur Erholung und kann anschließend nach Hause gehen. An diesem Tag ist voraussichtlich Ruhe angezeigt.
Die entnommenen Eizellen werden am selben Tag mit der IVF- oder ICSI-Methode in den Labors befruchtet. Hierfür wird eine frische Samenprobe des Partners oder eines Samenspenders verwendet. Der Befruchtungsprozess wird im Labor genau überwacht. Die befruchteten Eizellen werden in einen speziellen Wärmeschrank gelegt, wo sie weiter heranreifen. Moderne Techniken wie die EmbryoScope+-Technik ermöglichen die Kultivierung der befruchteten Eizellen unter optimalen Bedingungen.
Wenn die Befruchtung erfolgreich war und ein geeigneter Embryo vorhanden ist, wird ein Termin für das Einsetzen des Embryos (Embryotransfer) vereinbart. Dieser Vorgang ist in der Regel schmerzfrei und dauert nur wenige Minuten. Üblicherweise wird ein Embryo eingesetzt.
Um eine optimal abgestimmte Kinderwunschbehandlung zu gewährleisten, nehmen sich die Spezialisten Zeit für die Patientinnen und bieten Raum für eine individuelle Behandlung, damit diese sich mit ihren wichtigsten Fragen auseinandersetzen können.
Unterschiede zwischen IVF und ICSI
Eine ICSI-Behandlung unterscheidet sich im grundsätzlichen Ablauf nicht von einer IVF-Behandlung. Sie stellt jedoch eine erfolgversprechendere Befruchtungsmethode dar, wenn die Spermien Unterstützung benötigen. Bei der IVF werden die Eizellen und Spermien in einem Reagenzglas zusammengebracht, und die Befruchtung findet außerhalb des Körpers, aber auf natürliche Weise statt. Diese Methode wird beispielsweise bei verschlossenen Eileitern, Endometriose oder hormonellen Störungen angewendet, sofern eine gute Spermienqualität vorliegt.
Wenn jedoch das Spermiogramm stark eingeschränkt ist, wird bei der ICSI ein einzelnes Spermium mittels einer Mikropipette unter dem Mikroskop direkt in die Eizelle injiziert. Die ICSI wird leitlinienkonform empfohlen, wenn Anzahl, Beweglichkeit oder Form der Spermien unter einen bestimmten Normwert fallen. Laut aktuellen Daten des Deutschen IVF-Registers (DIR®) können durch IVF- oder ICSI-Behandlungen in 91-94% der Behandlungszyklen befruchtete Eizellen gewonnen werden.
Der Embryotransfer, die Rückübertragung des Embryos in die Gebärmutter, findet zwischen dem 2. und 5. Tag nach der Eizellentnahme statt. Dieser Vorgang ist kurz und schmerzlos. Mittels eines sehr feinen Katheters erfolgt die Platzierung des Embryos in die Gebärmutterhöhle.
Falls eine Azoospermie (kein Nachweis von Spermien im Ejakulat) vorliegt, kann gegebenenfalls eine ICSI mit Gewebeproben aus dem Hoden (TESE - Testikuläre Spermienextraktion) durchgeführt werden. Die Befruchtungsraten sind hierbei etwas niedriger als bei der herkömmlichen ICSI. Beide Verfahren haben ihre spezifischen Indikationen, und bei richtiger Indikationsstellung ist keines dem anderen in Bezug auf die Schwangerschaftsrate überlegen. Eine individuelle Beratung ist entscheidend, um die Chancen für den Kinderwunsch zu optimieren.
Vorbereitung und Planung der Behandlung
Die Vorbereitungsphase einer Kinderwunschbehandlung beginnt oft in der zweiten Zyklushälfte vor dem eigentlichen Stimulationsbeginn. Durch die Gabe bestimmter Medikamente, sogenannter GnRH-Analoga, wird die körpereigene Produktion von Fruchtbarkeitshormonen vorübergehend reduziert. Dieser Vorgang, die Down-Regulation, ermöglicht eine bessere Steuerung des Stimulationszyklus und verhindert einen vorzeitigen Eisprung, sodass der optimale Zeitpunkt für die Auslösung gewählt werden kann. Diese Methode ist weltweit seit vielen Jahren etabliert und hat zu einem deutlichen Rückgang abgebrochener Behandlungszyklen geführt.
Nach Rücksprache mit dem behandelnden Arzt sollte zu Beginn des Zyklus telefonisch Kontakt mit der Praxis aufgenommen werden, um einen Termin für die Down-Regulation zu vereinbaren. Diese beginnt in der Regel zwischen dem 18. und 23. Zyklustag (Long-Protokoll) im Vorzyklus. Alternativ kann eine Pille zur Zyklusregulation im Vorzyklus eingesetzt werden. Es ist wichtig, zu Beginn des Stimulationszyklus die Praxis anzurufen, auch wenn die Blutung zum erwarteten Zeitpunkt ausbleibt.
Die eigentliche Stimulation der Eierstöcke mit follikelstimulierendem Hormon (FSH) beginnt meist am dritten Tag des Zyklus. Ziel ist es, mehrere Follikel zum Wachstum anzuregen und somit mehrere Eizellen zu gewinnen, was die Behandlungschancen erhöht. Die Stimulation dauert etwa 11 bis 13 Tage, während der täglich eine bestimmte Menge Hormon gespritzt wird. Die Medikamente sollten idealerweise jeden Abend vor dem Zubettgehen injiziert werden.
Sobald Untersuchungen zeigen, dass der optimale Zeitpunkt zum Auslösen des Eisprungs gekommen ist (in der Regel nach 11 bis 13 Stimulationstagen), wird die FSH-Behandlung abgesetzt. Am späten Abend erfolgt die Gabe der Eisprungauslöse-Spritze.
Die Eizellentnahme und der Embryotransfer
35-37 Stunden nach der Auslösespritze, also am übernächsten Tag, werden die Follikel mittels Ultraschalltechnik und einer feinen Nadel, meist durch die Scheide, entnommen (Follikelpunktion). Am Punktionstag sollten die Patientin und ihr Partner nüchtern zum vereinbarten Termin erscheinen und ihre Personalausweise mitbringen. Der Partner gibt eine Samenprobe im Labor ab; bei Schwierigkeiten wird gemeinsam nach einer akzeptablen Lösung gesucht. Nach der Punktion verbleibt die Patientin noch etwa 1-2 Stunden in der Praxis und kann anschließend nach Hause.
Wenn im IVF-Labor in einer speziellen Nährflüssigkeit mindestens ein Embryo herangereift ist, wird dieser in einem dünnen, biegsamen Katheter in die Gebärmutterhöhle übertragen. Diese Übertragung ist im Allgemeinen schmerzlos. Pro Transfer werden zwei (maximal drei) befruchtete Eizellen übertragen.
Die Gelbkörperphase und das Warten auf das Ergebnis
Nach dem Embryotransfer beginnt die oft als schwierig empfundene Wartezeit, die mit großer innerer Anspannung verbunden sein kann. Es wird empfohlen, ruhig zu bleiben und ein "normales Leben" zu führen, sich jedoch körperlich etwas zu schonen und starke Temperaturerhöhungen oder Kreislaufbelastungen zu vermeiden (z.B. Saunabesuche, heiße Wannenbäder, intensive Sonnenbäder, extreme sportliche Aktivitäten).
Medikamentös wird die zweite Zyklushälfte oft durch hCG-Spritzen oder durch Progesteron in Form von Zäpfchen oder ebenfalls Spritzen unterstützt. Dies bereitet die Gebärmutterschleimhaut optimal auf eine Schwangerschaft vor. Mindestens bis zum Schwangerschaftstest, bei einer Schwangerschaft bis zur 10. Woche, wird Progesteron angewendet.
Ungefähr 12-14 Tage nach dem Embryotransfer erfolgt ein Schwangerschaftstest im Blut. Dieser gibt nicht nur Auskunft darüber, ob eine Schwangerschaft eingetreten ist, sondern liefert auch erste Hinweise auf deren Verlauf. Ist der Test positiv, wird etwa zwei Wochen später eine Ultraschalluntersuchung durchgeführt.
Entstehen im Rahmen der Stimulationsbehandlung mehrere befruchtete Eizellen, Embryonen oder Blastozysten, werden direkt im Anschluss maximal zwei Embryonen bzw. eine Blastozyste übertragen. Die verbleibenden Embryonen und Blastozysten können eingefroren und gemäß dem Schweizer Fortpflanzungsmedizingesetz bis zu zehn Jahre aufbewahrt werden. Eingefrorene Embryonen oder Blastozysten können in späteren Zyklen aufgetaut und in die Gebärmutter übertragen werden. Die Kryokonservierung von Embryonen und Blastozysten erfolgt nur im Einverständnis mit den Patientinnen.
Kosten und Organisation der ICSI-Behandlung
Die Kosten für eine ICSI-Behandlung sind ab Beginn der Hormonbehandlung von den Selbstzahlern zu tragen. Pro Behandlungszyklus müssen im Zentrum mit Aufwendungen von CHF 5.000 bis CHF 7.000 gerechnet werden. Ein Behandlungszyklus umfasst die Durchführung und Überwachung der Hormontherapie (Stimulation), die Gewinnung der Eizellen (Punktion), die Befruchtung und Kultivierung von Eizellen und Embryonen (Labor) sowie die Übertragung der Embryonen in die Gebärmutter (Transfer).
Für die Reifung der Eizellen (Stimulation) werden Hormone benötigt. Die ICSI-Behandlung ist sehr gut planbar, sodass die Termine bereits im Vorfeld mit persönlichen Verpflichtungen abgestimmt werden können. Die intensivere Phase der Behandlung umfasst etwa 10-14 Tage.
Bei der Vorbereitung der Stimulationsbehandlung wird über eine Ultraschallkontrolle sichergestellt, dass die Voraussetzungen für eine erfolgreiche Behandlung gegeben sind. Oftmals haben die Patientinnen zu diesem Zeitpunkt bereits mit einer gut verträglichen, zwei- bis dreiwöchigen hormonellen Vorbehandlung begonnen, die mitunter Müdigkeit und Reizbarkeit mit sich bringen kann.
Zur Stimulation der Eierstöcke werden Botenstoffe an die Eierstöcke verwendet. Östrogen wird von den reifenden Eibläschen selbst produziert. Die ovarielle Stimulation erfolgt in Form von täglichen Injektionen, die von den Patientinnen oder ihren Partnern selbst durchgeführt werden können.
Um einen vorzeitigen Eisprung zu verhindern, wird zusätzlich zum Stimulationspräparat ein GnRH-Agonist (z.B. Decapeptyl®) oder GnRH-Antagonist (z.B. Cetrotide®) verabreicht. Die Dosierung der Medikamente wird anhand der im Blut gemessenen Östrogenwerte bestimmt. Mit Ultraschalluntersuchungen zu definierten Zeitpunkten des Stimulationsprozesses wird das Wachstum der reifenden Eibläschen kontrolliert. Sobald die Hormon- und Ultraschallbefunde die notwendigen Werte erreicht haben (meist zwischen dem 9. und 13. Zyklustag), wird die Auslösespritze verabreicht.
tags: #icsi #auslosespritze #wann