Die Gründung einer Familie und der Wunsch nach Kindern sind für viele Paare ein tief verwurzelter Lebenswunsch. Während in vielen Fällen die Empfängnis und Geburt von Kindern eine Selbstverständlichkeit darstellen und sich Familien oft auf weitere Kinder freuen, stoßen manche Paare auf unerwartete Hürden. Ein unerfüllter Kinderwunsch kann sowohl medizinische Ursachen haben, als auch durch soziale, gesellschaftliche oder partnerschaftliche Umstände bedingt sein, die die Familienplanung beeinflussen. Heutzutage entscheiden sich Frauen oft später für ein Kind, was dazu führt, dass sie in einem Alter schwanger werden, das früher als „Spätgebärend“ galt.
Umfassende Beratung als Fundament der Kinderwunschbehandlung
Im Zentrum der Behandlung von unerfülltem Kinderwunsch steht die ausführliche Beratung. Dr. Jank verfügt über langjährige Erfahrung in den Bereichen Sterilität, wiederholte Fehlgeburten und der Erhaltung der Fruchtbarkeit vor medizinischen Behandlungen wie Tumortherapien, oder aus sozialen Gründen. Er ist der Ansicht, dass die Betreuung von Paaren, gleichgeschlechtlich oder heterosexuell, sowie von alleinstehenden Frauen, die sich in besonderen Lebenssituationen befinden, in der Region Halle/Leipzig noch optimiert werden kann.
Aus Dr. Janks Perspektive ist die Beratung ein entscheidender erster Schritt in der Diagnostik und Therapie. Ein gemeinsames Erstgespräch, idealerweise im Beisein des Partners oder der Partnerin, legt den Grundstein für eine vertrauensvolle Arzt-Patienten-Beziehung. Oftmals lassen sich bereits hier wertvolle Hinweise auf die Ursachen einer ausbleibenden Schwangerschaft gewinnen.
Auch die Ursachen wiederholter Fehlgeburten können mit modernsten, teils nicht-invasiven diagnostischen Methoden aufgedeckt werden. Dr. Jank prüft sorgfältig vorhandene Vorinformationen aus der Behandlung durch den behandelnden Gynäkologen. Da er häufig als Ansprechpartner für Zweitmeinungen konsultiert wird, analysiert er auch Unterlagen von Kinderwunschzentren oder anderen Gynäkologen und erweitert bei Bedarf die diagnostischen Maßnahmen.
Vereinbaren Sie jetzt Ihren Termin über unsere Online-Rezeption!
Diagnostische Verfahren zur Klärung der Fruchtbarkeit
Die Grundlage der Kinderwunschdiagnostik bildet eine umfassende Erhebung der Krankengeschichte, die genaue Erfassung des Regelzyklus (idealerweise mithilfe eines Zykluskalenders oder einer Zyklus-App), eine Blutentnahme zur Abklärung von Hormonstörungen bei der Frau und die Analyse eines aktuellen Spermiogramms.
Spermiogramm-Untersuchung
Als Basisdiagnostik ist die Untersuchung des Ejakulates und die dazugehörige Labordiagnostik beim Mann ein wichtiger Bestandteil. Wir bieten die Möglichkeit zur Spermiogramm-Untersuchung an.
Ergänzende diagnostische Möglichkeiten
Darüber hinaus gibt es weitere medizinische Möglichkeiten der Diagnostik, die zur Abklärung oder Verbesserung Ihrer individuellen Gesundheit sinnvoll sein können und zu denen wir Sie im Rahmen Ihres Termins gerne beraten:
- Bestimmung von Vitamin D und Vitamin B12
- 3D-Sonografie
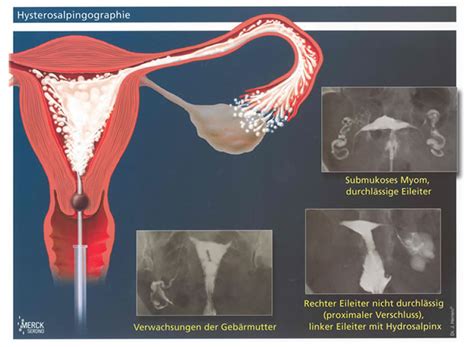
- Eileiterdarstellung mittels Ultraschall (HSSG)
Individuelle Therapiekonzepte für Ihren Kinderwunsch
Nach der umfassenden Diagnostik entwickelt Dr. Jank in einem persönlichen Planungsgespräch ein individuelles Therapiekonzept. Dieses kann ein beobachtendes oder medikamentöses Vorgehen, die Planung und Durchführung einer Operation oder der Beginn einer assistierten Kinderwunschbehandlung umfassen. Nach einer Besprechung der Erfolgswahrscheinlichkeit der jeweiligen Therapie werden die Behandlungsschritte detailliert erörtert.
Lösungen und Zweitmeinungen bei:
- Der Erstdiagnostik bei unerfülltem Kinderwunsch
- Konservativen Therapieansätzen
- Der Begleitung bei Fertilitätsprotektion (Fruchtbarkeitserhalt)
- Assistierter Reproduktion
- Gynäkologisch-endokrinologischen Problemen
Untersuchungen nach Fehlgeburten
In Zusammenarbeit mit externen Kooperationspartnern ist Dr. Jank Ihr direkter Ansprechpartner bei der Planung von operativen Eingriffen oder der künstlichen Befruchtung. Neben der rein medizinischen Behandlung spielt die psychosoziale Begleitung während der Zeit des Kinderwunsches eine zentrale Rolle in der Betreuung.
Methoden der assistierten Reproduktion
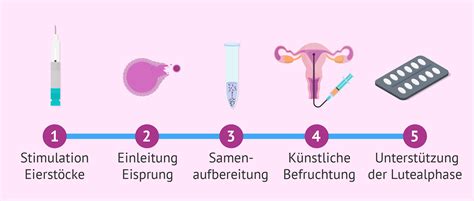
Im Laufe der Jahrzehnte wurden zahlreiche Verfahren entwickelt, die Paaren mit unerfülltem Kinderwunsch zu einer Schwangerschaft verhelfen können. Die Erfolgsaussichten variieren je nach individuellen Befunden und Krankengeschichte des Paares. Durchschnittlich kann für die einzelnen Behandlungsmethoden pro Behandlungszyklus mit einer Erfolgswahrscheinlichkeit (Geburtenrate) von etwa 10-20% gerechnet werden.
Hormonbehandlung
Fruchtbarkeitsstörungen haben häufig hormonelle Ursachen, die insbesondere die Eizellreifung betreffen können. Es existieren diverse Hormontherapien, abhängig von der zugrunde liegenden Ursache. Dazu gehören Therapien zur Behandlung einer Eierstocksschwäche (Ovarialinsuffizienz), einer Überproduktion von Prolaktin (Hyperprolaktinämie) und männlichen Hormonen (Testosteron und DHEA-S) oder zur hormonellen Stimulation. Da unangenehme Nebenwirkungen auftreten können und die Therapien oft über längere Zeit verabreicht werden müssen, dürfen sie nur unter ärztlicher Überwachung durchgeführt werden.
Hormonelle Stimulation
Bei Zyklusproblemen werden niedrig dosierte Hormonpräparate eingesetzt, die das Heranreifen des Eibläschens unterstützen. Nach der Auslösung des Eisprungs mit einem weiteren Medikament sollte das Paar Geschlechtsverkehr haben (Verkehr zum optimalen Zeitpunkt). Wichtig ist hierbei die vorherige Kontrolle der Anzahl der herangereiften Eibläschen mittels Ultraschall, um ungewollte (höhergradige) Mehrlingsschwangerschaften zu vermeiden. Auch bei weiterführenden Kinderwunschtherapien wie IVF/ICSI ist die hormonelle Stimulation die Grundlage der Behandlung.
Insemination (Samenübertragung)
Bei dieser Methode werden Spermien manuell in die Gebärmutter der Frau eingebracht. Dadurch können mehr Spermien und in kürzerer Zeit die Eizelle erreichen, als dies über Geschlechtsverkehr möglich wäre. Gründe für eine Insemination können eine eingeschränkte Spermienqualität des Partners, eine nicht identifizierbare Ursache für Unfruchtbarkeit oder die Unmöglichkeit des Geschlechtsverkehrs sein. Auch ungünstige Eigenschaften des Zervixschleims können ein Grund für eine Insemination sein. Unter bestimmten Voraussetzungen ist bei der Insemination auch die Übertragung von Spendersamen möglich. Meist wird zuvor eine hormonelle Stimulation der Eierstöcke durchgeführt, was die Erfolgschancen erhöht.
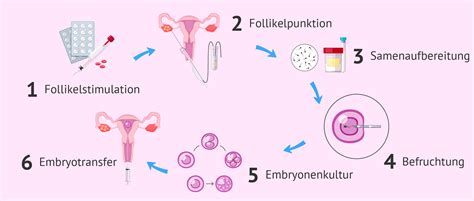
In-Vitro-Fertilisation (IVF, „künstliche Befruchtung“)
Auch bei dieser Methode ist eine hormonelle Stimulation zwingend erforderlich, um die Reifung mehrerer Eizellen anzuregen. In einem kleinen operativen Eingriff werden Eizellen aus dem Eierstock entnommen. Im Labor erfolgt die Befruchtung der Eizellen mit den Spermien des Partners. Entwickeln sich Embryonen, können ein bis maximal drei davon nach einigen Tagen über einen Katheter in die Gebärmutter übertragen werden. Je mehr Embryonen übertragen werden, desto höher ist die Erfolgsaussicht, desto größer aber auch die Gefahr von (höhergradigen) Mehrlingen. Etwa 14 Tage nach der Übertragung kann über das Schwangerschaftshormon (Beta-HCG) geprüft werden, ob eine Schwangerschaft eingetreten ist. Diese Methode kann in Betracht gezogen werden, wenn keine wesentlichen Einschränkungen der Spermienqualität des Partners vorliegen.
Intrazytoplasmatische Spermieninjektion (ICSI)
Die ICSI, bei der ein Spermium mit einer feinen Nadel direkt in die Eizelle eingebracht wird, ist die am häufigsten durchgeführte Methode in der Kinderwunschtherapie. Sie eignet sich besonders für Männer mit sehr eingeschränkter Spermienqualität. Nach hormoneller Stimulation erfolgt die Eizellentnahme bei der Frau. Anschließend werden ein bis maximal drei Embryonen in die Gebärmutterhöhle eingesetzt. Die Methode kann auch bei Paaren angewendet werden, die mit IVF keinen Erfolg hatten. Zwar ist bei der ICSI eine Befruchtung garantiert, die weitere Entwicklung des Embryos muss sich jedoch erst normal einstellen.
Testikuläre Spermienextraktion (TESE) und Mikrochirurgische Epididymale Spermienaspiration (MESA)
Diese Methoden eignen sich zur Gewinnung von Samenzellen über einen kleinen operativen Eingriff aus dem Hoden (TESE) oder Nebenhoden (MESA), wenn im Sperma des Mannes keine oder nur wenige Spermien nachweisbar sind (Azoospermie, Oligozoospermie). Die Methode wird in Kombination mit einer ICSI angewandt.
Kryokonservierung (Tiefgefrieren)
Spermien, befruchtete Eizellen oder Hodengewebe können tiefgefroren und zu einem späteren Zeitpunkt für eine künstliche Befruchtung verwendet werden. Spermien bleiben auch nach jahrelanger Kryokonservierung nahezu unverändert befruchtungsfähig, während Eizellen eine reduzierte Befruchtungsfähigkeit aufweisen. Mit dieser Methode können überzählige Eizellen aufbewahrt und bei einem späteren Behandlungszyklus eingesetzt werden, wodurch der Frau eine erneute Eizellentnahme erspart bleibt.
Präimplantationsdiagnostik (PID) von Embryonen: Was ist das und wie funktioniert es?
Präimplantationsdiagnostik (PID)
Diese Methode dient dazu, Embryonen vor dem Transfer in die Gebärmutter gezielt auf schwere Erbkrankheiten zu untersuchen. Nur nicht betroffene Embryonen werden weiterverwendet. In Deutschland ist diese Methode nur unter strengen Auflagen erlaubt, wenn ein hohes Risiko für eine schwerwiegende Erbkrankheit oder für eine schwere Schädigung des Embryos besteht, die mit hoher Wahrscheinlichkeit zu einer Fehl- oder Totgeburt führen würde. Bei der PID werden ein oder zwei Zellen des Embryos entnommen und genetisch untersucht. Bei diesem komplizierten medizinischen Verfahren sind jedoch auch diagnostische Fehler möglich, weshalb oft im Laufe der Schwangerschaft weitere Untersuchungen wie eine Chorionzottenbiopsie (CVS) oder Amniozentese (AC) durchgeführt werden. Die hohen Kosten des Verfahrens sind ebenfalls zu berücksichtigen.
Eizellspende/ Embryonenspende
Bei der Eizellspende wird eine fremde Eizelle einer Spenderin mit dem Samen des Partners befruchtet und dann in die Gebärmutter der Frau eingesetzt. Das Kind ist dann genetisch nur mit dem Partner verwandt. Bei einer Embryonenspende wird der Frau ein genetisch nicht verwandter Embryo einer Spenderin eingesetzt. Diese Methode ist in Deutschland verboten.
Leihmutterschaft
Die Leihmutter trägt für eine andere Frau eine Schwangerschaft aus. Dabei können eigene oder gespendete Eizellen, Spermien oder Embryonen verwendet werden. Nach der Geburt wird das Kind den bestellenden Eltern übergeben. Diese Methode ist in Deutschland ebenfalls verboten und wirft rechtliche Schwierigkeiten auf, da in Deutschland die gebärende Frau als Mutter gilt.
Refertilisierung
In manchen Fällen kann sich nach einer Sterilisation durch Änderung der persönlichen Lebensumstände und Lebensplanung erneut ein Kinderwunsch ergeben. Je nach verwendeter Sterilisationsmethode kann die Fruchtbarkeit wiederhergestellt werden. Dies erfordert jedoch einen erneuten operativen Eingriff, und selbst bei Erfolg der Operation ist eine spontane Konzeption nicht sicher.
Nachteile und Risiken der Kinderwunschbehandlung
Eine Kinderwunschbehandlung birgt auch Schattenseiten für Körper und Seele. So besteht beispielsweise die Gefahr einer Überstimulation, bei der die Eierstöcke stark anschwellen können. Es kann zu einer Flüssigkeitsverschiebung aus den Gefäßen kommen, was Aszites (Bauchwasser) oder einen Pleuraerguss (Wasser im Lungenspalt) verursachen kann und das Blut dickflüssiger macht. Dies erhöht das Risiko für eine Thrombose (Blutgerinnsel). Ein Überstimulationssyndrom äußert sich oft durch Bauchschmerzen, Luftnot oder Übelkeit.
Zudem sind die Eingriffe im Rahmen einer Kinderwunschbehandlung zwar risikoarm, aber nicht risikofrei. Neben Infektionen kann es auch zu Verletzungen umliegender Organe oder Blutungen kommen. Nicht zuletzt kann eine Kinderwunschbehandlung eine erhebliche seelische Belastung für das Paar und deren Beziehung darstellen. Die Unsicherheit, Nebenwirkungen der Therapien, notwendige Geduld, die Abstimmung von Lebensgewohnheiten und Sexualleben auf die Therapiebedürfnisse, mögliche Erfolglosigkeit sowie die Kosten der Therapien können belastend sein. Daher ist es wichtig, gemeinsam hinter Therapien, aber auch Therapiepausen zu stehen und einen Plan B, wie beispielsweise eine Adoption, zu besprechen.
Es ist daher von größter Bedeutung, sich ausführlich beraten zu lassen und die Schritte zur Erfüllung des Kinderwunsches wohlüberlegt und entsprechend den individuellen Erfordernissen anzugehen. Gerne vereinbaren wir mit Ihnen und Ihrem Partner einen Termin bei unserer Kinderwunschspezialistin Frau Dr. med. Diana Stefanescu, Ihrer persönlichen Ansprechpartnerin in allen Fragen rund um Ihren Kinderwunsch.
Nach der Schwangerschaft: Kontinuierliche Begleitung
Ist eine Schwangerschaft eingetreten, ist das erste große Ziel erreicht. Dennoch gibt es bis zur Geburt noch einige Hürden zu überwinden. Die Wahrscheinlichkeit für Fehlgeburten, Mehrlingsschwangerschaften und Erkrankungen des Kindes wie Fehlbildungen oder Chromosomenstörungen ist erhöht. Auch das Risiko für Schwangerschaftskomplikationen bei der werdenden Mutter ist nach Kinderwunschtherapie erhöht. Daher ist es sinnvoll, Mutter und Kind während der Schwangerschaft wachsam zu begleiten und zu beraten. In unserem angegliederten Zentrum für Pränataldiagnostik haben Sie mit Herrn PD Dr. Philipp Wagner den richtigen Ansprechpartner direkt vor Ort.
Reproduktionsmediziner verhelfen kinderlosen Paaren zu Nachwuchs und arbeiten in Praxen oder großen Kinderwunschzentren. Neben der künstlichen Befruchtung gibt es viele weitere, auch sanfte Verfahren, um den Kinderwunsch zu erfüllen. Die Reproduktionsmedizin, auch „Fortpflanzungsmedizin“ genannt, beschäftigt sich mit der Diagnostik und Behandlung von Unfruchtbarkeit. Ungewollt kinderlose Paare erfahren die Gründe für ihre Schwierigkeiten und erhalten anschließend ein individuelles Behandlungskonzept.
Reproduktionsmedizinische Behandlungen sind nicht nur auf künstliche Befruchtung beschränkt. Sie werfen zudem psychologische, ethische und gesellschaftliche Fragen auf. Das Verständnis der individuellen Geschichte der Paare ist von zentraler Bedeutung. Bei sensiblen Themen wie Vaginismus kann ein vertrauensvolles Gespräch die Grundlage für eine erfolgreiche Behandlung legen.
Die biologische Uhr tickt für Frauen unabhängig vom gesellschaftlichen Wandel. Viele Frauen wünschen sich später ein Kind und haben oft keinen passenden Partner. Der Trend zum Social Freezing nimmt zu. Die Facharztausbildung in Gynäkologie und Geburtshilfe, gefolgt von einer Weiterbildung in gynäkologischer Endokrinologie und Reproduktionsmedizin, ist umfangreich.
Die Reproduktionsmedizin begann mit der Geburt von Louise Brown im Jahr 1978. Kritisch wird in Deutschland angemerkt, dass die Gesetzgebung hinterherhinkt. Laut Embryonenschutzgesetz dürfen Embryonen nur in bestimmten Fällen und nach Genehmigung durch eine Ethikkommission genetisch untersucht werden. Dies könnte Leid durch Vermeidung von Fehlgeburten und Abtreibungen ersparen.
Auch die Behandlung von lesbischen Paaren ist ein Thema, da nicht jede Klinik sie aufnimmt. Die Richtlinien sind uneinheitlich und werfen Fragen auf, die im 21. Jahrhundert geklärt werden müssten.
Die Behandlungsmöglichkeiten der Fortpflanzungsmedizin sind mit hohen Erwartungen verbunden, können jedoch zeitaufwendig, anstrengend und belastend sein. Für den Erfolg kann niemand garantieren.
Die Hormonbehandlung, beginnend ab dem 3. Zyklustag, nutzt Präparate mit LH und FSH zur Anregung der Eizellreifung. Ab dem 8. Zyklustag erfolgt die Kontrolle mittels Ultraschall und Blutuntersuchung. Ist der Follikel groß genug (ca. 18-20 mm), wird der Eisprung mit humanem Choriongonadotropin (hCG) ausgelöst.
Die IVF („Zeugung in der Glasschale“) beinhaltet die hormonelle Stimulation zur Reifung mehrerer Eizellen, deren Entnahme über die Vagina und anschließende Zusammenführung mit Samenzellen in einer Nährlösung. Nach 24 Stunden im Wärmeschrank werden bis zu drei befruchtete Eizellen (Embryonen) in die Gebärmutter übertragen (Embryotransfer).
Voraussetzungen für eine medizinisch assistierte Befruchtung sind in der Regel eine Ehe oder stabile Partnerschaft, ein Alter der Frau unter 40 Jahren (in Ausnahmefällen bis 45), ausreichender Rötelschutz sowie negative HIV- und Hepatitis-Tests. Grundsätzlich dürfen nur Ei- und Samenzellen der beteiligten Partnerpersonen verwendet werden.
Die ICSI ist eine Weiterentwicklung der IVF, die vor allem bei eingeschränkter Spermienmenge oder -qualität angewendet wird. Sie ahmt den natürlichen Befruchtungsprozess nach, indem ein Spermium direkt in die Eizelle injiziert wird. Bei der Follikelpunktion werden im Allgemeinen drei bis zehn, manchmal auch deutlich mehr Eizellen gewonnen. Überzählige Eizellen können im Vorkernstadium eingefroren werden.
Bei sehr eingeschränkter Spermienqualität kann die ICSI als IMSI (intrazytoplasmatische Injektion morphologisch ausgewählter Spermien) erfolgen, wobei ein Spermium mit optimaler Form ausgewählt wird.
Bei der Insemination (Samenübertragung) werden Spermien mit einem dünnen Schlauch zum optimalen Zeitpunkt während des Eisprungs direkt in die Gebärmutter gebracht. Häufigster Grund ist eine leichte Fruchtbarkeitsstörung des Mannes. Im Unterschied zur homologen Insemination, bei der Samen und Eizelle vom Paar stammen, kommt bei der heterologen (donogenen) Insemination der Samen eines Spenders zum Einsatz. Dies ist möglich bei:
- Fehlen befruchtungsfähiger oder nur wenige befruchtungsfähige Spermien
- Erbkrankheiten in der Familie des Mannes
- Alleinstehenden oder lesbisch lebenden Frauen
Die heterologe Insemination wirft psychologische und ethische Fragen auf, die eine umfassende Aufklärung und schriftliche Einwilligung erfordern. Der Samen stammt in der Regel von Samenbanken, die Gesundheitsrisiken minimieren. Spender verzichten auf jegliche Forderungen und erfahren nicht, ob Kinder gezeugt wurden. Das Kind hat ab 16 Jahren das Recht, die Identität seiner leiblichen Eltern zu erfahren.
Es ist auch für lesbische und alleinstehende Frauen möglich, sich in Deutschland mit Spendersamen behandeln zu lassen. Kinderwunschzentren fordern hierfür oft eine rechtliche/psychosoziale Beratung.
Das Verfahren der Intrauterine Insemination (IUI) unterscheidet sich von der IVF dadurch, dass Eizellen abgesaugt und direkt mit aufbereiteten Samenzellen in den Trichter des Eileiters gebracht werden. Die Befruchtung findet im Körper der Frau statt. Dies kommt bei langjähriger Sterilität der Frau, auch bei ungeklärter Ursache, bei männlichen Fertilitätsstörungen und speziellen Formen der Endometriose zur Anwendung. Voraussetzung sind durchgängige Eileiter. Das Risiko einer Eileiterschwangerschaft ist bei diesem Verfahren erhöht (10-20 Prozent).
Falls im Ejakulat keine Spermien vorhanden sind, lassen sie sich mit einem kleinen chirurgischen Eingriff aus dem Gewebe von Hoden (TESE) oder Nebenhoden (MESA) gewinnen. In bis zu 75 Prozent der Fälle können so Spermien gewonnen werden. Eine TESE kann auch bei vorangegangener Sterilisation zum Einsatz kommen.
Es gibt verschiedene Gründe für die Refertilisierung der Frau, beispielsweise verschlossene Eileiter aufgrund von Entzündungen oder Endometriose. Die meisten Operationen erfolgen, um eine Sterilisation rückgängig zu machen. Die Operation wird in Vollnarkose durchgeführt. Es gibt zwei Methoden, die Eileiter wieder durchgängig zu machen: per Bauchspiegelung oder mit einem kleinen Bauchschnitt. Die Narbenenden oder geschädigten Abschnitte der Eileiter werden entfernt und die intakten Enden vernäht. Die mikrochirurgische Methode mit Bauchschnitt gilt als erfolgversprechender.
Die Refertilisierung der Frau erfordert operative Erfahrung und wird nur an speziellen Zentren angeboten. Die Operation dauert eine bis drei Stunden. Die Schwangerschaftsraten schwanken zwischen 30 bis 70%. Bei Erkrankungen der Eileiter ist die Erfolgsaussicht geringer. Die Operation wird von der Krankenkasse nur übernommen, wenn der Verschluss der Eileiter krankheitsbedingt ist. Nach einer Sterilisation werden die Kosten in der Regel nicht übernommen.
Bei Verschluss der Eileiter kann der Kinderwunsch auch mittels reproduktionstechnischer Verfahren (IVF) erfüllt werden. Nach einigen Studien ist die Refertilisierungsoperation jedoch erfolgversprechender. Ein Vorteil der Refertilisierung ist, dass die Schwangerschaft „natürlich“ entsteht und weitere Schwangerschaften möglich sind.
In weniger als 5% der Fälle kommt es zu Wundheilungsstörungen, Infektionen und Nachblutungen. Da die Operation im Bauchraum stattfindet, kann eine Infektion lebensbedrohlich sein. Nach der Operation können Verwachsungen auftreten. Bei einer Schwangerschaft ist das Risiko für eine Eileiterschwangerschaft erhöht.
Es gibt verschiedene Gründe für die Refertilisierung des Mannes, meist um eine Sterilisation (Vasektomie) rückgängig zu machen. Die Operation ist ein mikrochirurgisches Verfahren, das unter einem speziellen Mikroskop durchgeführt wird. Die Samenleiter werden freigelegt und die durchtrennten Enden wieder zusammengenäht (Vasovasostomie). Ist dies nicht möglich, wird das obere Samenleiterende direkt an die feinen Kanälchen des Nebenhodens angenäht (Tubulovasostomie).
Die Operation ist erfolgversprechender, wenn die Sterilisation noch nicht lange zurückliegt. Die Schwangerschaftsraten nach der Rückoperation liegen bei ca. 30-75%. Ungefähr die Hälfte aller Männer, die eine Operation durchführen lassen, werden noch einmal Vater. Es kann jedoch mehrere Monate dauern, bis eine Schwangerschaft eintritt. Sollte die Operation erfolglos geblieben sein, ist es möglich, noch einmal zu operieren. Bei Verschluss der Samenleiter kann der Kinderwunsch auch mit Hilfe reproduktionstechnischer Verfahren (MESA/TESE in Kombination mit ICSI) erfüllt werden.
In weniger als 5% der Fälle kommt es zu Wundheilungsstörungen, Infektionen und Blutergüssen nach der Operation. Da die Operation außerhalb des Bauchraumes stattfindet, gilt sie als relativ risikoarm.
tags: #gynakologe #und #kinderwunsch