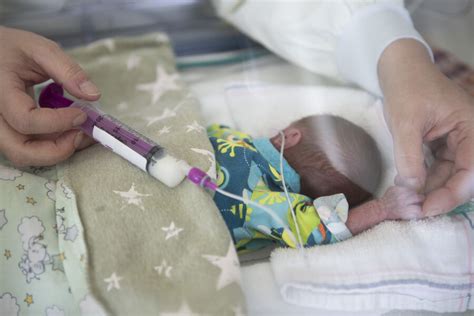
Die nasale High-Flow-Beatmung (NHF), eine beliebte nicht-invasive Beatmungsmethode auf neonatologischen Intensivstationen, hat in einer randomisierten Studie als Erstbehandlung (ohne vorherige Intubation) deutlich schlechtere Ergebnisse erzielt als die ebenfalls nicht-invasive CPAP-Beatmung. Die Studie, deren Ergebnisse im New England Journal of Medicine vorgestellt wurden, musste vorzeitig abgebrochen werden.
Viele Frühgeborene mit unregelmäßiger Atmung oder einer Lungenerkrankung benötigen eine Atemunterstützung. Neonatologen streben heute danach, eine endotracheale Intubation zu vermeiden und, wenn möglich, eine nicht-invasive Beatmung anzustreben. Lange Zeit wurde der Maskenbeatmung mit kontinuierlichem positivem Atemwegsdruck (CPAP) der Vorzug gegeben.
Die CPAP-Beatmung ist jedoch umständlich, da Frühgeborene eine Maske oder einen Atemhelm tragen müssen, was die Pflege und den Kontakt zu den Eltern erschwert und häufig zu Verletzungen der Nase führt. Viele Zentren sind daher auf eine nasale High-Flow-Beatmung umgestiegen, bei der die Luft über spezielle Nasenkanülen verabreicht wird.
Effektivität der High-Flow-Beatmung als Ersttherapie
Für die Übergangsphase nach einer vorangegangenen Intubation hat sich die NHF als effektiv erwiesen. Sie vermeidet Nasenverletzungen und könnte im Vergleich zur nasalen CPAP-Beatmung zu geringeren Pneumothorax-Raten führen. Die Effektivität der High-Flow-Beatmung als erste Atemunterstützung nach der Geburt war jedoch bisher nicht ausreichend untersucht. Die HIPSTER-Studie („High Flow Nasal Cannulae as Primary Support in the Treatment of Early Respiratory Distress) sollte diese Frage klären.
An neun neonatalen Intensivstationen in Australien und Norwegen wurden 564 Frühgeborene (ab 28. Gestationswoche) randomisiert einer nasalen CPAP-Beatmung oder einer nasalen High-Flow-Beatmung zugeteilt. Die Beatmung begann innerhalb der ersten 24 Stunden nach der Geburt. Primärer Endpunkt war ein Therapieversagen in den ersten 72 Stunden der Beatmung, definiert als ein Sauerstoffbedarf von mehr als 40 Prozent, ein Abfall des pH-Werts auf 7,2 plus ein Anstieg des pCO2 auf über 60 mm Hg oder eine Häufung von Apnoe-Episoden.
Das Studienteam hoffte, dass sich die High-Flow-Beatmung als gleichwertig erweisen würde. Dies war jedoch nicht der Fall. Eine Zwischenauswertung zeigte, dass das Therapieversagen in der High-Flow-Gruppe bei 25,5 Prozent der Kinder auftrat, fast doppelt so häufig wie in der CPAP-Gruppe (13,3 Prozent). Der Unterschied war statistisch signifikant. Kinder der High-Flow-Gruppe mussten auch häufiger intubiert werden (15,5 versus 11,5 Prozent), obwohl dieser Unterschied nicht signifikant war. Wie erwartet kam es in der CPAP-Gruppe häufiger zu Verletzungen der Nase (18,5 versus 8,3 Prozent). Ein weiterer Nachteil der CPAP-Beatmung war ein Pneumothorax, der bei sechs Neugeborenen (2,1 Prozent) auftrat, während dies in der High-Flow-Gruppe nicht der Fall war.
Trotz dieser Nachteile bleibt die CPAP-Behandlung - zumindest unter den Einschlusskriterien der Studie - die bessere Therapie. Ob dies auch für andere Situationen, wie bei weniger kranken Neugeborenen außerhalb einer Intensivstation, gilt, ist Gegenstand weiterer Diskussionen.
Spezielle Versorgung von Frühgeborenen
Frühgeborene benötigen nach der Geburt eine spezielle Versorgung, um sich an das Leben außerhalb des Mutterleibs zu gewöhnen. Direkt nach der Entbindung erfolgt die sogenannte „Erstversorgung“ durch einen Kinderarzt und mindestens eine Pflegekraft, um den Kreislauf zu stabilisieren und die Atmung zu unterstützen. Oftmals steht bereits während der Geburt ein fahrbares Wärmebettchen mit notwendigen Hilfsmitteln bereit.
Die benötigte Unterstützung hängt vom individuellen Zustand des Kindes ab. Dies kann das Absaugen von Sekret aus den Atemwegen, die Unterstützung der Atmung durch eine Maske oder die Beatmung mittels eines Schlauchs durch Nase oder Mund in die Luftröhre umfassen. Nach Stabilisierung wird das Baby auf die Frühgeborenenintensivstation (Neonatologie) verlegt, wo es rund um die Uhr beobachtet und versorgt wird.
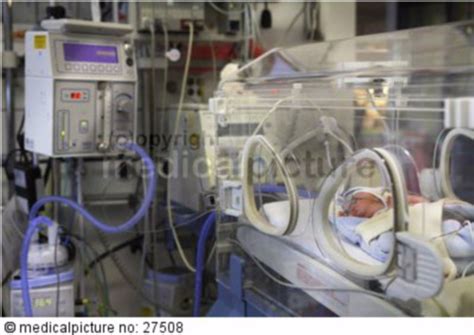
Besuch auf der Frühchenstation
Eltern können in der Regel kurz nach der Geburt einen ersten Blick auf ihr Baby werfen. Während die Mutter noch versorgt wird, kann der Vater sein Kind auf die Intensivstation begleiten. Nach einer spontanen Entbindung ist dies oft schon wenige Stunden nach der Geburt möglich. Nach einem Kaiserschnitt dauert es in der Regel etwas länger, bis die Mutter mobil ist und die Station besuchen kann. Manchmal werden Mütter auch im Bett auf die Station gebracht oder die Kinder für Besuche zur Wöchnerinnenstation.
Die Neonatologie: Eine eigene Welt
Die Frühchenstation zeichnet sich durch eine ruhige Atmosphäre und gedämpftes Licht aus, um den Kindern die Anpassung an die Umgebung zu erleichtern. Die Frühchen liegen in Wärmebettchen oder Inkubatoren (Brutkästen), die oft abgedeckt sind, um sie vor Lärm und hellem Licht zu schützen.
Je nach Zustand sind die Kleinen an verschiedene Geräte angeschlossen. Kabel und Schläuche sind Teil der Unterstützung für die gesunde Weiterentwicklung. Kleine Elektroden auf dem Körper dienen der Überwachung von Herz und Atmung.
Manche Krankenhäuser bieten die Möglichkeit, sich vor der Geburt eine Kinderintensivstation anzusehen, was vielen Eltern Ängste nehmen kann.
Entlassung aus dem Krankenhaus
Die Entlassung nach Tagen, Wochen oder Monaten im Krankenhaus ist ein wichtiger Schritt. Eltern sind oft besorgt über die Zeit ohne die Unterstützung des Klinikpersonals, haben aber bis dahin selbst viel gelernt.
Eine Faustregel besagt, dass gesunde Frühchen um den errechneten Geburtstermin herum nach Hause dürfen. Entscheidend ist jedoch immer die individuelle Entwicklung des Babys. Ein Frühchen darf nach Hause, wenn es seine Körpertemperatur halten, ohne technische Hilfe atmen und selbstständig trinken und dabei an Gewicht zunehmen kann.
Wissenschaftliche Erkenntnisse zeigen, dass Frühchen, die Muttermilch erhalten, durchschnittlich früher entlassen werden können. Stillen ist daher ausdrücklich erlaubt. Bis das Baby selbst trinken kann, können Mütter eine Klinikmilchpumpe verwenden, um ihr Kind mit Muttermilch zu versorgen.
Die Entwicklung des Frühchens kann während des Krankenhausaufenthalts durch viel Kuscheln gefördert werden, und Eltern lernen die notwendigen Handgriffe für zu Hause.
Innovative Inhalationssysteme für Frühgeborene
Wissenschaftler des Fraunhofer-Instituts für Toxikologie und Experimentelle Medizin ITEM in Hannover haben ein neuartiges Inhalationssystem vorgestellt, das speziell an die Bedürfnisse von Früh- und Neugeborenen angepasst ist. Dieses System ermöglicht die atemgetriggerte Verabreichung von Medikamenten in Form von Aerosolen.
Weltweit werden jährlich etwa 15 Millionen Babys zu früh geboren. Frühchen, die vor Abschluss der Lungenreife auf die Welt kommen, leiden oft an einem Mangel an Surfactant, einer Substanz, die für die Lungenentfaltung benötigt wird. Sie sind zudem anfällig für Atemwegserkrankungen, die inhalativ behandelt werden müssen. Bisherige Inhalationssysteme sind jedoch nicht optimal an die Bedürfnisse von Früh- und Neugeborenen angepasst.
Ineffiziente inhalative Medikamentengabe bisher
Die inhalative Medikamentengabe bei Frühchen ist schwierig. Die derzeitige kontinuierliche Zufuhr von Aerosolen ist nicht effizient, da ein Großteil des Medikaments verloren geht und der Atemstrom das Aerosol verdünnt. Das neue System verwendet einen Nasenstecker, der direkt an der Nase des Frühchens angebracht wird. Ein Aerosolventil mit einer Reaktionszeit von wenigen Millisekunden ermöglicht die schnelle und gezielte Freisetzung des Wirkstoffs. Der Nasenstecker ist mit einer Sensorfolie gekoppelt, die auf die Bauchdecke aufgelegt wird. Diese erfasst die Kontraktionen des Oberbauchs und misst den exakten Zeitpunkt des Einatmens.
Das Messsignal steuert über einen intelligenten Algorithmus das Mikroventil für eine präzise Aerosolfreigabe. Der Zeitpunkt des Einatmens muss mit einer Genauigkeit von etwa 20 Millisekunden getroffen werden, was mit herkömmlichen Sensoren im Ausatembereich eines Beatmungsgerätes nicht möglich ist.
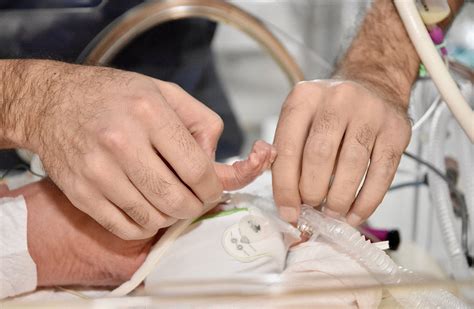
In Tests mit Erwachsenen und simulierten Frühgeborenen-Atmungen erreichten die Forscher eine Effizienzsteigerung von 60 Prozent gegenüber herkömmlichen Inhalationstechnologien. Die Sensorfolie mit ultradünnen Chips und die Entwicklung der Atemtriggerung wurden in Zusammenarbeit mit Industriepartnern realisiert.
Frühgeburten: Zahlen und Ursachen
Jährlich werden in Deutschland etwa 60.000 Kinder vor der vollendeten 37. Schwangerschaftswoche geboren, was etwa 9,2 Prozent aller Neugeborenen entspricht. Frühgeburten werden nach dem tatsächlichen Geburtstermin unterschieden:
- Extreme Frühgeburt: bis zur 28. SSW
- Frühe Frühgeburt: bis zur 32. SSW
- Moderate Frühgeburt: bis zur 34. SSW
- Späte Frühgeburt: bis zur 37. SSW
Die Organe eines Frühgeborenen sind noch nicht vollständig ausgereift. Bis zur 34. SSW sind die Lungen oft noch nicht reif, der Wärmehaushalt kann nicht selbstständig reguliert werden und die Nahrungsaufnahme funktioniert noch nicht eigenständig.
Hauptsächliche Herausforderungen bei Frühgeborenen:
- Atmung: Erst ab der 34. SSW ist die Lungenreife so weit fortgeschritten, dass eigenständiges Atmen möglich ist. Zuvor ist künstliche Beatmung notwendig.
- Herztätigkeit: Das Herz schlägt unregelmäßig und muss streng überwacht werden.
- Blutbildung: Frühchen produzieren oft nicht ausreichend Blutkörperchen, was Transfusionen erforderlich machen kann.
- Wärmeregulation: Aufgrund fehlenden Unterhautfettgewebes kühlen Frühgeborene schnell aus und benötigen externe Wärme.
- Haut: Die unreife Hautbarriere ist nicht dicht genug, was zu starkem Flüssigkeitsverlust führt und eine spezielle Pflege erfordert.
- Immunsystem: Schwache Abwehrkräfte machen Frühchen anfällig für Infektionen, was den Einsatz von Antibiotika zur Vorbeugung nötig machen kann.
- Nahrungsaufnahme: Der Schluckreflex ist oft nicht ausgebildet, und die Kraft zum Saugen fehlt, was eine Unterstützung bei der Nahrungszufuhr erfordert.
Die meisten Frühgeburten können nicht verhindert werden, und die Ursachen sind oft unklar. Mythen wie Sorgen, Streit oder Flugreisen als Ursachen sind wissenschaftlich nicht belegt. Wahre Ursachen sind vielfältig und umfassen unter anderem:
- Mehrlinge: Werden selten bis zur 40. SSW ausgetragen.
- Angeborene Unregelmäßigkeiten: Bei der Entwicklung des Kindes.
- Von der Mutter ausgehende Faktoren: Fehlbildungen der Gebärmutter, chronische Krankheiten, Präeklampsie, Diabetes oder Probleme mit der Plazenta.
- Risikofaktoren: Nikotin- und Alkoholkonsum, sozial und wirtschaftlich schwierige Verhältnisse, vorangegangene Frühgeburten, Zahnfleischerkrankungen, Infektionen.
Eine gute gesundheitliche Versorgung während der Schwangerschaft, Vorsorgeuntersuchungen und gegebenenfalls wehenhemmende Mittel, Antibiotika oder Kortison zur Lungenreifung können helfen, das Risiko zu verringern oder eine Frühgeburt zu verzögern.
Die Zeit im Krankenhaus und danach
Frühgeborene werden nach der Geburt intensivmedizinisch versorgt, oft im Inkubator, der für konstante Temperatur und Luftfeuchtigkeit sorgt. Zusätzliche Sauerstoffzufuhr und Ernährung über Magensonden oder Infusionen sind häufig notwendig.
Der Hautkontakt zwischen Eltern und Kind („Känguruhen“) ist für die Entwicklung von großer Bedeutung. Er vermittelt Wärme, Geborgenheit und hat nachweislich positive Auswirkungen auf die Behandlung. Muttermilch ist besonders wertvoll, da sie den Aufbau der Darmflora anregt und das Immunsystem stärkt.
Die erste Zeit nach der Entlassung kann für Eltern belastend sein. Sorgen um das Kind und schlaflose Nächte sind häufig. Unterstützung durch Fachpersonal, Krankengymnastik, Ergotherapie oder Frühförderung kann notwendig sein.
Känguruhen: Kuscheltherapie für Frühchen
Entwicklung und Wachstum von Frühchen
Die meisten Frühchen werden um ihren errechneten Geburtstermin entlassen, sind aber oft noch leichter als normal geborene Kinder. Das Hauptaugenmerk liegt in den ersten Monaten auf der Gewichtszunahme.
Das Längenwachstum holt meist innerhalb des ersten und zweiten Lebensjahres auf. Der Kopfumfang ist ein wichtiger Indikator für die Gehirnentwicklung. Frühgeborene erreichen Entwicklungsschritte oft später, wobei das korrigierte Alter berücksichtigt werden muss.
Obwohl das Risiko für Entwicklungsprobleme bei Frühgeborenen erhöht ist, können viele Kinder sich später normal entwickeln. Mögliche Spätfolgen können Bewegungsstörungen, Wahrnehmungsprobleme, verminderte Intelligenz oder Verhaltensauffälligkeiten sein. Die individuelle Entwicklung hängt von vielen Faktoren ab, einschließlich der Förderung durch die Eltern.
Ernährung von Frühchen
Die Devise für Frühchen lautet: wachsen, wachsen, wachsen. Die Ernährung ist anfangs oft schwierig und hängt vom Entwicklungsstand des Kindes ab.
Bei moderaten bis späten Frühchen wird versucht, das Baby an das Stillen zu gewöhnen. Zusätzlich werden oft ergänzende Nährstoffe verabreicht.