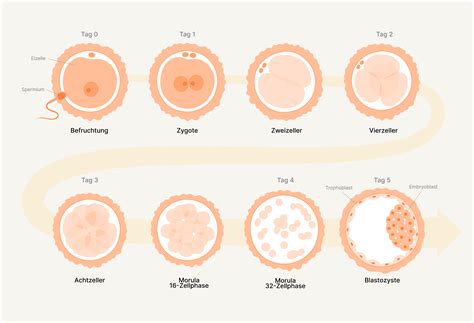
Die Entscheidung über den optimalen Zeitpunkt für den Embryotransfer - am 3. oder 5. Tag nach der Eizellentnahme - ist ein entscheidender Faktor für den Erfolg einer In-vitro-Fertilisations (IVF)-Behandlung. Diese Wahl hängt von einer Vielzahl von Faktoren ab und wird zunehmend personalisiert, um die individuellen Bedürfnisse jeder Patientin zu berücksichtigen.
Embryotransfer am 3. Tag vs. 5. Tag: Vor- und Nachteile
Die Entwicklung der assistierten Reproduktionstechnologien hat zu Fortschritten in der Embryokultur geführt, die es ermöglichen, mehr Informationen über die Embryonen zu gewinnen und somit eine bessere Auswahl für den Transfer zu treffen.
Vorteile des Transfers am 3. Tag
- Geringeres Risiko eines Embryonenverlusts: Ein Transfer am 3. Tag reduziert das Risiko, dass Embryonen das Blastozystenstadium (Tag 5) nicht erreichen, da das sogenannte „Engpassstadium“ der Embryonalentwicklung zu diesem Zeitpunkt noch nicht erreicht ist.
Nachteile des Transfers am 3. Tag
- Geringere Selektion: Es steht weniger Zeit zur Verfügung, um die Lebensfähigkeit des Embryos umfassend zu bewerten.
- Implantation: Die Wahrscheinlichkeit einer erfolgreichen Implantation kann im Vergleich zu Blastozysten am 5. Tag geringer sein.
Vorteile des Transfers am 5. Tag (Blastozystentransfer)
- Hohe Implantation: Eine weiter fortgeschrittene Entwicklung des Embryos zum Blastozystenstadium erhöht die Erfolgsrate bei der Implantation. Dies entspricht dem natürlichen Prozess, bei dem Embryonen die Gebärmutter im Blastozystenstadium erreichen.
- Embryonenselektion: Eine bessere Auswahl lebensfähiger Embryonen ist möglich, da mehr Informationen über ihre Entwicklung vorliegen und solche, die das Wachstum eingestellt haben, identifiziert werden können.
Nachteile des Transfers am 5. Tag
- Embryonenverlust: Einige Embryonen entwickeln sich nicht bis zum Blastozystenstadium oder stoppen ihr Wachstum vorher, was bedeutet, dass für den Transfer möglicherweise weniger Embryonen zur Verfügung stehen.
Die Bedeutung der personalisierten Behandlung
Die Personalisierung der IVF-Behandlung ist entscheidend für die Erhöhung der Erfolgschancen. Jeder Patient ist individuell und erfordert einen auf seine spezifischen Bedürfnisse und Bedingungen zugeschnittenen Ansatz. Bei Vida Fertility wird eine gründliche Analyse durchgeführt, um den besten Tag für den Embryotransfer zu bestimmen.
Häufig gestellte Fragen zum Embryotransfer am 3. oder 5. Tag
Was kann man nach zwei negativen Transfers tun?
Nach zwei negativen Transfers ist es wichtig, die Krankengeschichte zu überprüfen und zusätzliche Tests durchzuführen. Dazu gehören Untersuchungen zur endometrialen Rezeptivität, zur doppelsträngigen Spermien-DNA-Fragmentierung oder zum Aneuploidie-Screening (PGS), um mögliche zugrunde liegende Ursachen zu identifizieren.
Ich hatte wiederholte Fehlgeburten, an welchem Tag ist es besser, den Embryotransfer durchzuführen?
Bei wiederholten Fehlgeburten wird aus natürlichen Gründen oft ein Transfer am Tag +5 empfohlen, da die Embryonen dann weiter entwickelt sind. Zusätzlich ist es ratsam, Tests wie PGS, immunologische oder hämatologische Untersuchungen durchzuführen, um die Embryonenviabilität zu maximieren.
Ist es besser, den Embryotransfer am 3. oder 5. Tag durchzuführen?
Die Wahl des besten Tages für den Embryotransfer hängt von mehreren Faktoren ab. Dank wissenschaftlicher Fortschritte in der assistierten Reproduktion und Embryokultur können heute mehr Informationen über die Embryonen gewonnen werden, was eine bessere Auswahl ermöglicht. Während früher bei einer geringen Anzahl von Embryonen oft ein Transfer an Tag +3 bevorzugt wurde, ermöglichen heutige Kultivierungsmethoden eine Entwicklung bis Tag +5, um die Chancen durch mehr Informationen, eine bessere Auswahl und eine natürlichere Synchronisation mit dem Endometrium zu maximieren.
Kann ich den Embryotransfer am Tag 3 durchführen, wenn meine Embryonen PGS-getestet sind?
Im Vida Fertility Institute wird das PGS oder PGT in der Regel im Blastozystenstadium (Tag +5 oder +6) durchgeführt, abhängig von der Entwicklung der Embryonen. Ein Transfer an Tag +3 ist daher in diesem Fall nicht möglich.
Ist es ratsam, zwei hochwertige Embryonen an Tag 3 zu transferieren?
Im Vida Fertility Institute wird der Transfer bevorzugt am Tag +5 der Entwicklung durchgeführt, und es wird die Übertragung eines einzelnen Embryos empfohlen. Dies reduziert das Risiko einer Mehrlingsschwangerschaft und damit verbundener Komplikationen.
Kann der Embryotransfer am vierten Tag durchgeführt werden?
Ein Transfer am Tag 4 ist nicht üblich, da man in der Regel einen weiteren Tag wartet, um Informationen zum Abschluss der Entwicklung zu erhalten und eine bessere Auswahl treffen zu können. Der Transfer einer Morula (Embryo an Tag +4) von guter morphologischer Qualität kann jedoch Ergebnisse erzielen, die mit denen einer Blastozyste vergleichbar sind.
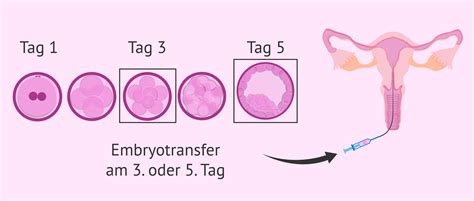
Abläufe einer IVF- oder ICSI-Behandlung
Die Abläufe einer IVF- oder ICSI-Behandlung ähneln sich weitgehend, wobei der zentrale Unterschied in der Art und Weise der Befruchtung liegt.
1. Hormonelle Stimulation der Eierstöcke
Durch eine hormonelle Stimulation wird die Anzahl und das Wachstum der Eibläschen angeregt. Dies geschieht in der Regel mithilfe von täglichen Spritzen unter die Haut. Es gibt verschiedene Protokolle der hormonellen Stimulation, die je nach persönlichen Befunden und Kriterien wie dem Anti-Müller-Hormon (AMH) und der Follikelreserve ausgewählt werden.
2. Eizellentnahme
Die hormonelle Stimulation wird durch die „Auslösespritze“ beendet, die das Ablösen der Eizelle von der Follikelwand bewirkt. 35 bis 38 Stunden nach dieser Spritze erfolgt die Eizellenentnahme. Unter Ultraschallsicht wird eine feine Nadel durch die Scheidenhaut in die Follikel eingeführt und deren Flüssigkeit abgesaugt. Die Flüssigkeit wird sofort auf das Vorhandensein einer Eizelle hin untersucht.
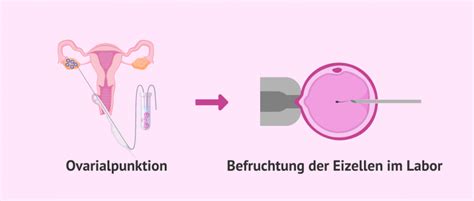
3. Zusammenführen von Ei- und Samenzellen für die Befruchtung
In-vitro-Fertilisation (IVF):
Bei der IVF werden die entnommenen Eizellen und Samenzellen am selben Tag wie die Entnahme in einer Nährlösung im Brutschrank kultiviert.
Intrazytoplasmatische Spermien-Injektion (ICSI):
Bei der ICSI wird ein einzelnes Spermium mit einer Mikropipette direkt in eine Eizelle injiziert. Die Auswahl des Spermiums erfolgt nach Beweglichkeit und Form, und die Granulosazellen um die Eizelle werden vor der Injektion entfernt.
Vorkernstadien gelten als Eizellen „auf dem Weg zur Befruchtung“, aber nicht als befruchtet und somit nicht als Embryonen.
4. Embryotransfer
Der Embryotransfer ähnelt einer gynäkologischen Untersuchung. Der Embryo oder die Embryonen werden mit einem feinen und flexiblen Katheter unter Ultraschallkontrolle in die Gebärmutter eingebracht. Eine gefüllte Blase kann hierbei hilfreich sein.
5. Unterstützung des Einnistungsprozesses
Es gibt eine Reihe weiterer Maßnahmen, die den Einnistungsprozess unterstützen können. Ob und welche davon in Frage kommen, wird in den Vorgesprächen erörtert und festgelegt.
Schwangerschaftstest
Zehn bis vierzehn Tage nach dem Embryotransfer erfolgt ein Schwangerschaftstest per Blutentnahme. Bei positivem Ergebnis wird eine erste Ultraschallkontrolle durchgeführt.
Informationen zur Follikelpunktion
Die Follikelpunktion (Eizellentnahme) ist ein zentraler Schritt der künstlichen Befruchtung. Um Patientinnen die Angst vor diesem Eingriff zu nehmen, werden häufig gestellte Fragen beantwortet.
Vorbereitung auf die Punktion
- Stimulationsplan: Der Stimulationsplan gibt den exakten Zeitpunkt für die Auslösespritze und die Follikelpunktion vor. Die Injektion muss pünktlich erfolgen; Abweichungen müssen umgehend mitgeteilt werden.
- Samenabgabe: In den zwei Tagen vor der Punktion sollte es zu einem Samenerguss kommen, um eine optimale Samenqualität zu gewährleisten. Die Samenprobe kann am Tag der Punktion mitgebracht oder vor Ort gewonnen werden.
- Nüchternheit: Bei Narkose oder Sedierungsanalgesie ist es notwendig, nüchtern zu sein (mindestens 6 Stunden keine feste Nahrung, 2 Stunden nichts trinken). Morgenmedikamente dürfen mit einem Schluck Wasser eingenommen werden.
- Allergien und Unverträglichkeiten: Patienten sollten über Allergien oder Unverträglichkeiten, insbesondere gegen Narkosemittel, informieren.
- Begleitung: Es wird empfohlen, eine Begleitperson für den Tag der Punktion zu organisieren, da die Patientin nach der Sedierung oder Narkose nicht verkehrstauglich ist.
Ablauf der Punktion
Die Punktion selbst dauert in der Regel 5-15 Minuten. Bei Wunsch nach Schmerzausschaltung kann eine Sedierungsanalgesie oder Kurznarkose erfolgen. Die Eizellen werden noch während des Aufenthalts gezählt und die Anzahl bei Entlassung mitgeteilt.
Mögliche Komplikationen und Nachsorge
- Schmerzen: Nach der Punktion können leichte Schmerzen oder ein Druckgefühl im Unterbauch auftreten. Schmerzlindernde Medikamente sind erlaubt.
- Blutungen: Ein blutig-bräunlicher Ausfluss nach der Punktion ist normal. Stärkere Blutungen sollten ärztlich abgeklärt werden.
- Kreislaufbeschwerden: Ausreichende Flüssigkeitszufuhr (ca. 2-3 Liter pro Tag) ist wichtig. Bei Kreislaufproblemen können Infusionen erforderlich sein.
- Übelkeit und Erbrechen: Bei Bedarf werden entsprechende Medikamente verabreicht.
- Krankschreibung: Üblicherweise wird eine Krankschreibung für eine Woche ausgestellt.
Verhalten nach dem Eingriff
- Ernährung und Flüssigkeitszufuhr: Nach dem Aufwachen aus der Sedierung/Narkose darf gegessen und getrunken werden. Es wird empfohlen, viel zu trinken.
- Aktivität: Am Tag der Punktion sollte man sich schonen. Leichte Hausarbeiten sind in Ordnung. Starke körperliche Belastung und Sport sollten vermieden werden.
- Baden und Duschen: Duschen ist in der Regel unbedenklich. Baden, insbesondere in öffentlichen Bädern, sollte während der vaginalen Medikamenteneinnahme vermieden werden.
- Geschlechtsverkehr: Während der vaginalen Medikamenteneinnahme kann vaginaler Verkehr unangenehm sein.
- Medikamenteneinnahme: Die Einnahme anderer Medikamente als verordnet oder von Schmerzmitteln sollte mit dem Arzt abgestimmt werden.
- Flugreisen: Flugreisen vor der 13. Schwangerschaftswoche sollten nur nach Absprache erfolgen.
- Alkohol und Rauchen: Solange keine Schwangerschaft besteht, ist ein Glas Wein unbedenklich. Rauchen wird nicht empfohlen.
IVF / ICSI Ablauf - Eizellentnahme, Kultur im Labor und Embryotransfer | KiWu einfach erklärt!
Erfolgsaussichten bei IVF und ICSI
Die Schwangerschaftsrate nach einer IVF-Therapie hat sich bei Patientinnen unter 35 Jahren durch die Rückgabe von zwei Embryonen von 21,24 % auf 38,83 % erhöht. Bei ICSI lag die Erfolgsrate bei 20,73 % bzw. 36,5 % für einen bzw. zwei Embryonen. Eine Steigerung der Schwangerschaftsrate durch die Übertragung von drei Embryonen ist nicht zu erwarten, jedoch erhöht sich das Risiko von Mehrlingsschwangerschaften und deren Komplikationen deutlich. Daher wird bei Patientinnen unter 38 Jahren die Übertragung von maximal zwei Embryonen empfohlen.
Die Erfolgsrate der Behandlung liegt bei etwa 30-35 %.
Embryokultur: Ein Auswahlprozess
Die Embryokultur ist ein Auswahlprozess, der darauf abzielt, Embryonen mit der besten Entwicklungschance für den Transfer zu identifizieren. Das Warten bis zum 5. Tag der Kultur ermöglicht eine bessere Beurteilung der Embryonenviabilität, da sich erst dann das Blastozystenstadium entwickelt.
Vorteile der Blastozystenkultur (Tag 5)
- Verbesserte Auswahl: Ermöglicht die Auswahl von Embryonen, die sich am besten entwickeln und eine höhere Einnistungschance haben.
- Synchronisation: Bessere Synchronisation zwischen Embryo und Gebärmutterschleimhaut.
- Reduktion von Transfers: Vermeidet Transfers von Embryonen, die sich später nicht weiterentwickeln, und reduziert so unnötige Risiken.
Moderne Vitrifizierungstechniken (Einfrieren) ermöglichen eine hohe Überlebensrate von Blastozysten (bis zu 95 %). Die Embryobiopsie am 5. Tag bietet Vorteile, da sie an Embryonen durchgeführt wird, die das Blastozystenstadium erreichen, und Zellen des Trophektoderms entnommen werden, um die Lebensfähigkeit des Embryos nicht zu gefährden.