Polyzythämie bei Neugeborenen
Die Polyzythämie ist eine Störung, die durch eine ungewöhnlich hohe Konzentration an roten Blutkörperchen gekennzeichnet ist. Diese Erkrankung kann bei Neugeborenen auftreten, insbesondere in folgenden Fällen:
- Wenn die Mutter während der Schwangerschaft an Diabetes litt.
- Bei fetofetalen Transfusionen, bei denen Blut von einem Zwilling zum anderen fließt.
- Wenn die Sauerstoffkonzentration im Blut des Fötus gering ist.
Eine hohe Konzentration roter Blutkörperchen führt zur Verdickung des Blutes (Hyperviskosität). Dies kann den Blutfluss durch die kleinen Blutgefäße verlangsamen und die Sauerstoffversorgung der Körpergewebe beeinträchtigen.
Ursachen und Risikofaktoren für Polyzythämie
Mehrere Faktoren können das Risiko für Polyzythämie bei Neugeborenen erhöhen:
- Übertragene Kinder: Neugeborene, die über den errechneten Geburtstermin hinaus ausgetragen werden.
- Mütterliche Erkrankungen: Diabetes, starker Bluthochdruck, Rauchen während der Schwangerschaft oder Leben in großen Höhenlagen der Mutter.
- Unzureichende Sauerstoffversorgung des Fötus (Hypoxie).
- Perinatale Asphyxie (Sauerstoffmangel bei der Geburt).
- Wachstumseinschränkungen in der Gebärmutter.
- Geburtsfehler, wie bestimmte Herz- oder Nierenprobleme.
- Genetische Syndrome wie das Down-Syndrom oder das Beckwith-Wiedemann-Syndrom.
- Fetofetale Transfusion: Eine größere Blutübertragung von einem Zwilling zum anderen.
- Erhalt von zu viel Blut aus der Plazenta, z. B. wenn das Neugeborene vor dem Abklemmen der Nabelschnur zu lange unter Plazentaniveau gehalten wird.
Symptome der Polyzythämie bei Neugeborenen
Die meisten betroffenen Neugeborenen zeigen keine Symptome. Wenn Symptome auftreten, können diese sein:
- Eine rötliche oder dunkel gefärbte Haut.
- Teilnahmslosigkeit (Lethargie).
- Appetitlosigkeit.
- Sehr selten: Krampfanfälle.
Diagnose von Polyzythämie
Die Diagnose erfolgt durch eine Blutuntersuchung, bei der die Konzentration der roten Blutkörperchen gezählt wird.
Behandlung von Polyzythämie
Normalerweise ist keine Behandlung erforderlich, außer der Verabreichung von Flüssigkeiten. Wenn das Neugeborene Symptome zeigt, kann eine teilweise Austauschtransfusion durchgeführt werden, um die Konzentration der roten Blutkörperchen zu senken.
Scheidenblutungen bei neugeborenen Mädchen
Scheidenblutungen bei neugeborenen Mädchen sind ein relativ häufiges, aber meist harmloses Phänomen, das verschiedene Ursachen haben kann. Es ist wichtig, zwischen Blutungen aus der Scheide selbst und Blutungen aus anderen Teilen des weiblichen Fortpflanzungstrakts oder sogar des Harn- und Verdauungstrakts zu unterscheiden, die fälschlicherweise als Scheidenblutung interpretiert werden könnten.
Ursachen von Scheidenblutungen bei Neugeborenen Mädchen
Die häufigste Ursache für minimale Scheidenblutungen bei Neugeborenen Mädchen ist der Abfall des mütterlichen Östrogenspiegels nach der Geburt. Während der Schwangerschaft wird das Baby über die Plazenta mit Östrogen versorgt, was zum Aufbau der Gebärmutterschleimhaut führt. Nach der Geburt sinkt dieser Spiegel rapide ab, was bei einigen Mädchen zu einer leichten Abbruchblutung führen kann. Diese Blutung tritt typischerweise in den ersten ein bis zwei Lebenswochen auf und ist vollständig harmlos.
Scheidenblutungen im Kindesalter
Während der Kindheit (nach der Neugeborenenperiode) sind Scheidenblutungen nicht normal und erfordern eine ärztliche Abklärung. Mögliche Ursachen sind:
- Fremdkörper in der Scheide (z. B. Toilettenpapier, kleine Spielzeuge).
- Verletzungen oder möglicher sexueller Missbrauch.
- Infektionen der Scheide (Vaginitis).
- Dermatologische Erkrankungen der Vulva, wie Dermatitis oder Lichen sclerosus.
- Vorfall der Harnröhre (Urethralprolaps): Eine seltene Ursache, bei der die Innenwand der Harnröhre durch die Öffnung heraustritt und zu Reizungen und Blutungen führen kann.
- Hormonelle Störungen, die zu einer verfrühten Pubertät (Pubertas praecox) führen.
- Krebserkrankungen der Fortpflanzungsorgane (in seltenen Fällen).
Beurteilung von Scheidenblutungen bei Kindern
Bei Verdacht auf Scheidenblutungen bei einem Kind ist eine sofortige ärztliche Untersuchung unerlässlich. Der Arzt wird zunächst prüfen, ob Anzeichen für eine schwere oder lebensbedrohliche Erkrankung vorliegen. Warnsignale, die eine erhöhte Besorgnis auslösen, sind unter anderem:
- Anzeichen eines Kreislaufschocks (Bewusstlosigkeit, Schwächegefühl, kalte und klamme Haut, Atemnot, schwacher und schneller Puls).
- Anzeichen von sexuellem Missbrauch (Probleme beim Gehen oder Sitzen, blaue Flecken oder Kratzer um die Genitalien, After oder Mund, Scheidenausfluss oder gerötete Scheide).
Was der Arzt unternimmt:
- Anamnese: Befragung zu Symptomen, Krankengeschichte, Schwangerschafts- und Geburtskomplikationen.
- Körperliche Untersuchung: Eine allgemeine Untersuchung, gegebenenfalls gefolgt von einer gynäkologischen Untersuchung. Bei Kindern wird die Untersuchung behutsam durchgeführt, oft unter Sedierung oder Narkose, um Angst und Leid zu minimieren.
- Tests: Je nach Verdacht können Bluttests (großes Blutbild, Hormontests, Tests auf sexuell übertragbare Infektionen), Urinproben oder Scheidenabstriche durchgeführt werden. Bildgebende Verfahren wie Ultraschall oder MRT können zur weiteren Abklärung eingesetzt werden.
Behandlung von Scheidenblutungen bei Kindern
Die Behandlung richtet sich nach der zugrunde liegenden Ursache:
- Infektionen werden mit Medikamenten behandelt.
- Fremdkörper müssen entfernt werden, oft unter Sedierung oder Narkose.
- Tumore erfordern eine chirurgische Behandlung.
- Bei Verdacht auf sexuellen Missbrauch wird dies entsprechend den lokalen medizinischen und rechtlichen Vorgaben dokumentiert und das Kind entsprechend unterstützt.
- Bei Eisenmangelanämie infolge der Blutung werden Eisenpräparate verabreicht.
Blutige Mamillensekretion bei Säuglingen
Eine blutige Sekretion aus der Brustwarze bei Säuglingen ist ein sehr seltenes Phänomen, das bei Eltern oft Besorgnis auslöst. Im Gegensatz zu Erwachsenen, bei denen dies mit Brustkrebs assoziiert sein kann, handelt es sich bei Kindern in der Regel um eine benigne (gutartige) und selbstlimitierende Erkrankung.
Ursachen und Merkmale
Die genaue Ursache ist nicht immer geklärt, aber oft wird eine Brustdrüsenschwellung (neonatale Makromastie) beobachtet. Diese Schwellung, die bei beiden Geschlechtern auftreten kann und manchmal mit der Absonderung von milchiger Flüssigkeit ("Hexenmilch") einhergeht, wird durch mütterliche Hormone (Östrogene, Progesteron) und kindliches Prolaktin stimuliert. Histologisch zeigt sich häufig ein Wachstum der Milchgänge.
Die blutige Sekretion selbst wird oft auf eine zystische Duktektasie (Erweiterung der Milchgänge) zurückgeführt. Das Gangepithel kann ulzerieren, Granulationsgewebe bilden und zu bluten beginnen. Hormonanalysen der betroffenen Kinder zeigen meist normale Spiegel.
Diagnose und Behandlung
In der Diagnostik wird heute eine Ultraschalluntersuchung mit einem hochfrequenten Schallkopf empfohlen, um Tumore auszuschließen. Biopsien sollten nur bei klarem Ultraschallbefund erwogen werden, da sie entstellende Folgen haben können.
Die gute Nachricht ist, dass die Ursachen für blutige Mamillensekretion bei Kindern gutartig sind und in der Regel keine chirurgische Therapie erforderlich ist. Die Symptomatik sistiert oft spontan ohne Behandlung. Die Überwachung durch Palpation, Sekretzytologie und Sonographie ist ratsam.
Kephalhämatom bei Neugeborenen
Das Kephalhämatom (auch Kopfblutgeschwulst genannt) ist eine Blutansammlung am Kopf eines Neugeborenen, die meist als Folge von schwierigen Geburten oder einem engen Geburtskanal entsteht. Es ist in der Regel eine gutartige, selbstlimitierende Erkrankung.
Entstehung und Risikofaktoren
Ein Kephalhämatom bildet sich durch die Zerreißung kleiner Blutgefäße zwischen dem äußeren Schädelknochen und der Knochenhaut (Periost), wenn der kindliche Kopf im Geburtskanal großen Scherkräften ausgesetzt ist. Dies kann durch folgende Faktoren begünstigt werden:
- Saugglocken- oder Zangengeburten.
- Sehr schneller Geburtsverlauf oder ein sehr enger Geburtskanal.
- Ungünstige Kopfposition des Kindes (z. B. Hinterhauptslage).
Das Kephalhämatom ist von der Geburtsgeschwulst (Caput succedaneum) zu unterscheiden, welche die Grenzen der Schädelknochen überschreitet.
Symptome und Diagnose
Ein Kephalhämatom äußert sich als eine teigig-weiche, später prall-elastische Schwellung am Kopf, meist einseitig und am Scheitelbein lokalisiert. Es kann anfangs größer werden und sich dann innerhalb von Wochen bis Monaten zurückbilden. In einigen Fällen kann es zu einer Verstärkung des Neugeborenenikterus kommen.
Die Diagnose erfolgt durch Sicht- und Tastbefund. Eine Ultraschalluntersuchung wird durchgeführt, um andere Kopfverletzungen auszuschließen.
Behandlung
In der Regel ist keine spezielle Behandlung erforderlich. Eine Punktion zur Entleerung des Hämatoms wird vermieden, da sie ein Infektionsrisiko birgt. Die Gabe von Vitamin K wird empfohlen, um ein weiteres Wachstum des Blutergusses zu verhindern (dies ist ohnehin Standard für Neugeborene). Bei sehr großen Hämatomen wird die Bilirubinkonzentration überwacht und gegebenenfalls eine Fototherapie (Blaulichttherapie) eingeleitet.
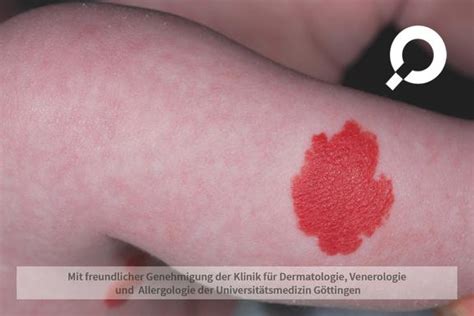
Blutschwämmchen (Infantile Hämangiome)
Ein Blutschwämmchen, medizinisch als infantiles Hämangiom bezeichnet, ist ein gutartiger Tumor, der durch übermäßiges Wachstum von Blutgefäßen entsteht. Sie treten häufig bei Säuglingen auf und sind in den meisten Fällen harmlos.
Auftreten und Ursachen
Schätzungsweise entwickeln 4-5% aller Neugeborenen ein Blutschwämmchen, wobei Mädchen etwa zwei- bis dreimal häufiger betroffen sind als Jungen. Frühgeborene haben ebenfalls ein erhöhtes Risiko. Die genauen Ursachen sind unbekannt, vermutet wird ein Zusammenhang mit lokalem Sauerstoffmangel in der Plazenta, der das Wachstum von Blutgefäßen anregt.
Erscheinungsbild und Lokalisation
Blutschwämmchen können überall am Körper auftreten, am häufigsten jedoch im Kopf- und Halsbereich. Sie können als rote bis violette Flecken, Knötchen oder erhabene, hautfarbene Schwellungen erscheinen. Im Anfangsstadium sind sie oft nur als durchschimmernde Äderchen erkennbar.
Entwicklung und Rückbildung
Ein infantiles Hämangiom durchläuft typischerweise drei Phasen:
- Wachstumsphase: Insbesondere in den ersten Lebensmonaten kann das Hämangiom deutlich wachsen.
- Übergangsphase: Das Wachstum verlangsamt sich und kommt zum Stillstand, meist um das erste Lebensjahr herum.
- Rückbildungsphase: Die meisten Blutschwämmchen bilden sich im Laufe der Zeit von selbst zurück, oft bis zum Alter von vier Jahren, manchmal auch erst bis zum zehnten Lebensjahr.
Wann ist eine ärztliche Abklärung notwendig?
Obwohl die meisten Hämangiome harmlos sind, ist eine ärztliche Abklärung ratsam, insbesondere wenn das Blutschwämmchen:
- An kritischen Stellen wie Augen (kann Sehentwicklung beeinträchtigen), Atemwegen (kann zu Heiserkeit oder Atemgeräuschen führen), Mund oder Ohr wächst.
- Anzeichen für Geschwüre zeigt, die schmerzen, bluten oder vernarben können.
Behandlung
Bei den meisten unkomplizierten Hämangiomen ist keine Behandlung erforderlich, es genügt die Beobachtung. Wenn eine Behandlung notwendig ist, ist die Standardtherapie die Gabe von Propranolol, einem Medikament, das das Wachstum des Hämangioms hemmt und seine Rückbildung fördert. Weitere Behandlungsoptionen wie Kortison, Kryotherapie oder Lasertherapie kommen seltener zum Einsatz. Chirurgische Eingriffe dienen oft der Entfernung von Resten des Hämangioms nach abgeschlossener Therapie.
Notfälle während der Geburt
Geburtsnotfälle können sowohl die Mutter als auch das Kind betreffen und erfordern oft sofortiges ärztliches Eingreifen. Eine sorgfältige Risikoeinschätzung und interdisziplinäre Zusammenarbeit sind entscheidend.
Häufige Notfälle und Komplikationen
- Thrombosen und Embolien: Blutgerinnsel, die zu einer Lungenembolie führen können. Risikofaktoren sind u. a. Kinderwunschbehandlungen, Gerinnungsstörungen, Übergewicht und Mehrlingsschwangerschaften.
- Schwere Blutungen: Nach der Geburt der Plazenta kann es zu starken Blutungen kommen, wenn sich die Gebärmutter nicht ausreichend zusammenzieht (Uterusatonie). Weitere Ursachen sind Plazentaretention, vorzeitige Plazentalösung, Geburtsverletzungen oder Gerinnungsstörungen. Bei Blutverlust über 1500 ml besteht die Gefahr eines Kreislaufschocks.
- Schwangerschaftsbedingte Krampfanfälle (Gestose): Können mit Bluthochdruckkrisen, Schlaganfall oder Herzinfarkt einhergehen und erfordern eine rechtzeitige Behandlung oder Beendigung der Schwangerschaft.
- Wochenbettfieber: Eine Infektion nach der Geburt, die durch Bakterien wie Streptokokken Typ A lebensbedrohlich verlaufen kann.
- Fruchtwasser-Embolie: Eine seltene, aber hochgefährliche Komplikation, bei der Fruchtwasser in die Blutbahn der Mutter gelangt und zu Gerinnungsstörungen, Herzversagen und Kreislaufzusammenbruch führt.
- Herz-Kreislauf-Erkrankungen: Frauen mit vorbestehenden Herzerkrankungen sind während der Geburt besonders gefährdet.
Prävention und Management
Ein rechtzeitiges Erkennen von Risiken und eine zentrale Organisation der Geburtshilfe können dazu beitragen, die Sterblichkeit von Müttern während und nach der Geburt weiter zu verringern. Die interdisziplinäre Zusammenarbeit von Ärzten, Hebammen und Spezialisten ist dabei unerlässlich.
Geburtshilfe hautnah: 1 Tag mit Hebamme Sophie im Kreißsaal
tags: #blut #bei #neugeborenen #madchen