Ein Schockzustand kann verschiedene Ursachen haben und stellt eine ernsthafte Bedrohung für das Leben dar. Er entsteht durch ein Missverhältnis zwischen Sauerstoffangebot und Sauerstoffbedarf, was zu einer Unterversorgung der Organe führt. Ohne schnelle medizinische Behandlung kann ein Schock zu einem fortschreitenden Herz-Kreislauf-Versagen und somit zum Tod führen.
Erkennung eines Schocks: Typische Symptome
Die Anzeichen eines Schocks können vielfältig sein und umfassen oft eine Kombination der folgenden Symptome:
- Blutdruckabfall
- Beschleunigter Herzschlag (Gefühl von Herzrasen)
- Schneller, aber schwacher Puls
- Flache Atmung
- Blasse, kühle, schweißnasse, marmorierte Haut (Ausnahme: Beim hyperdynamen septischen Schock ist die Haut warm und gerötet)
- Frieren und/oder Zittern
- Bläuliche Lippen und/oder Fingernägel
- Bewusstseinsstörungen wie Benommenheit oder Schläfrigkeit
- Bewusstseinsveränderungen wie Unruhe, Nervosität, Angst oder Verwirrtheit
Erste Hilfe bei einem Schock
Bei Verdacht auf einen Schock ist sofortiges Handeln entscheidend. Folgende Maßnahmen sollten ergriffen werden:
Sofortmaßnahmen:
- Notruf wählen: Rufen Sie umgehend den Rettungsdienst unter der Notrufnummer 112.
- Bewusstsein kontrollieren: Sprechen Sie die betroffene Person an und fassen Sie sie vorsichtig an, zum Beispiel durch leichtes Rütteln an der Schulter.
Bei Bewusstlosigkeit:
- Rufen Sie laut um Hilfe, um auf den Notfall aufmerksam zu machen.
- Kontrollieren Sie die Atmung.
- Bei normaler Atmung: Bringen Sie die Person in die stabile Seitenlage und decken Sie sie zu.
- Bei fehlender Atmung: Beginnen Sie sofort mit der Herz-Lungen-Wiederbelebung (30 Mal Herzdruckmassage, 2 Mal Beatmen) und führen Sie diese bis zum Eintreffen des Rettungsdienstes fort.
- Erhebliches Erbrechen und/oder Durchfall (z.B. bei infektiöser Gastroenteritis)
- Ungenügende Flüssigkeitsaufnahme
- Starke Blutungen (in diesem Fall auch als hämorrhagischer Schock bezeichnet)
- Stadium 1: Normaler Blutdruck, blasse und feucht-kühle Haut.
- Stadium 2: Blutdruckabfall (unter 100 mmHg systolisch), Puls über 100 Schläge pro Minute.
- Stadium 3: Weiterer Blutdruckabfall (unter 60 mmHg), flacher und kaum tastbarer Puls, Bewusstseinsstörungen, Harnverhalt und flache, schnelle Atmung.
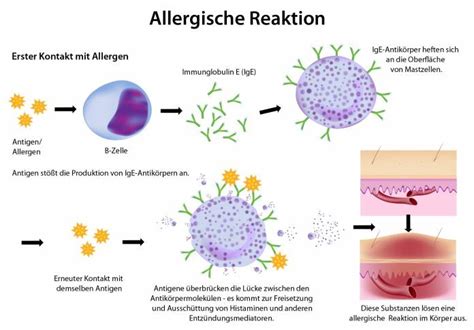
- Anaphylaktischer Schock: Eine extrem übersteigerte allergische Reaktion auf Stoffe wie Insektengift, Nahrungsmittel oder Medikamente. Symptome können innerhalb von Minuten nach Kontakt auftreten und umfassen starken Blutdruckabfall, Luftnot und Orientierungslosigkeit. Die Gabe von Medikamenten aus einem Anaphylaxie-Notfall-Set kann lebensrettend sein.
- Septischer Schock: Dies ist das Kreislaufversagen bei einer Blutvergiftung (Sepsis). Auslöser sind Infektionen, die eine Abwehrreaktion des Körpers hervorrufen. Symptome bei Kindern können hohes Fieber, fleckige Haut, schwere Atmung und starke Weckbarkeit sein.
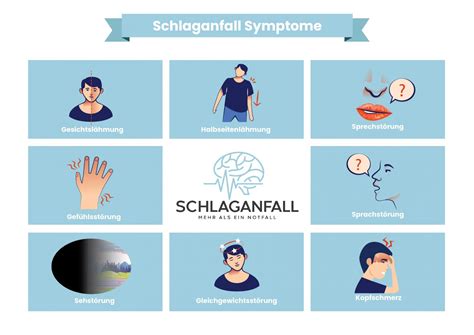
- Neurogener Schock: Verursacht durch eine Störung des kreislaufsteuernden Nervensystems, z.B. nach Schädel-Hirn-Trauma, Hirnblutungen, Schlaganfall oder Rückenmarksverletzungen.
- Lungenembolie
- Spannungspneumothorax (Luft im Raum zwischen Lungen- und Rippenfell)
- Herzbeuteltamponade (Druck auf das Herz durch z.B. Tumor oder Verletzung)
- Notruf tätigen (112).
- Den Betroffenen abschirmen und beruhigen.
- Kreislauf stabilisieren, indem die Person auf den Rücken gelegt und die Beine hochgelagert werden.
- Vorbereitung von Beatmungsmöglichkeiten
- Bereitstellung von Medikamenten und Instrumenten für Atemwegs- und/oder Gefäßzugänge (z.B. Arterien- oder Venenkatheter)
- Verabreichung kreislaufstabilisierender Medikamente (z.B. Noradrenalin)
- Bereitstellung von Blut- und Gerinnungsprodukten zur Wiederherstellung der Blutgerinnung
- Frühgeburt
- Infektionen der Mutter während der Schwangerschaft (z.B. Streptokokken der Gruppe B)
- Platzen der Fruchtblase mehr als 24 Stunden vor der Geburt
- Invasive medizinische Maßnahmen wie Katheter oder künstliche Beatmung
Wichtiger Hinweis: Bei Säuglingen und Kindern sind bei Wiederbelebungsmaßnahmen Besonderheiten zu beachten.

Medizinische Schockformen und Ursachen
In der Medizin werden verschiedene Schockformen unterschieden, die auf unterschiedlichen Ursachen basieren:
1. Hypovolämischer Schock (Volumenmangelschock)
Dieser Schockzustand wird durch einen schweren Flüssigkeits- oder Blutverlust verursacht. Mögliche Auslöser sind:
Der hypovolämische Schock verläuft typischerweise in drei Stadien:
2. Distributiver Schock
Dies ist die häufigste Schockform und resultiert aus einem relativen Volumenmangel, bei dem die Flüssigkeit im Körper zwar vorhanden, aber schlecht verteilt ist. Dies kann geschehen, wenn sich die Gefäße erweitern und der Blutdruck abfällt, oder wenn die Gefäßwände durchlässiger werden und Blutbestandteile in das umliegende Gewebe austreten.
Der distributive Schock wird weiter unterteilt in:
3. Kardiogener Schock
Bei dieser Schockform ist das Herz nicht mehr in der Lage, ausreichend Blut und Sauerstoff durch den Körper zu pumpen. Häufigste Ursachen sind Herzinfarkte, aber auch Herzrhythmusstörungen, Herzmuskelentzündungen oder Herzklappenerkrankungen können zu einer Kontraktionsschwäche des Herzens führen.
4. Obstruktiver Schock
Ein obstruktiver Schock entsteht durch eine Einengung oder einen Verschluss größerer Blutgefäße, der den Blutfluss zum Herzen behindert. Mögliche Ursachen sind:
Diese Schockform kommt relativ selten vor.
Der psychische Schock
Der psychische Schock ist keine medizinische Schockform im physiologischen Sinne, sondern beschreibt eine akute psychische Belastungsreaktion oder eine Ausprägung einer posttraumatischen Belastungsstörung. Auslöser können einschneidende Erlebnisse wie Kriegsereignisse, schwere Unfälle oder Gewalt sein. Ein psychischer Schock kann sich auch körperlich äußern und Symptome wie Verwirrtheit, blasse Haut und schnelle, flache Atmung zeigen.
Erste Hilfe bei psychischem Schock:
Behandlung eines Schocks im Krankenhaus
Wenn ein Schockpatient oder eine Schockpatientin in die Notaufnahme gebracht wird, wird der sogenannte Schockraum (Reanimationsraum) vorbereitet. Ein interdisziplinäres Team koordiniert die diagnostischen und therapeutischen Schritte. Da die genaue Ursache des Schocks oft nicht sofort ersichtlich ist, erfolgt zunächst eine allgemeine Behandlung eines Kreislaufschocks.
Standardmäßige Maßnahmen umfassen:
Je kürzer der Schockzustand andauert, desto geringer ist die Schädigung von Gewebe und Organen. Der Schock stellt einen Versuch des Körpers dar, mit schweren Krankheitsbildern umzugehen, bis hin zum Versagen der körpereigenen Ausgleichsmaßnahmen.
Schock
Sepsis bei Kindern: Ein besonderes Risiko
Die Sepsis, auch Blutvergiftung genannt, ist eine ernste Erkrankung, die jeden treffen kann. Insbesondere Früh- und Neugeborene sind gefährdet, da ihr Immunsystem noch nicht vollständig entwickelt ist. Die Symptome einer Sepsis bei Kindern können unspezifisch sein und umfassen hohes Fieber, fleckige Haut, schwere Atmung und Schwierigkeiten bei der Weckbarkeit. Auch verlangsamte Reaktionen, Schwierigkeiten beim Saugen, Durchfall, Erbrechen oder Krampfanfälle können Anzeichen sein.
Risikofaktoren für eine Sepsis bei Kindern:
Um einer Sepsis vorzubeugen, sind regelmäßiges und gründliches Händewaschen, Impfungen gemäß den Empfehlungen und die ordnungsgemäße Desinfektion von Wunden wichtig.
