Eine euthyreote Stoffwechsellage ist für einen ungestörten Verlauf der Schwangerschaft von zentraler Bedeutung, insbesondere für die neurologische Entwicklung des Feten und des Kindes nach der Geburt. Eine maternale Hypothyreose kann bei der Schwangeren zu einer vermehrten Abortneigung, einem erhöhten Risiko für eine Präeklampsie, vermehrten postpartalen Blutungen und weiteren Störungen führen. Beim Kind kann sie eine mentale und/oder motorische Retardierung, niedriges Geburtsgewicht und eine erhöhte perinatale Sterblichkeit zur Folge haben.
Während der Schwangerschaft steigt der Bedarf an Schilddrüsenhormonen und entsprechend an Jod um etwa 50 % an. Eine gesunde Schilddrüse kann diesen Mehrbedarf decken, sofern eine ausreichende Jodversorgung gewährleistet ist. Frauen mit einer zuvor kompensierten Unterfunktion oder mit einem latenten Jodmangel entwickeln im Verlauf der Schwangerschaft jedoch häufig eine Hypothyreose. Die durchschnittliche Jodaufnahme beträgt bei Erwachsenen in Deutschland ca. 150 µg/Tag und liegt somit an der unteren Grenze der WHO-Empfehlungen (>150 µg/Tag für nicht-Schwangere).
Da schwangere Frauen einen täglichen Jodbedarf von etwa 250 µg/Tag haben, wird in der Schwangerschaft die zusätzliche Einnahme von 150 µg Jod pro Tag empfohlen.
Die Rolle von hCG und seine Auswirkung auf die Schilddrüse
Während der Schwangerschaft wird vom Hormon hCG (humanes Choriongonadotropin) von der Plazenta (Mutterkuchen) gebildet. Dieses Hormon stimuliert den Gelbkörper zur weiteren Progesteronbildung, um die Schwangerschaft aufrechtzuerhalten.
Beta-hCG ist ein Teil (Beta-Kette) des humanen Choriongonadotropins (HCG). In der Labormedizin kann entweder das gesamte HCG-Molekül oder nur die Beta-Kette nachgewiesen werden.
Der rasche Anstieg des hCG-Werts nach der Empfängnis ist ein sicherer Marker für eine frühe Bestätigung der Schwangerschaft. Physiologisch erhält Beta-hCG den Gelbkörper, der wiederum die Synthese von Progesteron und Östrogen ermöglicht.
Aufgrund der Tatsache, dass die Alpha-Kette von HCG identisch ist mit der Alpha-Kette von LH, FSH und TSH, erklärt sich, dass HCG eine thyreotrope Wirkung hat. Das bedeutet, es beeinflusst den Regelkreis Hirnanhangsdrüse/Schilddrüse. Im ersten Trimenon (erste Drittel) der Schwangerschaft wird der endogene TSH-Spiegel etwas supprimiert (unterdrückt).
Besonders ausgeprägt ist dieser Effekt zwischen der 7. und 12. Schwangerschaftswoche (SSW), wenn die höchsten hCG-Werte vorliegen, und bei Zwillingsschwangerschaften, die generell höhere hCG-Werte aufweisen.
Stark erhöhte Beta-HCG-Werte, wie sie bei der Blasenmole bzw. beim Chorionkarzinom gefunden werden, können durch die starke thyreotrope Wirkung eine hyperthyreote Stoffwechsellage entstehen lassen. Es gibt auch eine Beta-HCG-assoziierte Hyperthyreose, typischerweise in der zweiten Hälfte des ersten Trimenons.
Diagnostik und Interpretation von hCG-Werten
Die Bestimmung von HCG in Blut oder Harn erfolgt im Rahmen von Schwangerschaftstests, zur Überwachung von Spontanaborten, sowie zur Diagnose und Überwachung von ektopischen Schwangerschaften.
Urin-Schwangerschaftstests haben eine Nachweisgrenze von 20 bis 100 mU/ml, abhängig vom Hersteller. Im Serum können laborchemisch hCG-Werte ab 1-2 mIU/ml detektiert werden.
Bei Mehrlingsschwangerschaften sind die hCG-Werte zwischen 30 % und 50 % höher als bei Schwangerschaften mit einem einzelnen Fötus.
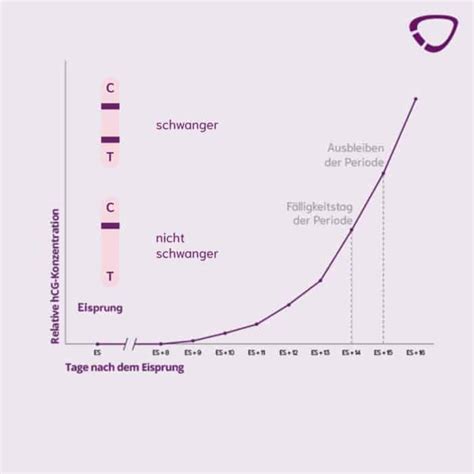
Im Hinblick auf den Serumspiegel von hCG steigt dieser von der Empfängnis bis ca. Woche 12-14 und verringert sich danach schrittweise. Ein wichtiges diagnostisches Kriterium ist die hCG-Verdopplung alle 48 Stunden (sog. hCG-Verdopplungszeit).
Schwangerschaftstests für zu Hause erkennen das hCG im Urin, um festzustellen, ob eine Schwangerschaft vorliegt. Sie können jedoch nicht die tatsächliche Höhe des vorhandenen Wertes anzeigen, da sie ein qualitatives Ergebnis liefern (Ja oder Nein).
Es ist wichtig zu wissen, dass der tatsächliche hCG-Wert nicht so wichtig ist wie das Muster der sich alle 48-72 Stunden verdoppelnden hCG-Werte. Wenn Sie mehrere Fehlgeburten hatten oder eine Hochrisikoschwangerschaft durchmachen, wird Ihr Arzt vielleicht einen seriellen Beta-hCG-Test empfehlen.
Problematiken bei der Interpretation von hCG-Werten können sein:
- Falsche Berechnung des Schwangerschaftseintritts
- Abortivei (fehlende oder unzureichende Entwicklung des Embryos)
- Ektopische Schwangerschaft (Einnistung außerhalb der Gebärmutter)
- Molenschwangerschaft (Wachstum defekter Plazentazellen)
- Hook-Effekt bei einigen Testverfahren, der zu falsch negativen Ergebnissen führen kann
- Falsch positive Ergebnisse bei systemischem Lupus erythematodes (SLE) durch heterophile Antikörper
Ab einem Beta-hCG-Wert von 390 mIU/ml kann ein Gestationssack, ab 1.094 mIU/ml ein Dottersack und ab 1.394 mIU/ml eine Embryonalanlage sonografisch zur Darstellung gebracht werden.
Schilddrüsenfunktionsstörungen in der Schwangerschaft
Hypothyreose
Die Prävalenz der latenten Hypothyreose (TSH erhöht, fT4 normal) beträgt in der Schwangerschaft ca. 3 %, die der manifesten Hypothyreose (TSH erhöht, fT4 erniedrigt) ca. 0,4 %.
Häufigste Ursache einer (latenten) Hypothyreose ist die Hashimoto-Thyreoiditis, gekennzeichnet durch erhöht nachweisbare Antikörper gegen thyreoidale Peroxidase (TPO-AK) und/oder gegen Thyreoglobulin (TAK).
Nach neueren Daten kommt auch die latente Form der Hypothyreose als Ursache für Schwangerschaftskomplikationen bei Mutter und Kind in Betracht. Eine latente Hypothyreose sollte daher bei Schwangeren zumindest dann mit L-Thyroxin behandelt werden, wenn TPO und/oder TAK positiv nachweisbar sind.
In jedem Fall behandlungsbedürftig ist die manifeste Hypothyreose sowie Fälle der latenten Hypothyreose, bei denen der TSH-Wert über 10 mU/l liegt. Die initiale Dosis beträgt 50 μg L-Thyroxin pro Tag.
Vier Wochen nach Therapiebeginn und nach jeder Dosisänderung von L-Thyroxin sollten TSH und fT4 kontrolliert werden. Ziel ist ein TSH-Spiegel von 0,5 - 2,5 mU/l. FT4 sollte im trimester-spezifischen Normbereich liegen.
Wird eine Frau bereits präkonzeptionell wegen einer Hypothyreose behandelt, besteht bei den meisten Frauen bereits ab der 4. Woche ein Mehrbedarf an L-Thyroxin von 20 - 50 %. Entsprechend sollte mit Kenntnis der Schwangerschaft eine Dosisanpassung der Thyroxin-Therapie um 25 - 30 % erfolgen.
Der TSH-Wert sollte bei diesen Patientinnen in der ersten Schwangerschaftshälfte alle vier Wochen kontrolliert werden, danach noch einmalig in der 26. - 32. SSW.
Direkt nach der Entbindung sollte die Thyroxin-Dosis auf die präkonzeptionelle Dosis reduziert werden.
Hyperthyreose
Die häufigste Ursache einer hyperthyreoten Stoffwechsellage in der Schwangerschaft ist die sogenannte „Gestationshyperthyreose“. Diese ist definiert als vorübergehende Hyperthyreose, beschränkt auf die erste Hälfte der Schwangerschaft bei Abwesenheit von Antikörpern gegen Schilddrüsengewebe. Sie kommt bei 1 bis 3 % aller Schwangerschaften vor und ist häufig mit einer Hyperemesis gravidarum vergesellschaftet.
Ursache der Gestationshyperthyreose ist die Stimulation des TSH-Rezeptors durch das in dieser Phase der Schwangerschaft hohe ß-hCG.
Für die Diagnose „Gestationshyperthyreose“ sollte neben einem supprimierten TSH-Wert auch ein erhöhtes fT4 nachweisbar sein. Ein isoliert supprimiertes TSH ist, insbesondere bei sehr hohen ß-hCG-Werten, in der ersten Schwangerschaftshälfte meist ohne klinische Relevanz.
Hauptursache einer manifesten Hyperthyreose in der Schwangerschaft ist der M. Basedow. Seltenere Ursachen sind autonome Schilddrüsenadenome oder eine Hyperthyreosis factitia.
Die verursachenden TSH-Rezeptor-Antikörper (TRAK) sind plazentagängig, daher kann eine Basedow-Hyperthyreose der Mutter auch beim Feten zu einer Hyperthyreose führen.
Die Unterscheidung zwischen einem M. Basedow und der Gestationshyperthyreose erfolgt einerseits klinisch-anamnestisch (das Fehlen einer Struma und eines Exophthalmus weist auf das Vorliegen einer Gestationshyperthyreose hin), andererseits durch Bestimmung der TSH-Rezeptor-Autoantikörper (TRAK), welche bei einem M. Basedow in 98 % der Fälle erhöht nachweisbar sind.
Die Therapie der Gestationshyperthyreose erfolgt zumeist symptomatisch. Thyreostatika sind allenfalls bei schweren Verlaufsformen kurzfristig indiziert.
Die symptomatische Basedow-Hyperthyreose macht zumeist eine Therapie mit Thyreostatika erforderlich. Die thyreostatische Therapie sollte dabei so niedrig wie möglich dosiert werden, da Thyreostatika plazentagängig sind und somit eine fetale Hypothyreose auslösen können. Ziel ist ein mütterlicher fT4-Wert im oberen Normbereich oder leicht oberhalb der Norm.
Nach aktuellen Empfehlungen wird Propylthiouracil (PTU) als Thyreostatikum im 1. Trimester empfohlen, im zweiten und dritten Trimester Thiamazol.
Zur symptomatischen Therapie kann vorübergehend ergänzend Propranolol gegeben werden, bis hochnormale fT4-Werte erreicht sind. Auf eine längerfristige Gabe von ß-Blockern sollte in der Schwangerschaft wegen der Gefahr einer intrauterinen Wachstumsverzögerung und fetaler Bradykardie verzichtet werden.
Die Kombination von Thyreostatika und L-Thyroxin ist in der Schwangerschaft kontraindiziert.
Postpartum-Thyreoiditis
Eine Postpartum-Thyreoiditis (PPT) ist definiert als eine Schilddrüsenfunktionsstörung, welche im ersten Jahr nach Geburt eines Kindes bei zuvor euthyreoten Frauen auftritt.
Sie verläuft oft klinisch asymptomatisch, teilweise imponiert sie klinisch als postpartale Depression. Bei 20 - 30 % der Patientinnen kommt es zu einer passageren Hyperthyreose, bei 40 - 50 % zu einer vorübergehenden Hypothyreose und bei 25 - 35 % zu einem biphasischen Verlauf mit zunächst hyperthyreoter Phase, gefolgt von einer hypothyreoten Episode.
Risikofaktoren für eine Postpartum-Thyreoiditis sind positive TPO-Antikörper, sonstige Autoimmunerkrankungen und eine Postpartum-Thyreoiditis in der Vorgeschichte.
Klinisch hyperthyreote Patientinnen können symptomatisch mit Betablockern therapiert werden. Thyreostatika sind nicht indiziert. Bei hypothyreoten Patientinnen besteht die Indikation zur Thyroxingabe bei einem TSH-Wert > 10 mU/l, bei ausgeprägter Klinik oder erneutem Kinderwunsch bei einem TSH-Wert > 4 mU/l.
Eine stattgehabte Postpartum-Thyreoiditis begünstigt die spätere Entwicklung einer Hypothyreose. Das Risiko liegt nach aktueller Studienlage bei 30 - 50 %.
Die überraschenden Auswirkungen einer Schwangerschaft
Tumormarker und hCG
Unter dem Begriff Tumormarker werden im Blut sowie in anderen Körperflüssigkeiten zirkulierende Makromoleküle subsumiert. In der Diagnostik erlaubt die Bestimmung der Tumormarker Rückschlüsse auf das Vorliegen, den Verlauf sowie die Prognose einer Krebserkrankung.
HCG wird auch von einigen Tumoren der Plazenta und der Keimdrüsen (Testes/Hoden; Ovar/Eierstock) - wie Chorionkarzinom, Seminom, Nichtseminom und dem Ovarialkarzinom produziert.
Wenn eine Schwangerschaft ausgeschlossen ist, kann der HCG-Wert auch ein Marker für einen hormonbedingten Tumor sein oder Auskunft über den Verlauf einer Tumor-Erkrankung geben. Der HCG-Wert wird im Rahmen einer Tumorbehandlung wöchentlich kontrolliert.
Am häufigsten gehen bestimmte Formen von Hodenkrebs, Gebärmutterkrebs, Bauchspeicheldrüsenkrebs und Brustkrebs mit erhöhten Werten einher.
Referenzwerte und ärztliche Interpretation
Referenzwerte dienen als Orientierungshilfe bei der Interpretation der Ergebnisse eines Laborbefundes. Unabhängig davon, ob Ihr Testergebnis innerhalb des Referenzbereichs des Labors liegt oder nicht, muss das Ergebnis in Zusammenhang mit Ihren persönlichen Merkmalen (Alter, Geschlecht, ethnische Herkunft usw.), Krankengeschichte, Medikation und Ergebnissen anderer Untersuchungen betrachtet werden.
Sie können einen Wert außerhalb eines Referenzbereichs haben und dennoch völlig gesund sein, und umgekehrt können Sie trotz unauffälliger Werte mit einer unentdeckten Erkrankung leben. Daher sollten diagnostische Untersuchungen (inkl. Laborwerte) immer von einer Ärztin bzw. einem Arzt angefordert und interpretiert werden.
tags: #alpha #hcg #wert #schwangerschaft