Ein Schwangerschaftsdiabetes, auch Gestationsdiabetes genannt, ist eine der häufigsten Begleiterkrankungen während der Schwangerschaft. Etwa vier Prozent aller schwangeren Frauen sind davon betroffen. Obwohl sich die Blutzuckerwerte nach der Geburt in den meisten Fällen wieder normalisieren, ist eine Früherkennung entscheidend, da unbehandelt ein Schwangerschaftsdiabetes erhebliche Risiken für Mutter und Kind birgt.
Symptome und Risikofaktoren
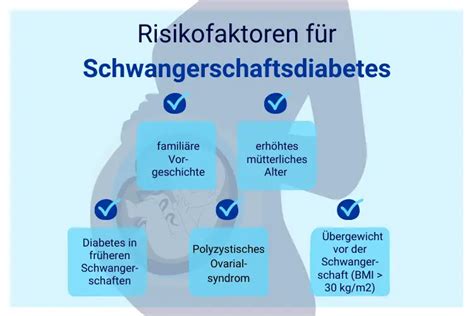
Die Symptome eines Schwangerschaftsdiabetes sind oft unspezifisch und nicht alle typischen Anzeichen einer Zuckererkrankung treten auf. Häufig bemerken betroffene Frauen Müdigkeit, Schwindel, Zittern oder Schweißausbrüche. Zu den wesentlichen Risikofaktoren zählen Übergewicht, wiederholte Fehlgeburten, eine familiäre Vorbelastung mit Diabetes oder ein Geburtsgewicht von über viertausend Gramm bei der eigenen Geburt der Schwangeren. Weitere Risikofaktoren während der Schwangerschaft sind ein Alter über dreißig Jahre, der Nachweis von Glukose im Urin oder eine erhöhte Fruchtwassermenge.
Als Auslöser für Schwangerschaftsdiabetes gelten Hormone, die vor allem in der zweiten Schwangerschaftshälfte produziert werden. Diese führen zu einer erhöhten Glukosebereitstellung in den Körperzellen. Bei einigen Frauen reicht die körpereigene Insulinproduktion nicht aus, um die Glukose in die Zellen zu transportieren. Bei anderen reagieren die Körperzellen nicht mehr ausreichend auf das Insulin, was zu einem relativen Insulinmangel und einem Anstieg des Blutzuckerspiegels führt. Viele Betroffene leiden unter stärkeren Blutzuckerschwankungen.
Risiken für Mutter und Kind
Frauen mit Schwangerschaftsdiabetes haben ein erhöhtes Risiko für Nierenbeckenentzündungen, Harnwegsinfekte und Bluthochdruck. Für das ungeborene Kind bestehen Gefahren wie eine starke Zunahme der Fruchtwassermenge und ein übermäßiges Größenwachstum (Makrosomie), was wiederum mit Fehlbildungen und Entwicklungsstörungen, insbesondere der Lunge, einhergehen kann. Auch während der Geburt können durch die Makrosomie Komplikationen wie Platzmangel auftreten.
Diagnostik und Testverfahren
Zur Früherkennung von Schwangerschaftsdiabetes wird zwischen der 24. und 28. Schwangerschaftswoche ein Suchtest durchgeführt. Bei Schwangeren mit erhöhtem Risiko sollte dieser Test bereits im ersten Schwangerschaftsdrittel erfolgen. Dabei trinkt die Schwangere einen Glukose-Trunk (50 Gramm Glukose) und eine Stunde später wird der Blutzucker gemessen. Liegt der Blutzuckerwert über 140 mg/dl, besteht ein Verdacht und weitere Untersuchungen sind notwendig. Es wird empfohlen, den Test auch bei negativem Ergebnis in den letzten Schwangerschaftswochen zu wiederholen.
Bei bestehendem Verdacht wird ein vollständiger Glukosetoleranztest durchgeführt. Hierbei wird nüchtern ein Trunk mit 75 Gramm Glukose getrunken. Mehrere ärztliche Blutzuckermessungen aus der Fingerbeere im nüchternen Zustand sowie ein und zwei Stunden nach dem Trinken des Glukose-Drinks dienen zur Bestätigung oder Entkräftung des Verdachts.
Gestationsdiabetes I Diabetes in der Schwangerschaft
Therapie und Selbsthilfe
Ein Schwangerschaftsdiabetes muss konsequent behandelt werden. In den meisten Fällen ist eine Ernährungsumstellung, idealerweise unter Anleitung einer Diabetesberatung, ausreichend. Eine fettarme Ernährung mit ballaststoffreichen Kohlenhydraten wie Vollkornnudeln, Vollkornreis oder Kartoffeln wird empfohlen. Mehrere kleine Mahlzeiten über den Tag verteilt sind ebenfalls vorteilhaft. Engmaschige Blutzuckerkontrollen und, wenn möglich, regelmäßige Bewegung sind für betroffene Schwangere wichtig.
Sollte die Ernährungsumstellung nicht den gewünschten Erfolg bringen, ist eine Insulintherapie mit Spritzen notwendig. Die Entscheidung für oder gegen Insulin wird individuell nach den Messergebnissen und dem Verlauf getroffen.
Erfahrungsberichte und Diskussionen
Viele Frauen teilen ihre Erfahrungen mit der Diagnose Schwangerschaftsdiabetes online. Oft wird die Diagnose als verunsichernd empfunden, insbesondere wenn die Grenzwerte für die Diagnose als streng empfunden werden. Einige berichten von täglichen Blutzuckermessungen und der Notwendigkeit einer Ernährungsumstellung. Die Angst vor möglichen Folgen für das Kind, wie übermäßiges Wachstum, ist ein häufiges Thema. Es gibt jedoch auch viele positive Berichte, in denen die Diagnose gut mit Ernährung und Bewegung in den Griff bekommen wurde, ohne dass Insulin notwendig war.
Ein wiederkehrendes Thema in Diskussionen ist die scheinbare Diskrepanz zwischen den Grenzwerten für Schwangere und denen für Nicht-Schwangere. Während bei Diabetikern ein Nüchternwert bis 120 mg/dl als akzeptabel gelten kann, wird in der Schwangerschaft bereits ein Wert ab 92 mg/dl als kritisch angesehen. Dies liegt daran, dass die hormonellen Veränderungen in der Schwangerschaft die Insulinempfindlichkeit beeinflussen und das Risiko für das Kind erhöhen können.
Einige Nutzerinnen berichten, dass ihre Ärzte die Werte zwar beobachten, aber gleichzeitig versuchen, den Druck von den Schwangeren zu nehmen. Der Langzeitzuckerwert (HbA1c) wird in der Schwangerschaft als weniger aussagekräftig angesehen, da er die hormonell bedingten Schwankungen, die meist erst im zweiten Trimester beginnen, nicht vollständig widerspiegelt.
Kritik an Screening-Methoden
Das Screening auf Schwangerschaftsdiabetes, das seit 2012 verpflichtend ist, steht auch in der Kritik. Kritiker bemängeln, dass die Nutzen und Risiken für Mutter und Kind bisher nur unzureichend untersucht wurden und die angenommenen Grenzwerte möglicherweise zu streng sind. Die Diskussionen in Online-Foren zeigen, dass viele Frauen sich durch die Diagnose verunsichert fühlen und sich eine weniger panikmachende Aufklärung wünschen.
Gestationsdiabetes I Diabetes in der Schwangerschaft
tags: #zdf #frontal #21 #schwangerschaftsdiabetes