Jede Schwangerschaft und jede Geburt stellt eine erhebliche Belastung für den Beckenboden dar. Während vaginale Geburten bekanntermaßen das Risiko für Beckenbodendysfunktionen erhöhen, bietet ein Kaiserschnitt einen gewissen Schutz vor Senkungszuständen von Gebärmutter und Scheide. Der Schutz vor Harninkontinenz ist weniger ausgeprägt, und das weibliche Geschlecht allein gilt als Risikofaktor.
Die häufige postpartale Belastungsharninkontinenz ist in der Regel gut konservativ und operativ behandelbar. Bei Senkungszuständen sind die Behandlungsmöglichkeiten begrenzter, da es sich hierbei oft um ein Bindegewebs- und nicht primär um ein Muskelproblem handelt. Pessare, wie Ringe oder Würfel, stellen hier eine konservative Therapieoption dar.
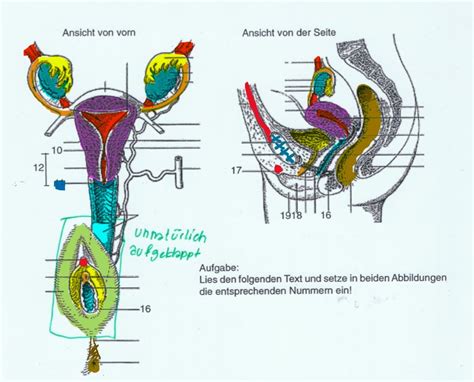
Studien und Erkenntnisse zu Kaiserschnitt und Beckenbodengesundheit
Eine Studie aus einem großen urogynäkologischen Zentrum in Großbritannien, durchgeführt von renommierten Experten, untersuchte die Langzeitfolgen von Geburten nach vorangegangenem Kaiserschnitt. Ausgewertet wurde ein Register mit über 47.000 Geburten von 1983 bis 1996. Das Design der Studie war einfach: Alle Frauen mit Lebendgeburten nach einer vorangegangenen Sectio wurden über einen Zeitraum von 20 Jahren nachverfolgt.
Die Stärken dieser Erhebung liegen im langjährigen Follow-Up von 20 Jahren. Dies ist besonders wertvoll, da Beckenbodenprobleme oft erst Jahre nach der Geburt auftreten, insbesondere wenn zusätzliche Risikofaktoren wie die Wechseljahre und das Alter hinzukommen. Auch die Größe der Kohorte ist eine bedeutende Stärke der Studie.
Die Ergebnisse der Studie zeigen, dass jegliche vaginale Geburt, auch nach einem vorangegangenen Kaiserschnitt, das Risiko einer Beckenodendysfunktion erhöht. Die beobachtete Operationsrate von 2,4 Prozent wird als sehr gering eingestuft. Diese Erkenntnisse sollten bei der Besprechung des Geburtsmodus berücksichtigt werden.
Aufklärung und informierte Entscheidungsfindung
Es wird betont, dass vor jeder Geburt eine umfassende Aufklärung über mögliche Beckenboden-Folgeschäden erfolgen sollte. Dies ermöglicht es der Frau, eine informierte Entscheidung über den Geburtsmodus zu treffen, beispielsweise mithilfe von Rechnern wie dem UR-Choice-Rechner. Frauen wünschen sich Informationen, und die meisten würden sich bei vollständiger Aufklärung wahrscheinlich gegen einen Kaiserschnitt entscheiden, wenn keine spezifischen Risikofaktoren vorliegen.
Risikofaktoren für Beckenbodenschäden
Zu den bekannten Risikofaktoren für Beckenbodenschäden zählen:
- Eine kleine, übergewichtige Frau
- Ein geschätztes Kindsgewicht über 4.000 Gramm
- Eine positive Familienanamnese für Beckenbodenprobleme
Es ist wichtig zu verstehen, dass Beckenbodenschäden bei jeder Frau auftreten können. Wiederholte Kaiserschnitte, insbesondere mehr als zwei, können potenziell schwerwiegende Komplikationen für Mutter und Kind mit sich bringen.
Psychische Auswirkungen und Aufklärung
Während ein psychisches Trauma nach einem Kaiserschnitt auftreten kann, ist es selten. Häufiger sind Frauen in der Sprechstunde, die nicht ausreichend aufgeklärt wurden und sich frustriert und traumatisiert fühlen, weil sie nicht in die Entscheidungsprozesse einbezogen wurden und keine Informationen über mögliche Folgen erhielten.
In Deutschland spielt das Risiko von Beckenbodenkomplikationen bei der Entscheidung für die Entbindungsmethode möglicherweise noch keine große Rolle, wohingegen in anderen Ländern, wie Australien, bereits eine Pflicht zur Aufklärung über Beckenbodenprobleme besteht.
Faktoren bei der Entscheidung für den Geburtsmodus
Bei der Abwägung des Geburtsmodus sollten verschiedene Faktoren berücksichtigt werden, darunter der Grund für einen früheren Kaiserschnitt, wie zum Beispiel ein zu großes Kind, ein Missverhältnis zwischen kindlichem Kopf und mütterlichem Becken, oder eine ungünstige kindliche Position bei der Geburt. Das größte Risiko bei einer vaginalen Geburt besteht in einer Uterusruptur während der Wehen.
Die gesundheitlichen Auswirkungen eines Kaiserschnitts auf das Kind sind in der Regel vorübergehend. Das Kind kann Anpassungsschwierigkeiten haben, und die Entwicklung des Mikrobioms kann etwas länger dauern.
Normal Vaginal Geburt
Chirurgische Behandlung von Beckenbodenproblemen
Die operative Methode "Preanal repair" ist eine individuelle Anpassung verschiedener chirurgischer Schritte, die in Abhängigkeit von den präoperativen Befunden durchgeführt wird. Sie ist nicht zu verwechseln mit der von Parks beschriebenen Methode, die jedoch als Anregung diente.
Symptome und operative Ansätze
Häufig liegen nach einer Entbindung eine Kombination aus Schließmuskelverletzung, Beckenbodensenkung und einer Rektozele (taschenförmige Ausbuchtung der Mastdarmwand in die Scheide) vor. Je nach Ausmaß der Schließmuskelverletzungen können die Beschwerden von Inkontinenz für Winde oder Flüssigkeiten bis hin zu vollständiger Stuhlinkontinenz reichen. Bei geringen Verletzungen werden Druckgefühl im Beckenboden-/Vaginalbereich oder das Gefühl einer unvollständigen Darmentleerung beschrieben.
Die Technik des "Preanal repair"
Bei der Operation wird ein kleiner Schnitt am Hinterrand der Vagina im Dammbereich gemacht, um den Darmschließmuskel von der Scheidenhinterwand zu lösen. Der Mastdarm wird dann von der Scheide abgelöst, wodurch die Rektozele ebenfalls gelöst wird.
Im Gegensatz zu anderen Methoden, bei denen der ausgedünnte Darmwandsack einfach weggeschnitten wird, was das Reservoirvolumen des Mastdarms verringern kann, wird bei der hier beschriebenen Technik die Rektozele gefaltet. Durch das Zusammenziehen der Falten mit Fäden wird das Auswölben in die Scheide verhindert, ohne die Speicherfähigkeit des Mastdarms wesentlich zu beeinträchtigen.
Die Operation beinhaltet das Zusammenziehen der Puborectalisschenkel zwischen Darm und Vagina, was den Beckenboden anhebt und die Beckenbodennerven entlastet. Anschließend erfolgt die Schließmuskelrekonstruktion, bei der die Narbe belassen und die gesunden Muskelränder so übereinandergelegt werden, dass die Narbe dazwischen liegt.
Zum Abschluss wird der vernähte Schließmuskel wieder an die Scheidenhinterwand angenäht (Dammplastik oder Dammaufbau), um dem Damm seine normale Form zurückzugeben und Infektionen zu verhindern.
Rekonstruktion bei Schließmuskelschäden
Bei einem Schaden am inneren und äußeren Schließmuskel wird der Schließmuskel doppelt genäht. Ist nur der innere Schließmuskel geschädigt, wird zunächst ein Muskeltraining des äußeren Schließmuskels versucht. Wenn dies nicht erfolgreich ist, können eine Sakralnervenmodulation oder die Implantation eines künstlichen Schließmuskels erwogen werden.
Eine alleinige Rekonstruktion des inneren Schließmuskels ist derzeit nicht möglich. Verfahren zur Rekonstruktion des M. puborectalis und M. levator ani sowie die Behebung von Nervenschäden durch Überdehnung bei Senkung sind möglich und können zu einer deutlichen Beschwerdefreiheit führen.
Folgen von Geburtsverletzungen und deren Behandlung
Zusätzliche Schäden wie Schließmuskelverletzungen oder eine Rektozele können die durch eine Avulsion (Abriss) ausgelösten Beschwerden deutlich verschlimmern. Die Behebung dieser Verletzungen kann zu einer Verbesserung der Symptome führen, ist jedoch nicht garantiert.
Die Versorgung von Defekten des Bulbospongiosusmuskels ist ebenfalls möglich, abhängig von dem, was vom Operationsbereich aus erreicht werden kann.
Diagnostik und Bildgebung
Die Position bei der Durchführung einer MR-Defäkographie (liegend oder aufrecht) spielt oft keine entscheidende Rolle, wichtiger ist die Qualität der Durchführung. Lageabhängige Veränderungen, die erst im Stehen nachweisbar sind, können jedoch in seltenen Fällen relevant sein.
Bei wiederkehrenden Beschwerden sollte genau überprüft werden, wie es dazu gekommen ist. Die "Preanal repair"-Operation wird nach aktuellem Wissensstand (2021) nur in wenigen Kliniken durchgeführt.
Senkungszustände und Nervenschäden
Eine Senkung des Beckenbodens kann einen Nervenschaden durch Überdehnung ausgelöst haben. In solchen Fällen besteht eine hohe Wahrscheinlichkeit, dass sich der Schaden nach Anhebung des Beckenbodens verbessert. Auch wenn der Schaden direkt bei der Entbindung entstand, ist bei nachgewiesener Senkung eine Anhebung des Beckenbodens sinnvoll, um das Fortschreiten des Nervenschadens zu verhindern.
Die Verschlechterung der Symptome nach einer "Preanal repair"-Operation ist unwahrscheinlich, es sei denn, es treten schwere Komplikationen wie Infektionen auf.
Bindegewebe und Compliance bei Senkungszuständen
Bei einem generellen Bindegewebsproblem besteht das Risiko, dass sich im Laufe der Zeit eingesetzte Netze oder Bänder weicher werden und die Senkung wieder zunimmt. Die Compliance der Patientin, d.h. die konsequente Durchführung von Beckenbodentraining, ist entscheidend für den langfristigen Erfolg. Frauen, die das Training nach der Operation nicht konsequent fortführen, entwickeln häufig ein Senkungsrezidiv.
Druckgefühl oder Missempfindungen, die durch eine Rektozele oder Senkung ausgelöst werden, können auch ohne Inkontinenz eine operative Behandlung rechtfertigen.
Komplikationen und Nachsorge nach vaginaler Geburt und Kaiserschnitt
Vaginale Geburten und Kaiserschnitte sind mit spezifischen kurz- und langzeitigen Risiken verbunden, insbesondere für den Beckenboden, die Narbenheilung und spätere Schwangerschaften.
Vaginale Geburten und ihre Folgen
Vaginale Geburten, ob spontan oder operativ (Zange/Vakuum), belasten den Beckenboden. Operative Entbindungen erhöhen das Risiko für höhergradige Dammrisse, oft verbunden mit Schmerzen, Dyspareunie (Schmerzen beim Geschlechtsverkehr) und Wundheilungsstörungen.
Wundheilungsstörungen und Inkontinenz
Wunddehiszenzen (Wundheilungsstörungen) treten meist innerhalb der ersten zwei Wochen postpartal auf. Risikofaktoren hierfür sind Infektionen, Hämatome, inadäquates Nahtmaterial, operative Entbindungen, Episiotomien, höhergradige Dammrisse, Adipositas und verlängerte Austreibungsphasen.
Etwa 30 % der Frauen nach vaginaler Geburt und 15 % nach Kaiserschnitt sind im Wochenbett von Harninkontinenz betroffen. Meist bessert sich dies im ersten Jahr, aber rund 20 % entwickeln persistierende Symptome wie Belastungsinkontinenz und Drangsymptomatik.
Stuhlinkontinenz tritt vor allem nach Dammrissen Grad III-IV auf und kann sowohl initial als auch langfristig bestehen. Die Therapie beinhaltet Stuhlregulation, Hautschutz und Beckenbodentraining. Bei schweren Fällen kommen Sphinkterrekonstruktion oder sakrale Neuromodulation infrage.
Senkungszustände (Descensus / Pelvic Organ Prolapse)
Rund ein Drittel der Frauen zeigt sechs bis zwölf Monate nach der ersten Geburt eine Senkung des Beckenorgans (POP-Q-Stufe ≥ II). Das Risiko ist nach vaginaler Geburt mit Sphinkterriss höher als nach primärer Sectio. Risikofaktoren sind operative Entbindungen, hohes Geburtsgewicht und perineale Traumata.
Die Behandlung von leichten Formen erfolgt oft konservativ mit Beckenbodentraining und Pessaren. Symptomatische Befunde erfordern eine individuelle Therapie.
Dyspareunie und sexuelle Dysfunktion
Etwa 35 % der Frauen berichten nach der Geburt über Dyspareunie. Einschränkungen der Sexualfunktion, wie Schmerzen beim Geschlechtsverkehr, Libidoverlust oder Orgasmusstörungen, sind ebenfalls häufig. Die Therapie umfasst lokale Maßnahmen, Beckenbodentherapie, Biofeedback und gegebenenfalls Sexualberatung.
Probleme nach Kaiserschnitt
Auch nach einem Kaiserschnitt können verschiedene Probleme auftreten:
Wundprobleme und chronischer Narbenschmerz
Etwa 15 % der Frauen berichten drei Monate nach einem Kaiserschnitt über Narbenschmerzen, die auch nach einem Jahr noch bestehen können. Typisch sind ziehende, brennende Schmerzen und Druckempfindlichkeit. Neben neuropathischen Schmerzen können auch lokale Komplikationen wie Hämatome oder Wundinfektionen zur Symptomatik beitragen.
Wundinfektionen werden antibiotisch behandelt, tiefere Infekte erfordern gegebenenfalls eine chirurgische Entlastung. Die Schmerztherapie erfolgt stufenweise, und Physiotherapie sowie Narbenmobilisation sind hilfreich.
Adhäsionen (Verwachsungen)
Verwachsungen treten bei mehr als der Hälfte der Frauen nach einem Kaiserschnitt auf und können chronische Unterbauchschmerzen verursachen. Bildgebende Verfahren sind bei unklarer Symptomatik sinnvoll.
Isthmozele (Uterusnische)
Eine Isthmozele ist ein Defekt in der Kaiserschnittnarbe im unteren Uterinsegment. Symptome wie Zwischenblutungen, Schmerzen oder eingeschränkte Fruchtbarkeit können auftreten. Die Diagnostik erfolgt meist mittels Ultraschall.
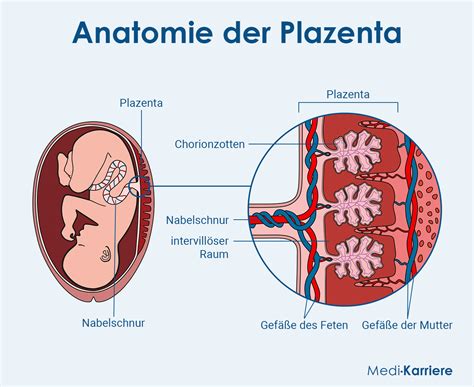
Plazenta Accreta Spectrum (PAS)
Mit jeder zusätzlichen Sectio steigt das Risiko für Plazentationsstörungen wie Placenta Accreta Spectrum (PAS). PAS kann lebensbedrohliche Blutungen verursachen und erfordert eine spezialisierte Betreuung.
Nachsorge und Warnzeichen
Eine strukturierte Nachsorge sechs bis acht Wochen postpartal ist essenziell. Dabei sollten Blutung, Schmerzen, Miktion, Defäkation, Sexualität, psychische Gesundheit und Belastbarkeit systematisch erfasst werden. Warnzeichen wie Fieber, starke Blutungen oder Infektionsverdacht erfordern sofortige ärztliche Abklärung.
tags: #wer #hatte #nach #kaiserschnitt #beckenbodenprobleme