Was ist Lichen Sclerosus?
Lichen sclerosus ist eine chronische, unheilbare Autoimmunerkrankung der Haut, die lebenslange Kontrolle und Behandlung erfordert. Sie kann Männer, Frauen und Kinder betreffen, ist jedoch am häufigsten bei Frauen im Bereich der Vulva lokalisiert.
Zu den typischen Symptomen gehören Schrumpfungen der Haut, Nachlassen der Elastizität, Atrophie und Einrisse, Juckreiz ohne Infektion und Schmerzen. In einigen Fällen liegt zusätzlich eine Vulvodynie vor, was eine Anpassung der Therapie notwendig macht.
Die Erkrankung führt zu Schrumpfungen an der Klitorisvorhaut, den kleinen Schamlippen und der Dammregion, gelegentlich auch der perianalen Haut. Es kann zu Atrophie der Haut mit Läsionen und Einrissen kommen, selten auch zu Hypertrophie. Aufgrund dieser Symptomatik wurde die veraltete Bezeichnung Lichen sclerosus et atrophicus im Jahr 2006 abgeschafft.
Folgen der Erkrankung sind oft Verengungen des Scheideneingangs, die Schmerzen und Einrisse beim Geschlechtsverkehr verursachen oder diesen sogar unmöglich machen. In fortgeschrittenen Fällen kann die Urethramündung durch schrumpfende Synechien der kleinen Schamlippen verdeckt sein.
Epidemiologie und Risikofaktoren
Nach Schätzungen tritt Lichen sclerosus bei Männern in etwa 1 von 1.000 Fällen auf. Bei Mädchen entwickelt sich die Erkrankung in 1 von 900 Fällen, bei jungen Frauen in 1 % und bei 80-jährigen Frauen mit einer Häufigkeit von 3 % tritt ein Lichen sclerosus der Vulva auf.
Die Inzidenz des Lichen sclerosus der Vulva ist in den Niederlanden zwischen 1991 und 2011 von 7,4 auf 14,6 pro 100.000 Frauenjahre gestiegen. Nach jahrelangem Lichen sclerosus steigt die Prävalenz für ein oft HPV-negatives Vulvakarzinom vom differenzierten Typ bei Frauen unter 50 Jahren auf 1,8 %. Bei Frauen über 70 Jahren ist sie kumuliert sogar auf 5,9 % erhöht.
In der Regel ist der Genitalbereich befallen: Bei Männern betrifft es die Glans penis und die Harnröhrenmündung. Bei Frauen tritt die Erkrankung bevorzugt an der Vulva und perianal auf und betrifft nie die Scheide oder die Vestibularregion um den Hymenalsaum herum. Häufig kommt es zu Fehldiagnosen wie chronifizierten Infektionen von Vagina und Vulva bzw. von Penis und Harnröhre.
Umgekehrt wird in den letzten Jahren gelegentlich die Diagnose Lichen sclerosus in der frauenärztlichen Praxis bei unklarem Juckreiz voreilig gestellt, was zur Verschreibung von Clobetasolsalbe führt, obwohl die Erkrankung nicht vorliegt.
Ein Grund für den Rückgang von Fehldiagnosen dürfte die intensive Aufklärungsarbeit von Betroffenen sein. Seit 2012 gibt es in der Schweiz (lichensclerosus.ch) und seit 2020 in Deutschland den Verein Lichen sclerosus Deutschland e.V. (lichensclerosus-deutschland.de), die das Bewusstsein für die Erkrankung in der Öffentlichkeit und bei Frauen stärken.
Diagnosestellung und Fehldiagnosen
Die Verdachtsdiagnose eines Lichen sclerosus wird bei Frauen oft erst nach vergeblichen Therapieversuchen durch die Patientin selbst oder vorbehandelnde Ärzte gestellt. Selbsttherapie verzögert meist die Diagnosestellung.
Aufgrund anhaltenden Juckreizes, der häufig das Leitsymptom darstellt (obwohl etwa 40 % der Frauen mit Lichen sclerosus keine subjektiven Beschwerden haben), werden initial häufig Antimykotika, Antibiotika und Vaginalantiseptika verordnet. Gegebenenfalls kommen auch lokales Estradiol oder Estriol zum Einsatz, gelegentlich auch eine vor Jahrzehnten empfohlene Testosteronsalbe. Diese Versuche sind jedoch meist wirkungslos.
Erschwerend kann hinzukommen, dass die typische weißliche Verfärbung der Haut, die Vergröberung des Epithelprofils und die Verfestigung der Dermis durch vorherige Therapieversuche, ständiges, oft unbewusstes nächtliches Kratzen, ausgedehnte Intimhygiene und entzündliche Prozesse überlagert sind.
Mögliche Selbstversuche der Patientin beinhalten auch intravaginale Applikationen von Joghurt oder Teebaumöl in der falschen Annahme, das vaginale Milieu positiv beeinflussen zu können, obwohl dieses gar nicht betroffen ist.
Bei Männern steht der Juckreiz im Hintergrund. Hier wird eher über Schmerzen in der Harnröhre und Erektionsschwierigkeiten berichtet.
Genetische Disposition und Autoimmungeschehen
Die Ätiologie des Lichen sclerosus ist nicht abschließend gesichert. Eine familiäre Häufung ist bekannt und deutet auf eine genetische Disposition hin. Dass eine Autoimmunkomponente mit T-Zell-Beteiligung und Zytokinausschüttung am Prozess beteiligt ist, wird durch die therapeutische Wirksamkeit topischer Immunmodulatoren wie Tacrolimus und Pimecrolimus gestützt.
Diese Calcineurininhibitoren sind primär gegen atopische Dermatitis zugelassen, sind aber bei Lichen sclerosus laut Leitlinien etwa 40 % schwächer wirksam als Clobesol. Weitere Autoimmunerkrankungen können insbesondere bei Mädchen und Frauen mit Lichen sclerosus assoziiert sein, wie z. B. Hashimoto-Thyreoiditis oder Vitiligo. Bei männlichen Patienten besteht häufiger ein Zusammenhang mit atopischer Dermatitis.
Erfolgreiche Therapie erfordert Mitarbeit der Patientin
Eine erfolgreiche Therapie des Lichen sclerosus hat mehrere Voraussetzungen:
- Die Diagnose ist gesichert, gegebenenfalls durch eine Biopsie. Wichtige Differenzialdiagnosen sind Lichen planus und Lichen simplex chronicus.
- Die Anamnese erfasst alle Beschwerden, einschließlich eventueller Miktionsbeschwerden, Dyspareunie und Dyschezie, sowie eine psychosexuelle und psychosoziale Anamnese.
- Die Patientin muss aufgeklärt werden, dass Kratzen die Symptomatik erheblich verschlimmert. Irritationen durch Kleidung, zu enge Kleidung oder sportliche Aktivitäten sollten vermieden oder reduziert werden.
- Regelmäßige Kontrollen mit Feedback für die Patientin sind unerlässlich.
- Die Patientin erhält eine genaue Anleitung zur Anwendung der Salbe, gegebenenfalls mit einem Spiegel.
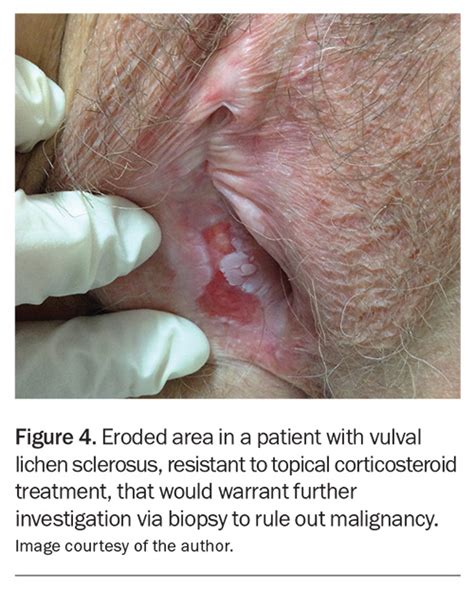
- Die Patientin wird darüber aufgeklärt, dass am Rand von Lichen-Plaques Präkanzerosen auftreten können, die nicht HPV-assoziiert sind. Das Risiko scheint erhöht zu sein, wenn der Krankheitsprozess nicht beherrscht wird. Kratzen, Verletzungen und Entzündungen scheinen das Risiko zu erhöhen, während eine konsequente Anwendung topischer Kortikoide das Risiko verringern kann.
- Befund und Verlauf sollten mit Genehmigung der Patientin fotografisch dokumentiert werden.
Therapie mit Kortikoiden und Basispflege
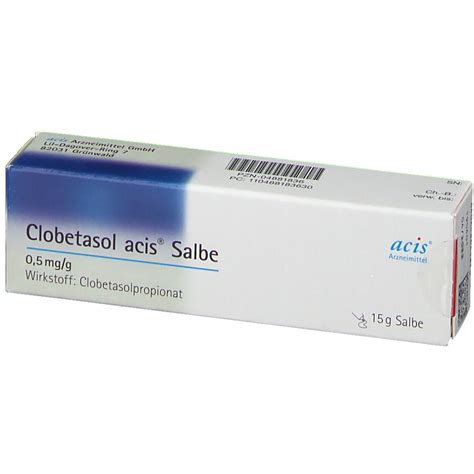
Clobetasolpropionat-Salbe gilt als hochwirksames Kortikoid und ist der Standard in der Therapie. Zu Beginn der Behandlung und im Schub wird die Salbe je nach Schwere des Befundes entweder vier Wochen lang täglich, dann zwei- bis viermal wöchentlich abends dünn aufgetragen. Initial kann die tägliche Applikation bis zu drei Monate erfolgen.
Seife sollte vermieden werden. Als Basispflege ist täglich zweimal eine hochwertige, parfumfreie Fettsalbe anzuwenden. Diese tägliche Pflege sollte lebenslang beibehalten werden.
Wenn nach dem ersten Quartal eine wesentliche Linderung der Beschwerden erreicht wurde, wird die lebenslange Erhaltungstherapie mit ein- bis zweimal wöchentlich Clobetasolpropionat-Salbe oder Mometason-Salbe fortgeführt. Bis zu 10 g Clobetasol pro Monat bzw. 30 g pro Quartal sind dabei möglich und belasten Haut und Organismus nicht.
Langfristige Kortikoidtherapie und Alternativen
Es ist wichtig, der Patientin die Angst vor einer langdauernden Kortikoidtherapie zu nehmen. Die verwendeten Salben wirken ausschließlich topisch und stoppen den Prozess der Atrophisierung und Sklerosierung, der zu immer stärkeren Strikturen und Schmerzen führen würde. Die Haut wird durch die niedrig dosierte, aber wirksame Therapie nicht geschädigt.
Allerdings sollte auf die etwas erhöhte Gefahr einer Vulvakandidose unter Kortikoidtherapie geachtet werden. Bei leichteren Verläufen sind auch Calcineurininhibitoren wie Tacrolimus oder Pimecrolimus möglich.
Noch experimentell werden auch CO2-Laser, Unterspritzungen mit dermalen Adipozyten oder Hyaluronsäure und andere Verfahren eingesetzt. Die Resultate sind nicht zuverlässig und oft nicht von Dauer. Das Gleiche gilt für naturheilkundliche Ansätze und Versuche, den Einsatz von Kortikoiden zu umgehen.
Bei Nichtansprechen der bisher aufgeführten Therapieformen kann die intraläsionale Injektion von Triamcinolon erwogen werden.
Langfristige Betreuung und Überwachung
Die langfristige Betreuung mit Kontrollterminen alle 6-12 Monate dient der Überwachung des Behandlungserfolgs, der Erkennung und Behandlung möglicher Strikturen (mittels Skalpell oder Laser) und der frühzeitigen Erkennung und Entfernung von Veränderungen im Sinne von - oft HPV-negativen - Vulvakarzinomen durch eine Stanzbiopsie.
Ab dem 2. Tag nach solchen Eingriffen sollte mit Clobetasol-Salbe bis zur Abheilung nachbehandelt werden, um einem durch die Wunde getriggerten lokalen Schub des Lichen sclerosus (Köbner-Phänomen) vorzubeugen.
Insbesondere nach der Menopause können Beschwerden durch Atrophie und Trockenheit des Epithels in Harnröhre und Vagina hinzutreten. Hier ist eine vaginale Behandlung mit Estriol indiziert, das nicht systemisch wirkt und auch eine Prophylaxe gegen Harnwegsinfektionen darstellen kann.
Vulvodynie: Schmerzsyndrom der Vulva
Vulvodynie ist ein Schmerzsyndrom im Bereich der Vulva, gegebenenfalls auch perianal, ohne Vorliegen einer anderen Erkrankung wie Infektion, inflammatorische Hauterkrankung, Neoplasien oder neurologische Erkrankungen.
Eine Vulvodynie kann auch gleichzeitig mit einem Lichen sclerosus bestehen. Schätzungen zufolge könnten 8-10 % aller Frauen von einer Vulvodynie betroffen sein.
Man unterscheidet zwischen generalisierter oder lokalisierter Form (z. B. Klitoridynie, Vestibulodynie) und zwischen provozierter (nur nach Berührung) bzw. nicht provozierter spontaner Vulvodynie. Frühere Bezeichnungen waren z. B. Burning Vulva Syndrome oder Vulväres Vestibulitis-Syndrom.
Die Vulvodynie wird als somatoforme Schmerzstörung verstanden, die aus einem komplexen Zusammenspiel von peripheren und zentralen Schmerzmechanismen mit erhöhter Muskelspannung im Beckenbereich sowie affektiven und interpersonellen Faktoren resultiert. Die Frauen sind im sozialen und sexuellen Leben stark beeinträchtigt.
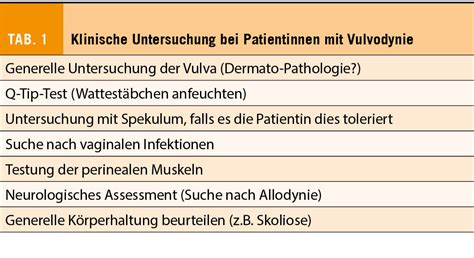
Die richtige Diagnose wird oft erst Jahre nach Beginn der Symptomatik gestellt und erfolgt klinisch nach Ausschluss somatischer Erkrankungen, durch eine ausführliche psychosoziale Anamnese und mit dem sogenannten Q-Tip-Test an der Vulva.
Psychisches Korrelat und Traumata bei Vulvodynie
Ein psychisches Korrelat ist bei Vulvodynie häufig. Eine Untersuchung von Patientinnen mit Lichen sclerosus ergab, dass 20,1 % dieser Patientinnen auch an einer Vulvodynie litten. Während die Lichen-sclerosus-Symptomatik im Mittel seit 3,5 Jahren bestand, wurde die Dauer der Vulvodynie im Mittel mit 18,6 Jahren angegeben.
Alle Patientinnen mit Vulvodynie berichteten von erheblichen psychosozialen Belastungen seit ihrer Kindheit, wie Vergewaltigung, sexuellem Missbrauch, körperlicher Gewalt, Vernachlässigung und Verlassenwerden, sowie im Erwachsenenalter von Schlafstörungen, Angst- und Panikattacken, Depressionen und Anorexia nervosa.
Während für die Therapie des Lichen sclerosus bewährte Standards existieren, erfordert die Vulvodynie ein multimodales Therapiekonzept mit Physiotherapie zur Entspannung der Beckenmuskulatur, psycho- bzw. verhaltenstherapeutischen Ansätzen und gegebenenfalls professioneller Schmerztherapie mit Antidepressiva oder Antikonvulsiva.
Schmerzsyndrome von Vulva und Vagina im ICD-11
Seit Januar 2022 können Schmerzerkrankungen von Vulva und Vagina erstmals im ICD-11 kodiert werden, was diesen Erkrankungskomplex als eigenständige Entität anerkennt.
In der derzeitigen ICD-10 kommt Vulvodynie nicht vor. Es können Codes wie F52.6 (Nichtorganische Dyspareunie), F45.40 (Anhaltende somatoforme Schmerzstörung) oder F42.34 (Somatoforme autonome Funktionsstörung: Urogenitalsystem) verwendet werden.
Die Prävalenz von Vulvodynie wird in der Literatur meist zwischen 10 und 16 % angegeben. Etwa 60 % der Frauen mit chronischem Vulvaschmerz suchen ärztliche Hilfe auf, die Hälfte von ihnen erhält jedoch nie die richtige Diagnose.
Fazit für die Praxis
- Lichen sclerosus der Vulva ist eine chronische, lebenslange und unheilbare Erkrankung.
- Lokale starke Kortikoide und Fettsalbe stellen auch langfristig die Therapie der ersten Wahl dar.
- Strikturen können operativ entfernt werden, kommen aber relativ schnell wieder, da die Hauterkrankung bestehen bleibt.
- Differenzialdiagnostisch kommt bei persistierenden Schmerzen und Brennen eine zusätzlich bestehende Vulvo- oder Vestibulodynie in Betracht.
CME-Kurs Vulvodynie | AMBOSS-Podcast | 111
tags: #qtip #test #frauenheilkunde