Der Eisprung ist ein entscheidender Moment im weiblichen Zyklus, bei dem ein Eierstock eine Eizelle freisetzt. Diese Eizelle bewegt sich dann durch den Eileiter in Richtung Gebärmutter. Wenn die Eizelle nicht innerhalb von 24 Stunden nach der Freisetzung befruchtet wird, zerfällt sie und wird mit der nächsten Menstruation ausgeschieden.
Die Bestimmung des Zeitpunkts des Eisprungs kann durch verschiedene körperliche Anzeichen und Hilfsmittel erfolgen. Wenn sich der Eisprung nähert, produziert der Körper vermehrt Zervixflüssigkeit. Diese Flüssigkeit wird im Laufe der Zeit spinnbarer, klarer, feuchter und gleitfähiger, ähnlich wie rohes Eiweiß. Dieser Zustand erreicht typischerweise ein bis zwei Tage vor dem Eisprung seinen Höhepunkt, wenn der Östrogenspiegel am höchsten ist. Ein Anstieg des luteinisierenden Hormons (LH) löst dann, 36 bis 40 Stunden nach dem Östrogenanstieg, die Freisetzung der Eizelle aus dem Follikel aus.
Einige Frauen erleben während des Eisprungs Schmerzen, den sogenannten Mittelschmerz. Dieser kann als scharfer oder krampfartiger Schmerz im Unterbauch wahrgenommen werden und einige Stunden bis Tage andauern. Das Tracken der Basaltemperatur (BT) kann ebenfalls Hinweise auf den Eisprung geben. Ein leichter Anstieg der BT nach dem Anstieg des Progesterons, das die Gebärmutter auf eine mögliche Einnistung vorbereitet, ist ein Indikator. Ovulationstests sind ebenfalls eine gängige Methode zur Bestimmung des Eisprungs.
Zwischenblutungen: Eine umfassende Betrachtung
Zwischenblutungen, auch Schmierblutungen oder Intermenstruationsblutungen genannt, sind Blutungen, die außerhalb des normalen Menstruationszyklus auftreten. Sie können in ihrer Dauer, Häufigkeit und Stärke variieren und bis zu zwei Wochen anhalten. Oft sind sie ein braun-rötlicher Ausfluss aus der Vagina.
Zwischenblutungen können auf eine Vielzahl von Ursachen zurückgeführt werden, die sich grob in hormonelle, organische und mechanische Ursachen einteilen lassen. Auch Stress, starke emotionale Erlebnisse und übermäßiger Sport können zu Schmierblutungen führen.
Hormonelle Ursachen von Zwischenblutungen
Hormonelle Veränderungen sind eine häufige Ursache für Zwischenblutungen. Dazu gehören:
- Gelbkörperschwäche: Eine Gelbkörperschwäche kann zu Vorblutungen zwei bis drei Tage vor der Menstruation führen, aber auch zu einer Ovulationsblutung, die parallel zum Eisprung auftritt und oft von einem ziehenden Schmerz begleitet wird. Für Frauen mit Kinderwunsch ist es ratsam, diese Art von Schmierblutung ernst zu nehmen, da eine Gelbkörperschwäche die Fruchtbarkeit beeinträchtigen kann.
- Nachblutungen: Zwei bis drei Tage nach Ende der Menstruation können Nachblutungen auftreten, die auf eine niedrige Östrogenkonzentration oder eine verzögerte Regeneration der Gebärmutterschleimhaut aufgrund eines niedrigen Progesteronspiegels zurückzuführen sind.
- Hormonelle Verhütung: Die Einnahme hormoneller Verhütungsmittel wie der Kombinationspille, des Verhütungspflasters, der Minipille, der Drei-Monats-Spritze, der Hormonspirale oder von Verhütungsstäbchen kann zu unregelmäßigen Blutungen und Zwischenblutungen führen. Auch das Vergessen der Pilleneinnahme kann eine unerwartete Blutung auslösen.
- Hormonelle Ungleichgewichte: Ein unausgeglichener Hormonhaushalt kann den Menstruationszyklus stören. Solche Veränderungen können auch während der Schwangerschaft, nach der Geburt, in der Stillzeit, durch die Einnahme von Hormonen oder in den Wechseljahren auftreten.
- Blutung nach dem Eisprung (Ovulationsblutung): Etwa neun Prozent der Menstruierenden erleben eine Blutung nach dem Eisprung, wenn der Östrogenspiegel sinkt.
Organische Ursachen von Zwischenblutungen
Organische Ursachen für Zwischenblutungen umfassen strukturelle Veränderungen im weiblichen Genitalbereich:
- Gutartige Wucherungen:
- Polypen: Polypen sind gutartige Wucherungen der Schleimhaut, die in der Gebärmutter (Endometrium) oder im Gebärmutterhals auftreten können. Endometriumpolypen verursachen häufig Zwischenblutungen und können auch nach körperlicher Anstrengung bluten. Gebärmutterhalspolypen können ebenfalls zu Zwischenblutungen oder Blutungen nach dem Geschlechtsverkehr führen.
- Myome: Myome sind gutartige Wucherungen der Muskelschicht der Gebärmutter. Sie können starke und langanhaltende Regelblutungen sowie Zwischenblutungen verursachen.
- Krebserkrankungen: Zwischenblutungen können ein Anzeichen für Krebsvorstufen oder Krebserkrankungen im Bereich der Scheide oder Gebärmutter sein, wie z.B. Gebärmutterhalskrebs oder ein Endometriumkarzinom (Tumor der Gebärmutterschleimhaut). Blutungen nach den Wechseljahren sind besonders ernst zu nehmen und müssen ärztlich abgeklärt werden.
- Infektionen: Infektionen im Bereich der Scheide oder der Geschlechtsorgane können zu Zwischenblutungen führen. Zusätzliche Symptome können Ausfluss oder Bauchschmerzen sein.
- Eileiter- und Eierstockentzündungen: Entzündungen der Eileiter und Eierstöcke (Adnexitis) gehen oft neben Schmierblutungen mit starken Unterleibsschmerzen einher und erfordern eine umgehende ärztliche Behandlung, um Unfruchtbarkeit und chronische Verläufe zu vermeiden.
- Urogenitales Menopausensyndrom: Nach den Wechseljahren kann die Ausdünnung der Schleimhaut der Scheide oder Gebärmutter zu Blutungen führen.
Mechanische Ursachen von Zwischenblutungen
Mechanische Reizungen können ebenfalls zu Zwischenblutungen führen:
- Mechanische Reizung der Gebärmutter- oder Scheidenschleimhaut: Dies kann durch das Einsetzen einer Spirale, Untersuchungsgeräte beim Frauenarzt, eine unvollständige Ausschabung, Geschlechtsverkehr oder die Verwendung von Sexspielzeug geschehen.
- Kaiserschnittnarbe: Bei manchen Frauen kann es nach einem Kaiserschnitt zu Schmierblutungen nach der normalen Regelblutung kommen.
- Kupferspirale: Die Kupferspirale kann als Auslöser von Zwischenblutungen in Betracht gezogen werden.
Zusätzlich zu diesen Hauptkategorien können auch andere Erkrankungen wie Lebererkrankungen, Schilddrüsenprobleme, Endometriose oder ein hormonelles Ungleichgewicht zu Zwischenblutungen führen.
Einnistungsblutung: Ein frühes Schwangerschaftszeichen
Die Einnistungsblutung, auch Implantationsblutung oder Nidationsblutung genannt, ist eine leichte Blutung, die etwa zehn bis zwölf Tage nach der Befruchtung auftreten kann. Sie fällt zeitlich oft mit dem erwarteten Beginn der Menstruation zusammen. Diese Blutung entsteht, wenn sich der Embryo in die gut durchblutete Gebärmutterschleimhaut eingräbt und dabei kleine Blutgefäße verletzt.
Die Einnistungsblutung ist in der Regel leicht, kann einmalig auftreten oder wenige Tage andauern. Sie ist oft dunkelbraun, braun oder leicht rosa und unterscheidet sich von der stärkeren Menstruationsblutung. Begleitende Schwangerschaftssymptome wie Kopfschmerzen, Brustspannen, Müdigkeit, Blähungen oder Übelkeit können auftreten, während Krämpfe im Unterbauch meist fehlen oder nur sehr gering ausgeprägt sind.
Die Einnistungsblutung ist ein harmloses frühes Schwangerschaftsanzeichen. Sollte eine Schmierblutung jedoch länger anhalten oder von untypischen Krämpfen begleitet werden, ist ein ärztlicher Rat ratsam, um andere Ursachen wie ein Hormonungleichgewicht oder eine Eileiterschwangerschaft auszuschließen.
Eileiterschwangerschaft (Extrauteringravidität): Eine ernste Komplikation
Eine Eileiterschwangerschaft, auch extrauterine Gravidität (EUG) genannt, liegt vor, wenn sich die befruchtete Eizelle außerhalb der Gebärmutter einnistet. In den allermeisten Fällen geschieht dies im Eileiter. Eileiterschwangerschaften treten bei etwa 1-2% aller Schwangerschaften auf.
Die Ursachen für eine Eileiterschwangerschaft sind vielfältig und können in anatomische und funktionelle Ursachen sowie Risikofaktoren unterteilt werden:
Anatomische Ursachen
- Veränderungen des Eileiters, die dessen Durchgängigkeit beeinträchtigen:
- Abgeknickter, verengter oder verklebter Eileiter (oft als Folge von Operationen oder Infektionen)
- Eileiterpolypen
- Narben oder Verwachsungen des Eileiters durch Operationen
- Angeborene Veränderungen der Eileiterwand
Funktionelle Ursachen
- Funktionsstörungen des Eileiters, die durch bestimmte Risikofaktoren oder Vorerkrankungen bedingt sein können:
- Eingeschränkte Beweglichkeit des Eileiters
- Zu wenige haarfeine Zilien (Zellfortsätze) an der Innenwand des Eileiters, was den Transport der Eizelle erschwert
- Frühere Infektionen des Eileiters
Risikofaktoren für eine Eileiterschwangerschaft
- Verhütung mit hormonfreien Methoden (Kupferspirale, Kupferkette)
- Sterilisation
- Vorausgegangene Eileiterschwangerschaften oder Schwangerschaften außerhalb der Gebärmutter
- Vorherige Fehlgeburten und Schwangerschaftsabbrüche
- Fruchtbarkeitsstörungen oder künstliche Befruchtung
- Häufig wechselnde Sexualpartner
- Rauchen
- Alter über 40 Jahre
- Entzündungen im Beckenbereich, Endometriose, Chlamydieninfektionen
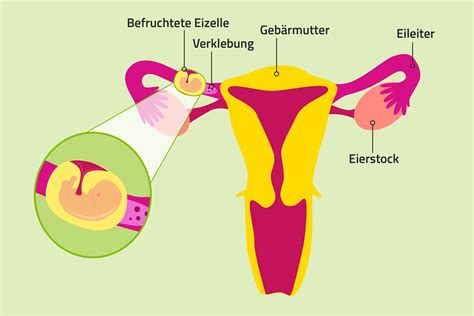
Symptome einer Eileiterschwangerschaft
Die Symptome einer Eileiterschwangerschaft können unspezifisch sein und sich schleichend oder plötzlich entwickeln. Erste Anzeichen treten meist zwischen der sechsten und voraussichtlich neunten Schwangerschaftswoche auf. Typische Symptome sind:
- Anhaltende Unterleibsschmerzen, oft einseitig
- Schmierblutungen (bräunlicher Ausfluss), die fälschlicherweise für die Periode gehalten werden können
- Kreislaufstörungen wie Blässe, Schwindel, Übelkeit, Erbrechen, Kurzatmigkeit und rasender Puls
- Unsichere Schwangerschaftsanzeichen wie erhöhte Temperatur und Spannungsgefühle in den Brüsten
Es ist wichtig zu beachten, dass diese Symptome auch auf andere Erkrankungen wie Nierenbeckenentzündung, Blinddarmentzündung oder Entzündungen der Eileiter oder Eierstöcke hinweisen können. Bei Verdacht ist eine sofortige ärztliche Abklärung unerlässlich.
Gefahren und Folgen einer Eileiterschwangerschaft
Eine unbehandelte Eileiterschwangerschaft kann lebensbedrohliche Komplikationen verursachen. Wenn sich der Embryo im Eileiter weiterentwickelt, kann dies zu einem Eileiterriss führen, bei dem wichtige Blutgefäße verletzt werden und es zu starken inneren Blutungen kommt. Dies kann einen Kreislaufschock zur Folge haben.
Bei rechtzeitiger Diagnose und Behandlung kann der Eileiter oft erhalten bleiben. Eine Eileiterschwangerschaft erhöht jedoch das Risiko für eine erneute Eileiterschwangerschaft. Nach mehreren Eileiterschwangerschaften kann die Entfernung des betroffenen Eileiters oder eine künstliche Befruchtung in Erwägung gezogen werden.
Diagnose einer Eileiterschwangerschaft
Die Diagnose einer Eileiterschwangerschaft erfolgt durch eine Kombination aus:
- Anamnese: Detaillierte Erhebung der Krankengeschichte und der aktuellen Beschwerden.
- Vaginales Abtasten: Zur Beurteilung der Größe der Gebärmutter und auf Schmerz- oder Druckempfindlichkeit.
- Blutuntersuchung auf Beta-hCG: Messung des Schwangerschaftshormons Beta-hCG. Ein stagnierender oder sinkender Wert kann auf eine Eileiterschwangerschaft oder einen Abort hinweisen.
- Ultraschalluntersuchung: Mittels vaginalem Ultraschall wird versucht, den Einnistungsort zu lokalisieren. Bei sehr frühen Schwangerschaften kann dies schwierig sein. Die Farbdopplersonographie kann durch die Darstellung gut durchbluteter Areale hilfreich sein.
- Bauchspiegelung (Laparoskopie): In unklaren Fällen kann eine minimalinvasive Bauchspiegelung zur direkten Untersuchung des Eileiters durchgeführt werden.
Behandlung einer Eileiterschwangerschaft
Die Behandlung einer Eileiterschwangerschaft zielt darauf ab, die Schwangerschaft zu beenden und den Eileiter möglichst zu erhalten. Die Wahl der Behandlungsmethode hängt vom Stadium der Schwangerschaft und dem Zustand der Patientin ab:
- Medikamentöse Behandlung: Bei früh diagnostizierten Eileiterschwangerschaften ohne akute Beschwerden kann das Medikament Methotrexat eingesetzt werden, um das Zellwachstum zu stoppen und die Schwangerschaft absterben zu lassen.
- Operative Behandlung: Bei fortgeschrittenen Eileiterschwangerschaften oder akuten Symptomen ist in der Regel ein operativer Eingriff notwendig. Meist erfolgt dieser endoskopisch (Bauchspiegelung), bei schweren Fällen auch als offene Operation. Dabei wird der Embryo entfernt, und wenn möglich, der Eileiter erhalten. In schweren Fällen kann die Entfernung des gesamten Eileiters erforderlich sein.
Eileiterschwangerschaft
Nachsorge und Prävention
Nach einer Eileiterschwangerschaft sind regelmäßige Kontrollen beim Frauenarzt wichtig, um den Abfall des Beta-hCG-Wertes zu überwachen und hormonelle Schwankungen sowie psychische Belastungen zu besprechen. Frauen sollten sich Zeit für die körperliche und seelische Erholung nehmen und Unterstützung durch nahestehende Personen oder Selbsthilfegruppen suchen.
Es gibt keinen hundertprozentigen Schutz vor einer Eileiterschwangerschaft, aber Risiken können durch folgende Maßnahmen reduziert werden:
- Früherkennung und Behandlung von bakteriellen Infektionen im Genitalbereich.
- Schutz vor sexuell übertragbaren Infektionen durch Kondome.
- Aufhören zu rauchen, da Nikotin die Funktion der Zilien im Eileiter beeinträchtigt.
- Beratung zu geeigneten Verhütungsmethoden.