Schwangere mit Gestationsdiabetes mellitus (GDM) oder bereits bestehendem Diabetes mellitus gelten als Risikoschwangere. Um mütterliche und kindliche Komplikationen zu minimieren, werden diese Patientinnen in spezialisierten Sprechstunden betreut. Die Behandlung des GDM umfasst in der Regel eine Ernährungs- und Bewegungsberatung sowie gegebenenfalls eine medikamentöse Blutzuckereinstellung. Die kontinuierliche Betreuung erfolgt in enger Zusammenarbeit mit niedergelassenen Ärzten und Diabetologen.
Formen des Diabetes mellitus
Es werden vier Hauptformen des Diabetes mellitus unterschieden:
- Typ-1-Diabetes: Absoluter Insulinmangel durch den Verlust der Beta-Zellen der Bauchspeicheldrüse.
- Typ-2-Diabetes: Überwiegend Insulinresistenz oder ein sekretorischer Defekt.
- Spezifische Diabetes-Typen: Basierend auf einer Schädigung der Bauchspeicheldrüse (sekundärer Diabetes).
- Gestationsdiabetes mellitus (GDM): Auch als Prä-Typ-2-Diabetes bezeichnet, definiert als eine Glukosetoleranzstörung, die erstmals während der Schwangerschaft diagnostiziert wird.
Gestationsdiabetes mellitus (GDM)
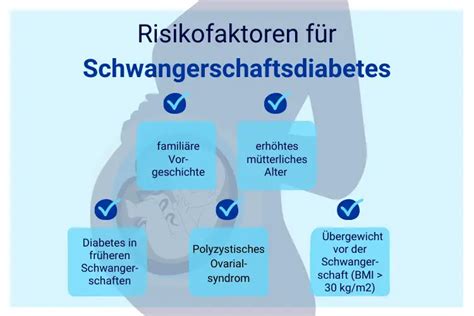
Der GDM ist eine der häufigsten Schwangerschaftskomplikationen und trat in Deutschland im Jahr 2016 bei über 5% der Schwangeren auf, mit einer weiter steigenden Tendenz. Typischerweise entwickelt sich ein GDM erst nach der 20. Schwangerschaftswoche (SSW). Ursachen sind genetische Veranlagung, Übergewicht, ein belastender Lebensstil (Überernährung, Bewegungsmangel) sowie hormonelle Veränderungen während der Schwangerschaft, die zu einem Anstieg des Blutzuckerspiegels führen und einen relativen Insulinmangel bewirken.
Risiken und Folgen des unbehandelten GDM
Ein unbehandelter GDM verursacht zunächst keine direkten Beschwerden, kann aber zu erheblichen Veränderungen beim Ungeborenen und bei der Mutter führen.
Akute Risiken für die Schwangere:
- Erhöhtes Risiko für Harnwegsinfekte
- Erhöhtes Risiko für Frühgeburten
- Erhöhtes Risiko für Bluthochdruckerkrankungen (Präeklampsie)
- Erhöhte Rate an Kaiserschnittentbindungen
- Erhöhte Rate an höhergradigen Geburtsverletzungen
- Wiederholungsrisiko für eine Glukosetoleranzstörung in nachfolgenden Schwangerschaften
Akute Folgen für das Kind:
- Diabetische Fetopathie: Symptome wie Atemstörungen, Unterzuckerung (Hypoglykämie), Vermehrung roter Blutkörperchen (Polyglobulie), vermehrtes Aufkommen von Blutabbauprodukten (Hyperbilirubinämie) sowie Störungen im Kalzium- und Magnesiumstoffwechsel (Hypokalzämie, Hypomagnesiämie).
- Erhöhtes Geburtsgewicht (LGA - Large for Gestational Age): Der erhöhte mütterliche Blutzuckerspiegel führt zu einer gesteigerten Insulinproduktion des Fetus mit wachstumssteigerndem Effekt.
- Geburtskomplikationen bei LGA-Kindern: Asphyxie, Schulterdystokie, Plexusparese, Knochenbrüche.
Mögliche Langzeitfolgen für das Kind:
- Übergewicht (insbesondere bei übergewichtigen Müttern und LGA-Kindern)
- Typ-2-Diabetes
- Verdauungsstörungen
Diagnostik des Gestationsdiabetes
Die deutschen Mutterschaftsrichtlinien sehen ein zweistufiges Blutzucker-Screening vor:
1. Stufe: 50-g-Suchtest (Glucose-Challenge-Test, GCT)
- Wird zwischen der 24. und vollendeten 28. SSW durchgeführt.
- Unabhängig von Tageszeit und Nahrungsaufnahme, kein nüchterner Zustand erforderlich.
- Eine Stunde nach Einnahme von 50 g Glukose in 200 ml Wasser wird der Blutzucker aus venösem Blutplasma bestimmt.
- Ein Blutzuckerwert von ≥ 135 mg/dl (≥ 7,5 mmol/l) gilt als positives Screening und erfordert einen anschließenden diagnostischen Test.
- Bei einem Blutglukosewert von ≥ 200 mg/dl (≥ 11,1 mmol/l) im 50-g-Test wird die Diagnose GDM direkt gestellt.
2. Stufe: 75-g-oraler Glukosetoleranztest (oGTT)
- Wird morgens nüchtern nach mindestens acht Stunden ohne Nahrungsaufnahme durchgeführt.
- An den Vortagen sollte eine kohlenhydratreiche Ernährung erfolgen.
- Der Blutzuckerspiegel wird vor Testbeginn, eine und zwei Stunden nach Einnahme einer 75-g-Glukoselösung bestimmt.
- Als diagnostische Grenzwerte gelten einheitlich die Kriterien der International Association of Diabetes and Pregnancy Study Groups (IADPSG).

Therapie des Gestationsdiabetes
Nach der Diagnose eines GDM erfolgt zunächst ein Aufklärungsgespräch über die Bedeutung der Erkrankung und die Therapieansätze.
Ernährungsberatung
Jede Schwangere erhält eine individuelle Beratung zur bedarfsgerechten Ernährung mit adäquater Kalorienmenge und Zusammensetzung. Der tägliche Energiebedarf steigt im Verlauf der Schwangerschaft nur leicht an. Die empfohlene Kalorienzufuhr orientiert sich am Body-Mass-Index (BMI) zu Beginn der Schwangerschaft. Bevorzugt werden kohlenhydrathaltige Lebensmittel mit hohem Ballaststoffanteil und niedrigem glykämischen Index (z.B. Vollkornprodukte).
Körperliche Aktivität
Körperliche Aktivität, insbesondere Ausdauersportarten, unterstützt die Normalisierung erhöhter Blutzuckerwerte und senkt das Risiko für LGA und Kaiserschnittentbindungen. Kurze Bewegungseinheiten innerhalb der ersten Stunde nach den Hauptmahlzeiten sind besonders günstig.
Selbstkontrolle der Blutzuckerwerte
Die Blutzuckerselbstkontrolle erfolgt mit einem Handmessgerät. Die Messungen werden morgens nüchtern und jeweils eine Stunde nach Beginn der drei Hauptmahlzeiten durchgeführt und dokumentiert (Blutzuckertagesprofil, BZTP). Zielwerte sind nüchtern 65-95 mg/dl (3,6-5,3 mmol/l) und eine Stunde nach dem Essen ≤ 140 mg/dl (≤ 7,8 mmol/l).
Insulintherapie
Wenn das Therapieziel durch Diät und körperliche Aktivität innerhalb von zwei Wochen nicht erreicht wird, wird eine Insulintherapie eingeleitet. Die Insulingabe ist für das Kind unschädlich und verhindert die Erschöpfung der kindlichen Bauchspeicheldrüse.
Betreuung bei vorbestehendem Diabetes
Bei bekanntem Diabetes Typ 1 oder Typ 2 wird eine präkonzeptionelle Beratung in spezialisierten Sprechstunden empfohlen, um Risiken für die Schwangerschaft zu minimieren. Die Stoffwechseleinstellung erfolgt in enger Zusammenarbeit mit Diabetologen.
Umfassende Betreuung während der Schwangerschaft
Die Spezialsprechstunde bietet eine Mitbetreuung, die über die reguläre Schwangerschaftsvorsorge hinausgeht. Dies beinhaltet:
- Ausführliche Anamnese (Eigen- und Familienanamnese)
- Kontrolle von Körpergewicht und Blutdruck
- Blut- und Urinuntersuchungen
- Bestimmung des HbA1c-Wertes bei Verdacht auf vorbestehenden Diabetes oder sehr hohen Blutzuckerwerten.
- Regelmäßige Ultraschallkontrollen zur Überwachung des kindlichen Wachstums.
- Frühe Feindiagnostik/Erst-Trimester-Screening (zwischen 11. und 14. SSW) bei vorbestehendem Diabetes Typ 1 oder 2 aufgrund des erhöhten Fehlbildungsrisikos.
- Organscreening zwischen der 19. und 22. SSW.
Geburtsplanung und Geburt
Die Geburtsklinik sollte über besondere diabetologische Erfahrung verfügen. Ein gut eingestellter GDM oder vorbestehender Diabetes ermöglicht fast immer eine normale Geburt. Bei insulinpflichtigem GDM sollte der errechnete Geburtstermin nicht überschritten und die Geburt gegebenenfalls eingeleitet werden. Empfehlungen zur Einleitung oder zum Kaiserschnitt erfolgen individuell.
Überwachung während der Geburt
- Bei insulinpflichtigem GDM wird das Insulin unter der Geburt abgesetzt, bei Diabetes Typ 1 reduziert.
- Zweistündliche Blutzuckerkontrollen erfolgen.
Nachsorge nach der Entbindung
Die Nachsorge ist entscheidend, um langfristige Gesundheitsrisiken für Mutter und Kind zu minimieren.
Nachsorge bei der Mutter
- Kontrolle der Blutzuckerwerte: Am 2. oder 3. Tag nach der Entbindung erfolgen Blutzuckerkontrollen (Nüchternblutzucker, ggf. Blutzuckertagesprofil).
- 6-12 Wochen nach der Entbindung: Ein 75-g-oGTT wird empfohlen, um eine eventuell bestehende Glukosetoleranzstörung zu diagnostizieren.
- Regelmäßige Kontrollen: Bei unauffälligem Test sollte alle 2-3 Jahre eine erneute Blutzucker-Testung erfolgen. Bei auffälligen Werten ist eine Lebensstiländerung mit Ernährungs- und Bewegungsberatung angezeigt.
- Einmal pro Jahr: Ein Test auf Diabetes (z.B. beim Hausarzt oder Diabetologen).
- Bei erneuter Schwangerschaftsplanung: Ein Test auf Diabetes vorab.
Frauen mit Gestationsdiabetes haben ein deutlich erhöhtes Risiko, später an Typ-2-Diabetes zu erkranken (bis zu 10-mal höher im Vergleich zu Frauen ohne GDM), sowie ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen.
Nachsorge beim Kind
- Nach der Geburt: Kontrolle des Blutzuckers zur Früherkennung und Behandlung von Hypoglykämien.
- Stillen: Stillen kann einen schützenden Effekt vor Risikofaktoren für Herz-Kreislauf-Erkrankungen und Diabetes mellitus Typ 2 haben.
- Gesunder Lebensstil: Förderung eines gesunden Lebensstils (gesunde Ernährung, ausreichend Bewegung) zur Verringerung des Risikos für Übergewicht, Stoffwechsel- und Herz-Kreislauf-Erkrankungen.
- Regelmäßige Vorsorgeuntersuchungen: Gewichtskontrollen und Blutdruckmessungen durch den Kinderarzt.
- Screening auf Diabetes Typ 2: Bei Kindern mit Übergewicht und mütterlichem Gestationsdiabetes sollte ein Screening auf Diabetes Typ 2 erfolgen.
Unterstützende Angebote
Die Teilnahme an Nachsorgeterminen und die Umsetzung von Vorsorgemaßnahmen sind essenziell. Unterstützung bei der Führung eines gesunden Lebensstils kann durch Krankenkassen und lokale Initiativen erfolgen. Es ist wichtig, den behandelnden Ärzten (Gynäkologen, Hausärzten, Diabetologen und Kinderärzten) die Diagnose Gestationsdiabetes mitzuteilen, um eine optimale Nachsorge zu gewährleisten.
Forschung und Weiterentwicklung
Die Klinik für Geburtsmedizin engagiert sich in wissenschaftlichen Studien zur Verbesserung der Betreuung von Schwangeren mit Diabetes. Ein besonderer Fokus liegt auf dem Schwangerschaftsdiabetes und dem bereits vorbestehenden Diabetes.