Nach der Geburt eines Kindes können bei Frauen Veränderungen am Muttermund und Gebärmutterhals auftreten. Diese Zellveränderungen werden in der Regel durch regelmäßige Pap-Abstriche kontrolliert, wobei die Werte von 1D bis 5D gemessen werden, wobei 5D das schlechteste Ergebnis darstellt. Viele Frauenärzte weisen darauf hin, dass solche Veränderungen nach einer Geburt häufig vorkommen und sich bei den meisten Frauen von selbst wieder zurückbilden. Dennoch können diese Diagnosen bei betroffenen Frauen Ängste auslösen, insbesondere wenn in der Familie bereits Krebserkrankungen aufgetreten sind.
Was sind Zellveränderungen am Gebärmutterhals?
Zellveränderungen am Gebärmutterhals können Vorstadien von Krebserkrankungen darstellen. Als Vorstadien werden Veränderungen bezeichnet, die sich potenziell zu Krebs entwickeln können, aber noch keine Krebserkrankung im eigentlichen Sinne sind. Diese Entwicklung kann durch ärztliche Eingriffe beeinflusst werden, um der Entstehung von Krebs vorzubeugen. In vielen Fällen bilden sich Zellveränderungen auch ohne spezifische Behandlung von selbst zurück. Dennoch ist eine ärztliche Untersuchung zur Feststellung und gegebenenfalls frühzeitigen Behandlung solcher Vorstufen ratsam.
Der Begriff "Zellveränderungen" umfasst sowohl die Entwicklung abnormaler Zellen als auch Vorstadien von Gebärmutterhalskrebs. Letztere werden auch als Dysplasien bezeichnet und treten in verschiedenen Stadien auf. Eine Zellprobe, wie der Pap-Abstrich, gibt Aufschluss über leichte oder höhergradige Zellveränderungen. Selbst bei hochgradigen, unbehandelten Zellveränderungen besteht keine Gewissheit, dass sich daraus Krebs entwickelt, und in vielen Fällen bilden sie sich von selbst zurück.
Ursachen und Risikofaktoren für Zellveränderungen
Die Oberfläche des Gebärmutterhalses unterliegt einer ständigen Zellerneuerung. Zellen in der sogenannten Transformationszone sind anfällig für Reizungen und können sich bei Schädigung potenziell bösartig entwickeln. Eine Infektion mit humanen Papillomaviren (HPV) ist fast immer der Vorläufer von Zellveränderungen und Gebärmutterhalskrebs. Die Übertragung erfolgt sexuell.
Mehrere Faktoren können die negative Entwicklung von Zellveränderungen begünstigen:
- Frühzeitiger Beginn des Geschlechtsverkehrs und häufiger Partnerwechsel, insbesondere ohne Prävention (Kondome).
- Langzeiteinnahme kombinierter oraler Kontrazeptiva (Pille).
- Geschwächtes Immunsystem, z. B. durch HIV-Infektion oder die Einnahme bestimmter Medikamente.
- Infektion mit mehreren HPV-Typen.
- Andere Infektionen der Geschlechtsorgane.
- Häufige Geburten.
- Rauchen.
Es gibt auch Erreger, die den Gebärmutterhalskrebs verursachen können. Wenn diese nicht vorhanden sind, kann eine Krebserkrankung des Gebärmutterhalses nahezu ausgeschlossen werden.
Diagnose von Zellveränderungen
Zellveränderungen am Gebärmutterhals verursachen in der Regel keine spürbaren Symptome und sind mit bloßem Auge nicht erkennbar. Sie werden durch Zellproben, den sogenannten Pap-Abstrichen, während gynäkologischer Untersuchungen festgestellt und anschließend mikroskopisch in einem Labor ausgewertet.
Wenn eine Probe Auffälligkeiten zeigt, werden weitere Untersuchungen veranlasst. Bei fortbestehendem Verdacht erfolgt eine Überweisung an Spezialisten. Zur weiteren Abklärung kann ein HPV-Test durchgeführt werden.
Kolposkopie und Biopsie
Bei niedriggradigen Zellveränderungen und einem positiven HPV-Test oder bei höhergradigen Zellveränderungen in der Zellprobe wird eine Scheidenspiegelung (Kolposkopie) durchgeführt. Diese Untersuchung dient dazu, den Umfang der Zellveränderungen festzustellen. Dabei wird die Schleimhaut des Gebärmutterhalses mit einer Spezialkamera betrachtet.
Im Rahmen der Kolposkopie werden kleine Gewebeproben (Biopsien) entnommen, die mikroskopisch untersucht werden. Diese Untersuchung kann leicht schmerzhaft sein. Gegebenenfalls erfolgt auch eine leichte Ausschabung von Zellen vom Gebärmutterhals, um Zellen aus einem größeren Bereich für die Mikroskopie zu gewinnen. Nach diesen Untersuchungen kann es zu leichten Blutungen kommen, weshalb die Verwendung einer Slipeinlage notwendig sein kann.
Klassifizierung von Zellveränderungen (CIN-Stadien)
Die Veränderungen am Gebärmutterhals werden üblicherweise in drei Stufen eingeteilt, die als zervikale intraepitheliale Neoplasie (CIN) bezeichnet werden: CIN 1, CIN 2 und CIN 3. CIN 3 entspricht einer Krebsvorstufe (Carcinoma in situ).
- CIN 1: Niedriggradige Plattenepithelveränderung.
- CIN 2 und CIN 3: Hochgradige Plattenepithelveränderungen.
Darüber hinaus gibt es Drüsenzellatypien, die auf Vorstadien eines Adenokarzinoms (Krebs, der von Drüsenzellen ausgeht) hindeuten können.
Behandlung von Zellveränderungen
Das Ziel der Behandlung ist die Vorbeugung einer Krebsentwicklung. Das Vorgehen hängt vom festgestellten Grad der Zellveränderungen ab.
Abwartendes Beobachten und Kontrollen
Bei niedriggradigen Veränderungen (CIN 1) wird zunächst abgewartet und nach etwa sechs Monaten eine Kontrolluntersuchung durchgeführt. Auch bei Frauen bis 24 Jahren kann bei höhergradigen Zellveränderungen (CIN 2 oder 3) zunächst abgewartet und der Gebärmutterhals in regelmäßigen Abständen mittels Kolposkopie kontrolliert werden. Wenn die Zellveränderungen über einen längeren Zeitraum (12-24 Monate, je nach Grad) bestehen bleiben, ist eine Behandlung erforderlich.
Konisation
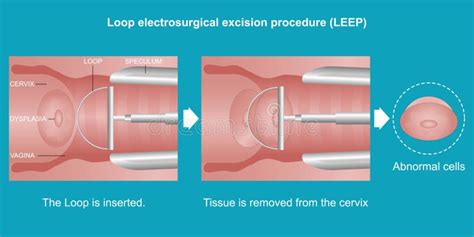
Wenn eine hochgradige Zellveränderung (CIN 3) in der Gewebeprobe bestätigt wird oder eine niedriggradige Veränderung über einen längeren Zeitraum fortbesteht, erfolgt eine Konisation. Dabei wird ein kegelförmiges Stück des Gebärmutterhalses entfernt, beispielsweise mittels einer elektrischen Heizschlinge (LEEP-Konisation) oder eines Lasers.
Die LEEP-Konisation (Schlingenexzision) ist ein minimalinvasives chirurgisches Verfahren zur Entfernung von abnormalem Gewebe am Gebärmutterhals. Sie dient primär der Diagnose und Behandlung von Krebsvorstufen wie der Zervixdysplasie, die durch eine persistierende Infektion mit Hochrisiko-Stämmen des humanen Papillomavirus (HPV) entstehen kann. Bei der LEEP-Konisation wird mit einer dünnen, elektrisch erhitzten Drahtschlinge ein kegelförmiges Stück Gebärmutterhalsgewebe entfernt.
Der Eingriff wird in der Regel ambulant durchgeführt. Frauen können sich diesem Eingriff unterziehen, wenn auffällige Zellveränderungen am Gebärmutterhals festgestellt werden. Die LEEP-Konisation wird auch Frauen im gebärfähigen Alter empfohlen, die ihre Fruchtbarkeit erhalten und gleichzeitig Gebärmutterhalsveränderungen behandeln lassen möchten.
Kontraindikationen und Vorbereitung zur LEEP-Konisation
Bestimmte Erkrankungen oder Faktoren können eine Patientin für eine LEEP-Konisation ungeeignet machen:
- Schwangerschaft: Der Eingriff kann Risiken für Mutter und Kind bergen.
- Aktive Infektion: Bei einer akuten Infektion des Gebärmutterhalses oder der Vagina sollte der Eingriff bis zum Abschluss der Behandlung verschoben werden.
- Schwere Gerinnungsstörungen oder die Einnahme von Antikoagulanzien.
- Diagnose von invasivem Gebärmutterhalskrebs: Hier ist die LEEP-Konisation nicht die geeignete Behandlungsmethode.
- Allergische Reaktionen auf verwendete Materialien.
- Unkontrollierte Erkrankungen wie Diabetes oder Bluthochdruck.
- Nichteinhaltung der Nachverfolgung.
Die Vorbereitung auf eine LEEP-Konisation umfasst ein ausführliches Beratungsgespräch mit dem Arzt, gegebenenfalls Tests vor dem Eingriff (Pap-Abstrich, HPV-Test), das Vermeiden bestimmter Aktivitäten (Geschlechtsverkehr, Vaginalduschen, Tampons) mindestens 24 Stunden vorher und gegebenenfalls Fastenanweisungen. Bei Sedierung oder Vollnarkose sind Transportarrangements für die Heimfahrt erforderlich.
Ablauf und Nachsorge der LEEP-Konisation
Am Tag des Eingriffs kommen die Patientinnen in der Gesundheitseinrichtung an und legen sich auf eine Untersuchungsliege. Zur Betäubung des Gebärmutterhalses wird ein örtliches Betäubungsmittel verabreicht. Anschließend wird ein Spekulum eingeführt, um den Gebärmutterhals sichtbar zu machen. Mithilfe der Schlinge wird das kegelförmige Gewebestück entnommen, und der Arzt sorgt für die Blutstillung. Nach dem Eingriff werden die Patientinnen kurzzeitig überwacht.
Die Genesung nach einer LEEP-Konisation dauert in der Regel ein bis zwei Wochen. Während dieser Zeit können leichte Krämpfe und Schmierblutungen auftreten. Leichte Aktivitäten können oft nach einer Woche wieder aufgenommen werden, anstrengende körperliche Betätigung sollte jedoch mindestens zwei Wochen lang vermieden werden. Regelmäßige Nachuntersuchungen mittels Pap-Abstrich sind unerlässlich, um ein erneutes Auftreten von Zellveränderungen zu überwachen.
Risiken und Komplikationen der LEEP-Konisation
Wie bei jedem medizinischen Eingriff birgt auch die LEEP-Konisation Risiken und mögliche Komplikationen:
- Blutung: Leichte Blutungen sind normal, in seltenen Fällen kann es zu stärkeren Blutungen kommen.
- Infektion: Ein Infektionsrisiko besteht.
- Leichte Schmerzen: Leichte Krämpfe oder Unbehagen sind häufig.
- Emotionale Wirkung: Angstzustände oder emotionaler Stress sind möglich.
Häufigkeit und Früherkennung
Laut Modellrechnungen haben etwa 7 von 100 Frauen Zellveränderungen am Gebärmutterhals. Bei 2-3 % der Frauen liegen Zellveränderungen vom Grad CIN 2 oder 3 vor.
Frauen sollten ab dem Alter von 20 Jahren regelmäßig an den Krebsfrüherkennungsuntersuchungen teilnehmen, die in Deutschland jährlich empfohlen werden. Dabei wird mittels eines Spatels oder Wattestäbchens und einer kleinen Bürste eine Zellprobe vom Gebärmutterhals entnommen.
Ab 2020 wird im Rahmen eines organisierten Screenings bei Frauen ab 35 Jahren zusätzlich ein Test auf eine Infektion mit humanen Papillomaviren (HPV) durchgeführt. In dieser Altersgruppe soll die Untersuchung bei unauffälligen Befunden nur noch alle 3 Jahre erfolgen.

Vorbeugung und Impfung
Die Impfung gegen HPV wird von der Ständigen Impfkommission (STIKO) für alle Mädchen und Jungen im Alter von 9-14 Jahren empfohlen und kann bis zum Alter von 17 Jahren nachgeholt werden, idealerweise vor dem ersten Geschlechtsverkehr.
Die Impfstoffe schützen nachweislich vor einer HPV-Infektion und vor Zellveränderungen, die durch Hochrisiko-HPV-Typen hervorgerufen werden. Erste Studien zeigen auch, dass bei geimpften Frauen seltener Gebärmutterhalskrebs entsteht.
Die HPV-Impfung beugt nicht nur Gebärmutterhalskrebs vor, sondern schützt wahrscheinlich auch vor durch HPV verursachten Tumoren an anderen Stellen wie Schamlippen, Scheide, After, Penis und Mundhöhle. Auch wenn die Impfung nicht alle krebserregenden HPV-Infektionen verhindert, sollten geimpfte Frauen weiterhin regelmäßig die Früherkennungsuntersuchungen wahrnehmen.
Weitere Maßnahmen zur Vorbeugung
- Nichtrauchen: Rauchen begünstigt langandauernde HPV-Infektionen und Zellveränderungen am Gebärmutterhals.
- Kondome: Bieten einen gewissen Schutz vor einer Infektion mit HPV.
Zellveränderungen vom Grad CIN 1 bilden sich in über 50 % der Fälle von selbst zurück. Sie werden durch HPV hervorgerufen, die in verschiedene Untergruppen unterteilt werden. Eine Gruppe ist für die Gebärmutterhalsveränderungen verantwortlich, die zur Bösartigkeit führen können, während eine andere Gruppe Feigwarzen verursacht.
Zusammenfassung und Ausblick
Zellveränderungen am Gebärmutterhals nach der Geburt sind ein Thema, das viele Frauen beunruhigen kann. Es ist wichtig zu wissen, dass diese Veränderungen häufig vorkommen und sich in den meisten Fällen von selbst zurückbilden. Regelmäßige Vorsorgeuntersuchungen und gegebenenfalls weiterführende Diagnostik und Behandlung sind entscheidend, um die Gesundheit des Gebärmutterhalses zu erhalten und der Entstehung von Gebärmutterhalskrebs vorzubeugen. Moderne Verfahren wie die LEEP-Konisation bieten effektive Behandlungsmöglichkeiten bei Krebsvorstufen.
Was ist eine Konisation? - Medizin ABC | Asklepios
tags: #nach #geburt #gebarmutterhals #verandert