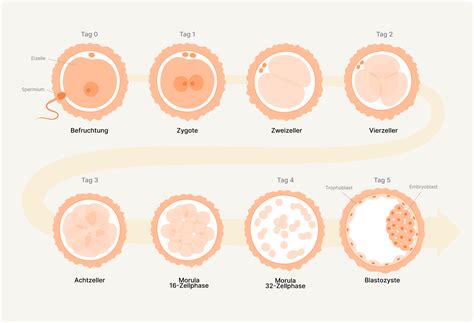
Die In-vitro-Fertilisation (IVF) ist eine Methode, bei der die Befruchtung außerhalb des Körpers, im Labor, stattfindet. Dabei treffen Eizellen und Spermien in einer Petrischale aufeinander, um einen Embryo zu bilden, der anschließend in die Gebärmutter zurückgeführt wird. Diese revolutionäre Technik wurde erstmals 1978 erfolgreich angewendet, und ihr Entwickler, Sir Robert Edwards, erhielt dafür im Jahr 2010 den Nobelpreis. Seitdem hat sich die Methodik stetig weiterentwickelt, und weltweit haben bereits Millionen von Babys dank dieser Methode das Licht der Welt erblickt.
Ein relativ neues Verfahren, das als schonender für die Patientin gilt und mit einer geringeren Medikamentengabe auskommt, ist die ICSI (Intrazytoplasmatische Spermieninjektion). Bei diesem Verfahren entfällt die vollständige hormonelle Stimulation, und die Erfolgschancen sind oft höher, wenngleich auch die Kosten deutlich intensiver sind.
Das Verfahren der künstlichen Befruchtung im Detail
Die Behandlung beginnt mit dem Zyklusbeginn der Frau. Je nach Zykluslänge finden der erste Ultraschall und eine Hormonuntersuchung statt, gefolgt von weiteren Ultraschallkontrollen zur Überwachung des Wachstums der Eibläschen. Nach der Entnahme der Eizellen informiert das Labor über die Anzahl der gewonnenen Eizellen.
Die Kinderwunschzeit kann eine erhebliche emotionale Belastung darstellen. Daher ist es vielen Kliniken ein Anliegen, die Behandlung für die Patientinnen so angenehm wie möglich zu gestalten. Eine IVF wird in der Regel nur dann empfohlen, wenn andere, sanftere Verfahren keine realistische Erfolgschance bieten. Zunächst werden stets alle schonenden Verfahren ausgeschöpft und das Vorgehen schrittweise besprochen.
IVF (In-vitro-Fertilisation)
Bei der klassischen IVF-Behandlung reifen die Eibläschen durch eine hormonelle Stimulation der Eierstöcke heran. Die Hormondosis wird individuell angepasst, abhängig von der Eizellreserve, dem Alter und eventuellen vorangegangenen Stimulationen. Das Wachstum der Eibläschen wird mittels Ultraschallkontrollen und Blutabnahmen überwacht. Die Stimulationsphase dauert in der Regel 8 bis 12 Tage. Wenn die Eibläschen die erforderliche Größe erreicht haben, wird der Zeitpunkt der Eizellentnahme festgelegt. Eine Spritze löst die letzte Reifung der Eibläschen aus. Kurz vor dem Eisprung werden die Eizellen in einem kleinen Eingriff, oft unter kurzer Narkose, aus den Eierstöcken punktiert und im embryologischen Labor weiterbehandelt.
Am Tag der Eizellentnahme gibt der Partner eine Samenprobe ab. Im Labor werden Eizellen und Spermien zusammengebracht. Am nächsten Tag kann festgestellt werden, ob eine Befruchtung stattgefunden hat.
Natürliche IVF-Behandlung
Neben der klassischen IVF gibt es auch die natürliche IVF-Behandlung (natural cycle IVF). Diese Methode ist schonender, greift kaum in den Hormonhaushalt ein und eignet sich besonders für Frauen, die keine Zyklusstörungen haben und empfindlich auf Hormonstimulationen reagieren. Sie ist auch sinnvoll bei Frauen mit geringer Eizellreserve, bei denen auch eine hohe Hormonstimulation nur wenige Eizellen hervorbringt. Ursprünglich wurden die ersten IVF-Behandlungen ohne hormonelle Stimulation durchgeführt; diese wurde später entwickelt, um die Eizellgewinnung zu erhöhen und die Schwangerschaftschancen zu verbessern. Allerdings ist die Behandlung im natürlichen Zyklus weniger erfolgsversprechend, da in der Regel nur eine oder zwei Eizellen gewonnen werden, im Vergleich zu 5-18 Eizellen bei konventioneller Hormonstimulation. Das Risiko eines vorzeitigen Eisprungs und somit des Verlusts der Eizelle liegt bei etwa 10-15 %.
Die natürliche IVF ist besser verträglich, die Eizellentnahme kann oft ohne Narkose erfolgen, und es ist einfacher, mehrere Zyklen hintereinander durchzuführen. Die Erfolgsraten sind altersabhängig: Bei Frauen bis 34 Jahre liegen die Schwangerschaftsraten bei durchschnittlich 41 %, von 35-39 Jahren bei ca. 35 % und bei 40-42-Jährigen bei ca. 20 %.
ICSI (Intrazytoplasmatische Spermieninjektion)
Die ICSI-Behandlung ist eine spezielle Form der In-vitro-Fertilisation, bei der der Ablauf für die Patientinnen derselbe ist wie bei der IVF. Der entscheidende Unterschied liegt im Labor: Bei der ICSI wird unter dem Mikroskop das beste Spermium ausgewählt und direkt in die Eizelle injiziert. Dieses Verfahren wurde ursprünglich entwickelt, um schwere männliche Unfruchtbarkeit zu behandeln.
Für wen ist die ICSI geeignet?
Für die Durchführung einer ICSI ist nur eine einzige befruchtungsfähige Samenzelle notwendig. Daher kann die Methode Paaren helfen, bei denen die Fruchtbarkeit des Mannes stark eingeschränkt ist. Auch für Paare und alleinstehende Frauen, die eine Samenspende in Anspruch nehmen möchten, ist die ICSI geeignet.
Was passiert bei der ICSI?
Vor der ICSI findet in der Regel eine Hormonstimulation statt, um die Reifung von Eizellen zu unterstützen. Sind Eizellen herangereift, wird der Eisprung medikamentös ausgelöst. Während einer lokalen Betäubung oder kurzen Narkose werden die Eizellen durch die Vagina unter Ultraschallsicht entnommen. Im Labor wird dann ein Spermium mit einer feinen Nadel direkt in die Eizelle injiziert. Das Sperma kann frisch gewonnen, aufgetaut oder aus einer TESE/MESA stammen, solange es befruchtungsfähig ist. Ob die Eizelle befruchtet wurde, lässt sich am nächsten Tag feststellen. Die befruchtete Eizelle entwickelt sich dann einige Tage im Brutschrank weiter, bevor sie mit einem feinen Katheter in die Gebärmutter eingesetzt wird.
Der Ablauf eines ICSI-Behandlungszyklus umfasst:
- Downregulation: Unterdrückung der körpereigenen Hormonproduktion und Verhinderung eines natürlichen Eisprungs.
- Stimulation der Eizellreifung: Tägliche Gabe von Hormonpräparaten über etwa 11 Tage, um mehrere Eizellen gleichzeitig zur Reifung zu bringen.
- Kontrolluntersuchungen: Regelmäßige Überprüfung von Blutwerten und Ultraschall zur Beurteilung der Eibläschen.
- Einleitung des Eisprungs: Auslösung des Eisprungs mit einer Hormonspritze, sobald genügend Eizellen herangereift sind.
- Entnahme der Eizellen: Entnahme der Eizellen aus den Eibläschen durch die Vagina unter Ultraschallsicht.
- Bereitstellung des Spermas: Gewinnung einer Samenprobe am Tag der Eizellentnahme oder Aufbereitung einer tiefgefrorenen Probe.
- Befruchtung durch Injektion: Direkte Injektion einer einzelnen Samenzelle in die Eizelle.
- Übertragung der Embryonen: Nach erfolgreicher Befruchtung werden bis zu drei Embryonen 2 bis 5 Tage nach der Eizellentnahme in die Gebärmutter übertragen.
- Bluttest und Ultraschall-Untersuchung: Feststellung einer eingetretenen Schwangerschaft und Bestätigung im Ultraschall.
Wenn die Behandlung nicht erfolgreich ist, ist eine Pause zur Erholung wichtig, um die nächsten Schritte zu planen.
PICSI-Methode
Die PICSI-Methode (Physiologische ICSI) kann bei bestimmten Paaren die Befruchtungsrate und die Qualität der Embryonen verbessern. Bei dieser Methode werden die Spermien mit einer speziellen Hyaluronsäure-Schicht in Kontakt gebracht, was die Auswahl des qualitativ hochwertigsten Spermiums unterstützen soll.
Erfolgschancen und Risiken von IVF und ICSI
Die Erfolgsraten bei künstlichen Befruchtungsverfahren sind stark vom Alter der Frau abhängig. Bei 30-jährigen Frauen liegt die durchschnittliche Geburtenrate pro Behandlungszyklus bei rund 30 %, bei 40-jährigen Frauen noch bei etwa 14 %.
Die einzelnen Behandlungsschritte bei der ICSI sind für die Frau mit wenigen gesundheitlichen Risiken verbunden. Die vorhergehende Hormonstimulation kann jedoch körperlich und emotional belastend sein. In seltenen Fällen kann es zu einem Überstimulationssyndrom (OHSS) kommen. Das Risiko für Mehrlingsschwangerschaften steigt mit der Anzahl der transferierten Embryonen. Daher empfehlen Ärzte in der Regel nur einen Embryo zu übertragen, um das Risiko für Mehrlinge und damit verbundene Komplikationen wie Frühgeburtlichkeit zu minimieren. Bei dem Transfer von zwei Embryonen liegt das Risiko für Mehrlinge durchschnittlich bei ca. 24 %, was durch den Transfer eines einzelnen Embryos auf ca. 1 % reduziert werden kann.
Kinder, die durch eine ICSI gezeugt werden, haben ein leicht erhöhtes Risiko für genetische Abweichungen oder Erkrankungen. Ob dieses Risiko tatsächlich auf die künstliche Befruchtung selbst zurückzuführen ist oder mit der zugrunde liegenden Unfruchtbarkeit des Paares zusammenhängt, wird wissenschaftlich noch diskutiert. Aktuelle Studien zeigen, dass die ICSI-Methode bei Paaren mit normaler männlicher Fruchtbarkeit keinen Vorteil gegenüber der konventionellen IVF bietet. Dies gilt auch für Frauen über 40 Jahren mit normaler männlicher Fertilität.
Das Brustkrebsrisiko scheint nach aktuellem wissenschaftlichem Stand nach IVF-Behandlungen nicht erhöht zu sein.
🧪 Wie unterscheiden sich IVF und ICSI? - Wunschkind Klinik Dr. Brunbauer
Kosten und Kostenübernahme
Die Kosten für eine ICSI-Behandlung variieren je nach Umfang und Klinik und beginnen bei etwa 3.500 Euro, können aber auch deutlich höher liegen. Ein IVF-Zyklus ist mit rund 3.300 Euro (zzgl. Anästhesie und Medikamente) deutlich günstiger. Unter bestimmten Umständen beteiligt sich die gesetzliche Krankenkasse an den Kosten. Private Krankenkassen übernehmen je nach Tarif manchmal die kompletten Kosten. Es gibt zudem Möglichkeiten, weitere Unterstützung bei einigen Bundesländern zu beantragen.
Die Kosten für künstliche Befruchtung sind als außergewöhnliche Belastung steuerlich absetzbar. Die gesetzlichen Krankenkassen übernehmen in der Regel bis zu drei IVF- oder ICSI-Versuche anteilig, sofern eine medizinische Indikation vorliegt und die Behandlung vor dem 40. Geburtstag der Frau und vor dem 50. Geburtstag des Mannes begonnen wird.
Fortschritte in der ICSI-Technologie
Weltweit wurde erstmals ein Kind geboren, das durch ein vollständig automatisiertes, fernsteuerbares System zur Intrazytoplasmatischen Spermieninjektion (ICSI) gezeugt wurde. Dieses Projekt, durchgeführt von einem interdisziplinären Team aus den USA und Mexiko, nutzt künstliche Intelligenz (KI) und digitale Fernsteuerung, um jeden der 23 Schritte des ICSI-Prozesses automatisch auszuführen. Dieses System verspricht eine Steigerung der Präzision, Effizienz und Reproduzierbarkeit der Ergebnisse, da die Qualität manueller Eingriffe stark von der Erfahrung des Embryologen abhängt.
Die erfolgreiche Geburt gelang bei einer 40-jährigen Patientin, die bereits einen erfolglosen IVF-Versuch hinter sich hatte. Die automatisierten Eingriffe wurden digital aus der Ferne gesteuert. Vier von fünf Eizellen wurden erfolgreich befruchtet, und die entwickelten Embryonen zeigten eine normale Entwicklung. Die KI spielt eine Schlüsselrolle bei der Spermienbehandlung und -auswahl.

IVF/ICSI im natürlichen Zyklus
Die Behandlung im natürlichen Zyklus basiert auf der Überwachung des weiblichen Zyklus ohne oder mit nur geringer hormoneller Stimulation. Ein erster Kontrolltermin dient der Beurteilung der Follikelgröße und der Gebärmutterschleimhaut. Bei ausreichenden Östrogenspiegeln und guten Ultraschallbefunden wird der Zeitpunkt für die Auslösung des Eisprungs und die Follikelpunktion festgelegt. In einigen Fällen kann die Gabe von Clomifen oder Letrozol die Chance auf die Gewinnung einer oder mehrerer Eizellen erhöhen, mit einem sehr geringen Risiko für Nebenwirkungen.
Die Punktion des Eierstocks erfolgt meist ohne Narkose, und die gewonnene Flüssigkeit wird sofort im IVF-Labor untersucht. Ist eine Eizelle vorhanden, werden die Spermien des Partners für die Befruchtung mittels IVF oder ICSI benötigt. Am folgenden Tag wird über das Ergebnis der Befruchtung informiert. Ein entstandener Embryo wird 2 oder 3 Tage nach der Punktion schmerzfrei in die Gebärmutter zurückgesetzt. Die Gelbkörperphase wird unterstützend mit Gelbkörperhormon behandelt.
Sollte der Eisprung bereits stattfinden oder kein Follikel vorhanden sein, muss auf den nächsten Zyklus gewartet werden. Die IVF/ICSI-Behandlung im natürlichen Zyklus fällt in der Regel nicht unter die Erstattungspflicht der gesetzlichen Krankenkassen, und die Kosten sind abhängig von der durchgeführten Befruchtungsart.
Vergleich verschiedener Methoden der künstlichen Befruchtung
Die Wahl des am besten geeigneten Verfahrens bei Unfruchtbarkeit hängt von der individuellen Situation ab. Eine sorgfältige Diagnostik beider Partner ist daher unerlässlich.
Insemination
Die Insemination wird meist bei eingeschränkter Samenmenge oder -qualität des Mannes angewendet. Bei der Frau kann eine Störung im Bereich des Gebärmutterhalses ein Grund sein. Dabei werden die Samenzellen direkt in die Gebärmutter, den Gebärmutterhals oder den Eileiter gespritzt, wo sie selbstständig zur Eizelle finden müssen. Es gibt die homologe (Samen des Ehemannes) und die heterologe (Samen eines Spenders) Insemination. Gesetzliche Krankenkassen übernehmen in der Regel nur die Kosten für die homologe Insemination.
Intratubarer Gametentransfer (GIFT)
Beim GIFT werden Eizellen und aufbereitete Samenzellen mittels Laparoskopie in die Eileiter gespritzt, wobei die Befruchtung auf natürlichem Wege erfolgt. Diese Methode wird heute seltener praktiziert, da die Erfolgsraten nicht höher sind als bei der IVF und die Risiken einer Bauchspiegelung unter Vollnarkose höher sind.
Rechtliche Rahmenbedingungen in Deutschland
Die rechtlichen Bedingungen in Deutschland schließen einige Maßnahmen aus, die in anderen Ländern erlaubt sind. Dazu gehören die genetische Untersuchung von Embryonen vor der Rückführung (Präimplantationsdiagnostik), die nur in Ausnahmefällen zulässig ist, sowie das Einfrieren oder Weiterkultivieren von bereits geteilten Embryonen. Das Klonen, die Geschlechtswahl oder Veränderungen der Erbinformationen sind ausdrücklich verboten.
Weitere Aspekte der künstlichen Befruchtung
Eine aktuelle Studie zeigt, dass die Aussichten auf ein zweites Kind nach einer ersten künstlichen Befruchtung gut sind, insbesondere wenn dafür kryokonservierte Embryonen aus der ersten Behandlung verwendet werden. Frauen mit kryokonservierten Embryonen und zusätzlicher Stimulation zeigten höhere Geburtenraten als Frauen, die mit einem frischen IVF-Zyklus begannen. Dies liegt zum Teil daran, dass die aufgetauten Embryonen biologisch von jüngerem und damit für die Prognose besseren Eizellen stammen. Zudem ist bekannt, dass bei stimulierten Frischzyklen das Endometrium nach hochdosierter Hormonbehandlung weniger empfänglich sein kann.
Die Reproduktionsmedizin verpflichtet sich zur Abschätzung von Gesundheitsrisiken für Frau und Kind, beispielsweise durch ein erhöhtes Präeklampsierisiko nach IVF-Schwangerschaften. Oberstes Ziel ist stets das gesunde Kind, nicht eine hohe Schwangerschaftsrate um jeden Preis.
In der präkonzeptionellen Beratung wird Frauen stets eine Anpassung des Lebensstils empfohlen, um die Chancen auf eine Schwangerschaft zu steigern. Dazu gehören Folsäureprophylaxe, Verzicht auf Nikotin, Anpassung von Medikamenten und ein normales Körpergewicht. Diese Empfehlungen gelten auch für Frauen, die sich ein zweites IVF-Kind wünschen.
Die Entscheidung für eine ICSI-Behandlung wird von der Ärztin oder dem Arzt anhand medizinischer Indikationen getroffen. Eine individuelle Vorbereitung des Körpers auf eine Schwangerschaft durch einen gesunden Lebensstil ist stets förderlich.