Ein unerfüllter Kinderwunsch stellt viele Paare oder alleinstehende Personen vor eine große emotionale und körperliche Herausforderung. Rund jedes siebte Paar in Deutschland ist im Laufe des Lebens davon betroffen. Wenn es auf natürlichem Weg nicht zur Schwangerschaft kommt, bietet die Reproduktionsmedizin heute verschiedene Möglichkeiten, den Kinderwunsch dennoch zu verwirklichen. Die moderne Reproduktionsmedizin kennt hierfür verschiedene Methoden, je nach individuellen gesundheitlichen Voraussetzungen. Eine wesentliche Rolle bei der Entscheidung für eine Kinderwunschbehandlung spielen auch die Kosten.
Was genau versteht man unter einer künstlichen Befruchtung? Welche unterschiedlichen Methoden der assistierten Reproduktion gibt es und wie laufen künstliche Befruchtungen ab? Welche Risiken können dadurch entstehen und wie sehen die Erfolgschancen auf eine Schwangerschaft aus? Welche Kosten kommen auf Paare mit Kinderwunsch im Detail zu und was übernehmen gesetzliche und private Krankenversicherungen?
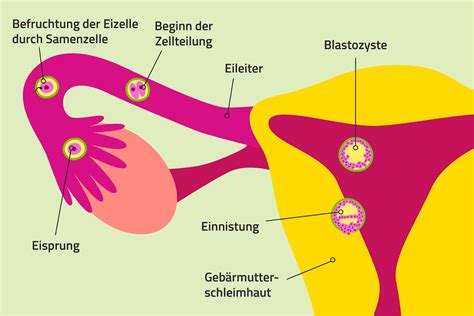
Kommt eine Schwangerschaft nicht auf natürlichem Weg durch Geschlechtsverkehr zustande, können Paare ihrem Wunsch nach einem eigenen Kind durch eine künstliche Befruchtung näherkommen. Dabei handelt es sich um einen medizinischen Eingriff zur Herbeiführung einer Schwangerschaft ohne Geschlechtsverkehr, der in einer speziellen Kinderwunschklinik oder -praxis durchgeführt wird. Dafür gibt es verschiedene Methoden der assistierten Fortpflanzung. So kann die Befruchtung innerhalb oder außerhalb des Körpers stattfinden.
Methoden der künstlichen Befruchtung
Die medizinische und technische Fortschritt macht es möglich und bietet kinderlosen Paaren im Falle einer Unfruchtbarkeit inzwischen verschiedene Methoden der sogenannten assistierten Reproduktion, kurz ART, an. In den meisten Fällen sind mehrere Versuche nötig, bis eine Frau durch eine künstliche oder assistierte Befruchtung schwanger wird.
Insemination
Bei der Insemination werden die Samenzellen des Mannes direkt in die Gebärmutter, den Gebärmutterhals oder in die Eileiter der Frau gespritzt. Die Insemination handelt es sich um eine künstliche Samenübertragung. Diese Methode der künstlichen Befruchtung wird hauptsächlich angewendet, wenn die Spermienmenge des Mannes zu gering oder die Spermienqualität unzureichend ist. So kann z. B. die Form verändert oder die Beweglichkeit eingeschränkt sein.
Die Inseminationsbehandlung gilt als schonendste und natürlichste Methode der künstlichen Befruchtung, weil die eigentliche Befruchtung auf natürlichem Wege stattfindet und nicht etwa in einer Petrischale. Die gängigste Form dieser assistierten Befruchtung ist die sogenannte intrauterine Insemination (IUI), bei der die Spermien mit einem äußerst weichen und flexiblen Katheter in die Gebärmutterhöhle übertragen werden. Die Aufgabe der Samenzellen besteht nun darin, selbstständig zur Eizelle zu gelangen und diese zu befruchten. Ihr natürlicher Weg von der Scheide durch das Gebärmutterhalssekret in die Gebärmutter wird durch diese Methode erheblich erleichtert. Eine Insemination ist schmerzfrei, einfach und unbedenklich. Es sind keine Narkose und kein operativer Eingriff erforderlich und der Vorgang dauert nur wenige Minuten.
Mediziner:innen unterscheiden zwischen zwei Formen der Insemination:
- Bei der homologen Insemination wird der Samen des Partners verwendet.
- Bei der heterologen Insemination (Fremdbefruchtung) der eines anonymen Spenders (Samenspende).
Bei der Verwendung von Spermien eines Spenders stammen die Samenzellen aus einer Samenbank. Dort werden die Spermien bis zur tatsächlichen Befruchtung in flüssigem Stickstoff tiefgefroren. Zulasten der GKV ist gemäß § 27a SGB V ausschließlich die homologe Insemination erbringbar.
In-vitro-Fertilisation (IVF)
Die In-vitro-Fertilisation (IVF) ist die klassische Form der künstlichen Befruchtung in einem Labor. Im Vorfeld der IVF findet meistens eine hormonelle Stimulation statt, damit die Eierstöcke auch genügend befruchtungsfähige Eizellen produzieren. Nun werden die Eizellen im Labor für die Befruchtung vorbereitet. Nach einem Tag wird überprüft, ob eine Befruchtung der Eizellen erfolgt ist. Die In-vitro-Befruchtung kann zum Einsatz kommen, wenn die Eileiter der Frau fehlen oder verschlossen sind. Bei einer Endometriose kann es z. B. zu einer Verklebung der Eileiter kommen, weil sich Gebärmutterschleimhaut außerhalb der Gebärmutter in den Eileitern gebildet hat.
Ablauf einer IVF-Behandlung:
- Hormonelle Stimulation: Die Eierstocksfunktion wird durch hormonelle Medikamente angeregt, meist beginnend am 2. oder 3. Zyklustag durch tägliche Injektionen. Ziel ist die Reifung mehrerer Eizellen.
- Kontrolluntersuchungen: Regelmäßige Ultraschalluntersuchungen und Bluttests überwachen das Follikelwachstum und die Hormonwerte.
- Auslösung des Eisprungs: Sobald die Follikel eine bestimmte Größe erreichen, wird der Eisprung mit einer hCG-Spritze ausgelöst.
- Eizellentnahme: Etwa 34-36 Stunden nach der Auslösespritze erfolgt die Entnahme der Eizellen mittels Follikelpunktion unter Sedierung oder leichter Narkose.
- Samengewinnung und -aufbereitung: Am Tag der Eizellentnahme wird eine frische Samenprobe vom Partner gewonnen und im Labor aufbereitet.
- Befruchtung im Labor: Die entnommenen Eizellen werden mit den aufbereiteten Samenzellen zusammengebracht. Bei klassischer IVF findet die Befruchtung eigenständig statt.
- Embryotransfer: Etwa 3 bis 5 Tage nach der Befruchtung werden ein oder - seltener - zwei Embryonen vorsichtig mit einem dünnen Katheter in die Gebärmutter übertragen.
- Schwangerschaftstest: Zehn bis 14 Tage nach dem Embryotransfer erfolgt ein Bluttest zur Feststellung einer Schwangerschaft.
Die Methode eignet sich zum Beispiel, wenn die Eizellen der Frau auf natürlichem Weg nicht in die Gebärmutter gelangen können, etwa weil die Eileiter verschlossen sind. Allerdings muss sich im Ejakulat des Mannes eine Mindestzahl von Spermien befinden, die beweglich sind und eine bestimmte Form haben.
Intrazytoplasmatische Spermieninjektion (ICSI)
Die Intrazytoplasmatische Spermieninjektion (ICSI) ist eine abgewandelte Form der IVF. Der sonstige Ablauf der ICSI-Methode ist dem der IVF sehr ähnlich. Im ersten Schritt dieser Kinderwunschbehandlung wird eine hormonelle Stimulation bei der Frau durchgeführt, dann werden die reifen Eizellen per Follikelpunktion entnommen und für die Befruchtung präpariert. Parallel zu dem Prozedere werden die Samenzellen beim Mann durch Masturbation, TESE oder MESA (operative Verfahren zur Spermiengewinnung) entnommen und ebenfalls im Labor aufbereitet, damit Spermien von guter Qualität bei der Behandlung zum Einsatz kommen. Der Unterschied zur klassischen IVF besteht darin, dass im Labor ein einzelnes Spermium direkt in die Eizelle gespritzt wird. Dieser Eingriff erfolgt unter einem Mikroskop mit einer speziellen Kanüle.
Die ICSI kommt dann zum Einsatz, wenn der Mann zu wenige Samenzellen in seinem Ejakulat aufweist oder ein Verschluss der Samenleiter vorliegt. Auch wenn Versuche der IVF-Methode erfolglos blieben, kann die ICSI Anwendung finden. Reproduktionsmediziner:innen wenden die Technik zum Beispiel an, wenn der männliche Partner zu wenig Samenzellen in seinem Ejakulat oder einen Verschluss der Samenwege hat. In rund 25 Prozent der Fälle kann mit diesem Verfahren eine Schwangerschaft herbeigeführt werden.
Weitere Methoden
Daneben gibt es noch den sogenannten Intratubaren Gametentransfer (GIFT). Dabei werden der Frau Eizellen entnommen, die dann mit aufbereiteten Spermien in den Eileiter gespritzt werden. Bei der GIFT werden der Frau mit Hilfe einer Laparoskopie (Bauchspiegelung) Eizellen entnommen. Diese werden dann, zusammen mit aufbereiteten Samenzellen des Partners in einen oder in beide Eileiter gespritzt. Die Befruchtung erfolgt dann auf natürlichem Wege. Da die Erfolgsraten dieser Methode nicht höher liegen als bei der IVF, mit einer Bauchspiegelung unter Vollnarkose aber höhere Komplikationsrisiken einhergehen, wird der intratubare Gametentransfer heute nicht mehr oft praktiziert.
Der Ablauf einer künstlichen Befruchtung im Detail
Der genaue Ablauf einer künstlichen Befruchtung richtet sich nach der gewählten Methode. Zunächst erfolgen alle erforderlichen Untersuchungen der Ursachen für die Unfruchtbarkeit. Vor einer künstlichen Befruchtung steht in der Regel ein sogenanntes Zyklusmonitoring, um die Vorgänge während des weiblichen Monatszyklus genau zu beobachten. Innerhalb eines Zyklus werden dafür mehrfach Ultraschallaufnahmen und Blutuntersuchungen zur Hormonbestimmung in der Arztpraxis durchgeführt.
1. Vorbereitung und Diagnostik
Vor Beginn der Stimulation wird eine Ultraschalluntersuchung der Eierstöcke und der Gebärmutter durchgeführt. Diese erfolgt meistens mit Beginn der Menstruationsblutung, also an Zyklustag eins, zwei oder drei. Hierbei werden u. a. die Anzahl der Eibläschen (Follikel) und die Gebärmutter beurteilt sowie Zysten ausgeschlossen.
Verschiedene Untersuchungen und/oder Tests bei Ärztinnen bzw. Ärzten mit entsprechender Spezialisierung (z. B. Gynäkologie, Andrologie, Reproduktionsmedizin, Urologie) können helfen, die Ursachen der Unfruchtbarkeit von Frau und/oder Mann herauszufinden. Eine genaue Diagnostik erfolgt bei Frauen in einer gynäkologischen Arztpraxis und bei Männern bei einem:einer Fachärzt:in für Urologie oder Andrologie.
2. Hormonelle Stimulation
Die Stimulationsbehandlung soll das Wachstum mehrerer Eibläschen in den Eierstöcken anregen und die Reifung der darin befindlichen Eizellen bewirken. In der Regel wird hierfür ein follikelstimulierendes Hormon (FSH) verwendet. Die Gabe des Medikamentes erfolgt dabei oft in Form einer täglichen Injektion, die Sie selbstständig zu Hause vornehmen können. Hormonelle Störungen sind eine häufige Ursache von Fruchtbarkeitsstörungen. Bei Frauen kann dadurch die Eizellreifung eingeschränkt sein oder der Eisprung ausbleiben. Bei Männern liegt möglicherwiese ein Testosteron-Mangel vor, der ursächlich für die Unfruchtbarkeit ist. Das Ziel der hormonellen Stimulation ist die Unterstützung der Eizellreifung, damit befruchtungsfähige Eizellen entstehen und ein Eisprung ausgelöst wird. Der:die behandelnde Ärzt:in entscheidet über die Zusammensetzung, Dosierung und Einnahme in Form von Tabletten oder Injektionen. Dafür gibt es verschiedene sogenannte Stimulationsprotokolle wie das kurze und das lange Protokoll, die sich über etwa vier bzw. sechs Wochen erstrecken.
Während der Stimulationsphase wird das Ansprechen der Eierstöcke auf die Medikamente durch Ultraschall- und ggf. auch durch Hormonuntersuchungen überwacht. Anhand der Untersuchungsergebnisse entscheidet Ihr behandelnder Arzt bzw. Um einen vorzeitigen Eisprung zu verhindern, erhalten Sie neben dem FSH ein weiteres Medikament, das entweder als Injektion oder als Nasenspray gegeben wird (GnRH-Antagonist bzw. -Agonist).
3. Eizellentnahme und Samengewinnung
Wenn die Eibläschen eine bestimmte Größe erreicht haben und die Hormonwerte entsprechend angestiegen sind, wird die Eizellentnahme geplant. Nun müssen Sie sich zu einer von uns festgelegten Uhrzeit die so genannte „Auslösespritze“, meistens HCG (humanes Choriongonadotropin), geben. HCG bewirkt in diesem Fall die endgültige Reifung der Eizellen. Etwa 36 Stunden nach der HCG-Injektion wird die Follikelpunktion zur Eizellentnahme vorgenommen.
Für eine künstliche Befruchtung außerhalb des weiblichen Körpers ist eine Entnahme von Eizellen erforderlich. Bei der Eizellenentnahme der Frau können entweder reife oder unreife Eizellen bzw. Sollen reife Eizellen entnommen werden, erfolgt im Vorfeld meistens die bereits beschriebene hormonelle Stimulation. Die gängige Methode zur Entnahme reifer Eizellen ist die sogenannte Follikelpunktion. Dabei handelt es sich um einen kleinen, ambulant durchgeführten Eingriff, der in der Regel unter einer kurzen, etwa zehnminütigen Kurznarkose vorgenommen wird.
Die Entnahme von Samenzellen des Mannes kann über verschiedene Wege erfolgen. Sind in dem Ejakulat keine brauchbaren Spermien enthalten, kann unter Umständen eine operative Entnahme von Samenzellen erfolgen. Bei der „Testikulären Spermienextraktion“, kurz TESE (engl.: Testicular Sperm Extraction), werden die Samenzellen direkt aus den Hoden genommen. Die TESE ist eine einfache, ambulant durchgeführte OP mit lokaler Betäubung. Bei der „Mikrochirurgischen Epididymalen Spermienaspiration“ oder MESA (engl.: Microsurgical Epididymal Sperm Aspiration) wird der Samen aus den Nebenhoden gewonnen - etwa bei verschlossenen oder nicht vorhandenen Samenwegen.
4. Befruchtung im Labor
Bei der eigentlichen künstlichen Befruchtung können die bereits beschriebenen Methoden zum Einsatz kommen. Bei den Methoden IVF und ICSI erfolgt die Zusammenführung von Eizellen und Samenzellen außerhalb des weiblichen Körpers. Bei der IVF-Therapie, die auch als Befruchtung im Reagenzglas bezeichnet wird, werden Ei- und Samenzellen in einem Glasschälchen zusammengebracht, wo sie auf natürlichem Weg verschmelzen sollen. Bei der GIFT-Methode werden zuerst Spermien und Eizellen entnommen und dann voneinander getrennt in einen Eileiter eingespült.
Am Morgen nach der Eizellentnahme werden die Eizellen auf Befruchtungszeichen kontrolliert. Beim normalen Befruchtungsprozess entfalten sich mütterliche und väterliche Erbsubstanz und werden als zwei kugelförmige „Vorkerne“ in der Eizelle sichtbar. Im Rahmen einer ärztlichen Einzelfallbewertung unter Berücksichtigung des individuellen Prognoseprofils der Patientin kann die Zahl der Befruchtungsversuche nun so gewählt werden, dass nach Möglichkeit die gewünschte Zahl von ein oder zwei entwicklungsfähigen Embryonen für den Embryotransfer entsteht.
5. Embryotransfer und Schwangerschaftstest
Bei einer künstlichen Befruchtung nach dem IVF- oder ICSI-Verfahren müssen die befruchteten Eizellen in die Gebärmutterhöhle übertragen werden. Vor dem Rücktransfer kommen die befruchteten Eizellen üblicherweise für zwei oder drei Tage in einen Brutschrank des Labors. Ein längeres Verbleiben über fünf Tage im Brutschrank hat sich inzwischen als vorteilhaft erwiesen, weil sich die Embryonen in einem fortgeschrittenen Stadium der Entwicklung befinden, dem sogenannten Blastozystenstadium. Studien zeigen, dass die Übertragung von Blastozysten die Wahrscheinlichkeiten einer Schwangerschaft und einer Lebendgeburt erhöht. Nach fünf Tagen ist die Einnistungsrate in der Gebärmutter höher und die Gebärmutterschleimhaut gilt in dieser Zeit als besonders aufnahmefähig.
Der Embryo- bzw. Blastozystentransfer ist ein schmerzfreier Eingriff, dauert nur wenige Minuten und kann ohne Narkose durchgeführt werden. Der:die behandelnde Reproduktionsmediziner:in setzt bei diesem Transfer üblicherweise ein bis maximal drei Embryonen in die Gebärmutter ein. Zehn bis 14 Tage nach dem Embryotransfer (je nachdem, ob er mit einem frühen oder späteren Embryo durchgeführt wurde) erfolgt ein Schwangerschaftstest per Blutentnahme.
La fécondation chez l'humain (animation 3D)
Ursachen für Unfruchtbarkeit
Die Gründe, die eine künstliche Befruchtung erforderlich machen, sind vielseitig und komplex. Sowohl bei Frauen als auch bei Männern gibt es zahlreiche Ursachen für einen unerfüllten Kinderwunsch. Die Ursachen liegen je zu 40 Prozent bei der Frau, dem Mann und zu zehn Prozent bei beiden Partnern.
Ursachen bei der Frau
- Zyklusstörungen
- Eierstockschwäche oder Veränderungen der Eierstöcke bzw. Eileiter
- Organische Defekte oder Gewebeveränderungen an Gebärmutter oder Gebärmutterhals
- Gelbkörperschwäche (Progesteronmangel)
- Endometriose (Erkrankung der Gebärmutterschleimhaut)
- Hormonelle Erkrankungen oder Stoffwechselstörungen, z. B. Schilddrüsenfehlfunktion
- Unbehandelte Infektionen durch Bakterien, z. B. durch Chlamydien
Ursachen beim Mann
- Hormonelle Erkrankungen oder Stoffwechselstörungen wie Diabetes, Testosteronmangel oder Prolaktinüberschuss (Hyperprolaktinämie)
- Mäßige Qualität des Spermas oder verminderte Spermienproduktion, z. B. durch Hodenentzündungen oder hormonelle Störungen
- Samenleiterverschluss
- Antikörper gegen Samenzellen
- Genetische Anomalien
- Infektionskrankheiten
- Operationen
Ursachen durch Lifestyle & Job
- Emotionale Belastungen oder Erschöpfung
- Ungesunder Lebensstil, übermäßiger Konsum von Alkohol und Nikotin
- Missbrauch von Drogen, dazu zählen auch Anabolika
- Über- oder Untergewicht
- Schwere körperliche Belastungen
- Umweltgifte und Schadstoffe
- Anwendung bestimmter Medikamente
Erfolgschancen und Risiken
Inwieweit eine künstliche Befruchtung erfolgreich verläuft, lässt sich schwer vorhersagen, weil die Erfolgsrate auch immer von verschiedenen Faktoren abhängt. Insbesondere das Alter wirkt sich negativ auf die Erfolgsquote aus. Bei Frauen, die älter als 45 Jahre sind, sinkt die Chance auf eine Schwangerschaft deutlich, weil die Qualität der Eizellen immer schlechter wird.
Die durchschnittliche Erfolgsrate bei der intrauterinen Insemination liegt zwischen 5 und 10 Prozent. Die Grundlage für die Erfolgschancen auf eine Schwangerschaft oder Geburt durch eine IVF oder ICSI ist der Embryotransfer. Die Schwangerschaftsrate liegt bei einem Transfer von zwei Embryonen bei rund 32 Prozent, die Geburtenrate bei ca. 20-25 Prozent.
Risiken einer künstlichen Befruchtung
Eine künstliche Befruchtung geht mit einigen Risiken einher und kann sowohl den Körper als auch die Psyche belasten. Die Verfahren greifen mitunter stark in den weiblichen Organismus ein und können Nebenwirkungen, z. B. durch die Hormongaben, hervorrufen. Sowohl bei der herkömmlichen IVF- als auch bei der ICSI-Behandlung kann es zu einer erhöhten Fehlbildungsrate kommen. Zu dem Ergebnis kommt der Gemeinsame Bundesausschuss (G-BA), das oberste Beschlussgremium im deutschen Gesundheitswesen, nach einer Überprüfung. Bei beiden Verfahren ist das Risiko dafür gleichermaßen erhöht. In die Richtlinien zur Künstlichen Befruchtung wurde daher für Ärztinnen und Ärzte, die reproduktionsmedizinische Leistungen anbieten, die Verpflichtung aufgenommen, über das erhöhte Fehlbildungsrisiko bei ICSI oder IVF im Vergleich zur natürlichen Empfängnis zu informieren.
- Überstimulationssyndrom (OHSS): Eine unnatürliche Vergrößerung der Eierstöcke und Elektrolytstörung, die mit Symptomen wie Bauchschmerzen, Übelkeit und Blähungen einhergehen kann.
- Bakterielle Infektionen
- Verletzung von Blase, Darm oder Blutgefäßen
- Erhöhte Fehlgeburtenrate, meist altersbedingt
- Psychische Belastungen durch Hoffnung, Enttäuschung und lange Wartezeiten
Tatsache ist, dass eine einzige künstliche Befruchtung nur selten zum Erfolg führt. Statistisch glückt eine Schwangerschaft durch künstliche Befruchtung erst nach mehreren Versuchen. Mit steigendem Alter von Frau und Mann steigt zudem das Risiko für Fehlgeburten oder genetische Anomalien, daher sollte eine künstliche Befruchtung idealerweise bis zum Alter von 35 Jahren erfolgen.
Kosten und Kostenübernahme
Bei einer künstlichen Befruchtung können enorme Kosten entstehen. Kommen Verfahren der assistierten Befruchtung zur Anwendung, können sich die Kosten auf mehrere tausend Euro belaufen. Unter strengen Auflagen übernehmen die gesetzlichen Krankenversicherungen einen Teil der Kosten.
Die Kosten für eine künstliche Befruchtung variieren - teilweise sogar stark. Sie hängen einerseits von der Methode ab, aber auch von der behandelnden Praxis oder dem Kinderwunschzentrum. Ins Gewicht fallen vor allem die Kosten für das behandelnde Personal, für Material, technische Mittel, Medikamente, aber auch für die Lagerung von Samen- oder Eizellen.
Die Kosten für eine künstliche Befruchtung werden zu mindestens 50 Prozent und teilweise bis zu 100 Prozent von gesetzlichen Krankenkassen übernommen. Eine Voraussetzung hierfür ist, dass Mann und Frau verheiratet sind. Die Frau muss jünger als 40 und der Mann jünger als 50 Jahre sein. Vor Beginn der Behandlung muss der Krankenkasse ein sogenannter Behandlungsplan vorgelegt werden. Der Behandlungsplan wird im Kinderwunschzentrum erstellt.
Eine künstliche Befruchtung in Deutschland bedeutet Kosten von durchschnittlich 2.000 Euro pro Behandlung. Eine Insemination ohne Hormonstimulation kostet circa 200 Euro, die Kosten für eine Samenübertragung mit Hormonbehandlung belaufen sich bereits auf 1.000 Euro (inklusive Medikamente). Bei der „In-Vitro-Befruchtung“ liegen die Kosten bei rund 3.000 Euro pro Zyklus.
Da für einen Schwangerschaftserfolg in der Regel mehrere Versuche nötig sind, liegen die Kosten einer erfolgreichen künstlichen Befruchtung insgesamt häufig bei 10.000 bis 30.000 Euro. Wichtig in diesem Zusammenhang ist auch die Kostenübernahme der Krankenkassen für die Arzneimittel oder Hormonpräparate. Nur für Kinderwunschbehandlung zugelassene Präparate sind erstattungsfähig. Das gilt auch für die Progesteron-Präparate zum Erhalt der Schwangerschaft nach einem positiven Schwangerschaftstest. Die Kosten für das Progesteron übernimmt die gesetzliche Krankenkasse zu 100 Prozent bis zur 12. Schwangerschaftswoche, aber eben nur dann, wenn es sich um ein zugelassenes Präparat handelt.
Rechtliche Rahmenbedingungen
Die rechtlichen Bedingungen für eine künstliche Befruchtung sind in den Ländern Europas unterschiedlich geregelt. In Deutschland regelt das Embryonenschutzgesetz (ESchG) die Fortpflanzungsmedizin. Die Bundesärztekammer, der Bundesausschuss der Ärzte sowie Krankenkassen haben für die künstliche Befruchtung strenge Richtlinien erlassen.
Verboten sind eine künstliche Befruchtung mit fremden Eizellen, die Leihmutterschaft, das Klonen von Embryonen und die Spermienauswahl nach Geschlecht. Eine Ausnahme sind gravierende Gendefekte. Verboten ist auch die genetische Untersuchung von künstlich befruchteten Embryonen (Präimplantationsdiagnostik), bevor sie wieder in die Gebärmutter eingesetzt werden. Grundsätzlich ist die Präimplantationsdiagnostik nur in besonderen Fällen und mit Genehmigung der Ethikkommission möglich. Auch das Implantieren von mehr als drei Embryonen ist gesetzlich untersagt, ebenso wie das Einfrieren von Eizellen, die sich bereits geteilt haben - wenn sich ein Embryo also schon entwickelt.
tags: #manuelle #befruchtung #beim #frauenarzt