Der Gestationsdiabetes mellitus (GDM), auch Schwangerschaftsdiabetes genannt, stellt eine häufige Herausforderung in der Schwangerschaft dar. In Deutschland entwickeln etwa 13 bis 15 % aller Schwangeren im Verlauf der Schwangerschaft einen GDM. Die bisherige Praxis sah ein routinemäßiges GDM-Screening zwischen der 24. und 28. Schwangerschaftswoche (SSW) vor. Dieses Zeitfenster wurde jedoch oft als zu spät erachtet, da pathophysiologische Prozesse bereits klinisch manifest sein und somit relevante Komplikationen nicht mehr rechtzeitig verhindert werden konnten. Unbehandelt kann GDM erhebliche Risiken für Mutter und Kind mit sich bringen, darunter Makrosomie, Atemnotsyndrom, Schulterdystokie, Frühgeburt, hypertensive Schwangerschaftserkrankungen, neonatale Hypoglykämie sowie langfristig ein erhöhtes Typ-2-Diabetes-Risiko sowohl bei der Mutter als auch beim Kind.
Neue Leitlinie: Fokus auf Prävention durch frühe GDM-Erkennung
Mit der im Juni 2025 veröffentlichten Aktualisierung der AWMF S2e-Leitlinie 085-002 erfolgt ein deutlicher Richtungswechsel in der GDM-Diagnostik. Unter der Federführung der Deutschen Gesellschaft für Ultraschall in der Medizin e.V. (DEGUM) und der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe e.V. (DGGG) wird nun ein frühes GDM-Screening im Rahmen des regulären Ersttrimesterscreenings empfohlen - konkret zwischen der 11. und 13+6 SSW. Diese Neuregelung adressiert gezielt eine bisher diagnostisch unterversorgte Frühphase der Schwangerschaft, in der GDM pathophysiologisch häufig bereits angelegt ist. Die Empfehlung basiert auf neuer Evidenz und zielt auf eine frühere Identifikation sowie eine effektive Intervention bei Risikopatientinnen ab.
Professor Dr. med. Constantin von Kaisenberg, Leitlinienbeauftragter der DEGUM und Hauptautor, betont, dass Gestationsdiabetes nicht als Spätkomplikation, sondern als eine häufig bereits zu Beginn der Schwangerschaft entstehende Erkrankung zu betrachten sei. Die Integration des Screenings in das Ersttrimester-Screening ermöglicht somit die frühzeitige Erkennung eines weiteren zentralen Risikos, neben Fehlbildungen, Chromosomenstörungen, Präeklampsie und Wachstumsrestriktionen.
Zielgerichtete Risikostratifikation: Wer profitiert von der Frühdiagnose?
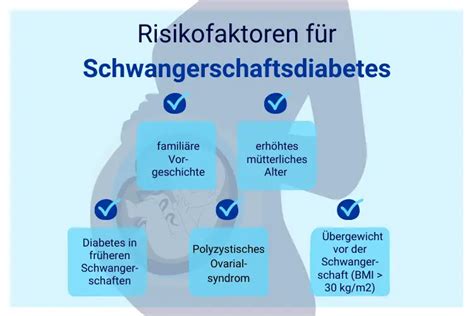
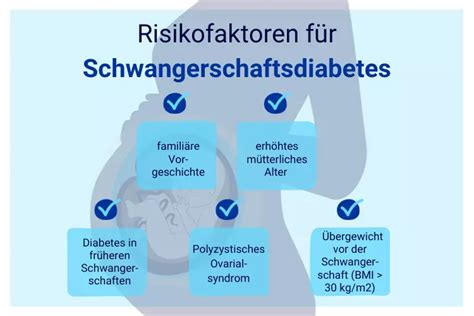
Im Rahmen des erweiterten Ersttrimesterscreenings werden künftig nicht nur fetale Fehlbildungen, Chromosomenstörungen, Präeklampsie und Wachstumsrestriktionen erfasst, sondern auch ein gezieltes Screening auf GDM durchgeführt. Ein zentrales Instrument ist dabei die systematische Anamneseerhebung typischer Risikofaktoren. Dazu zählen:
- Body-Mass-Index (BMI) ≥ 30 kg/m²
- GDM in einer vorangegangenen Schwangerschaft
- Positive Familienanamnese für Typ-2-Diabetes
- Polyzystisches Ovarialsyndrom (PCOS)
- Zugehörigkeit zu einer Hochrisikopopulation
Bei Vorliegen einer entsprechenden Risikokonstellation wird die Durchführung eines oralen Glukosetoleranztests (75 g-oGTT) bereits zwischen der 11. und 13+6 SSW empfohlen. Alternativ, beispielsweise bei Ablehnung oder Kontraindikation des oGTT, kann eine orientierende Diagnostik mittels HbA1c (> 5,7 %) und Nüchternglukose (> 95 mg/dl) erfolgen. Die Kombination dieser Faktoren soll eine frühzeitige Selektion derjenigen Schwangeren ermöglichen, die von einer präventiven Intervention profitieren können.
Neue Grenzwerte für die Frühdiagnose von GDM
Zur Identifikation eines GDM im ersten Trimenon gelten modifizierte Grenzwerte. Ein GDM gilt als diagnostiziert, wenn im 75 g-oGTT zwischen 11-13+6 SSW mindestens einer der folgenden Werte überschritten wird:
- Nüchternblutzucker ≥ 95 mg/dl (5,3 mmol/l)
- 1-Stunden-Wert ≥ 191 mg/dl (10,6 mmol/l)
- 2-Stunden-Wert ≥ 162 mg/dl (9,0 mmol/l)
Diese Schwellenwerte basieren auf aktuellen internationalen Empfehlungen und sollen helfen, eine Hochrisikopopulation frühzeitig zu erfassen.
Klinisches Vorgehen bei positiver Frühdiagnose: Intervention statt Abwarten
Im Falle einer positiven Diagnose empfiehlt die Leitlinie umgehende Maßnahmen. Hierfür ist ein gestuftes Therapievorgehen vorgesehen:
- Diätetische Schulung und Ernährungsumstellung
- Anleitung zur Blutzuckerselbstkontrolle
- Empfehlung zu regelmäßiger körperlicher Aktivität
- Insulintherapie bei persistierend erhöhten Werten
Ein erneuter oGTT im zweiten Trimenon entfällt bei einer frühen Diagnosestellung und eingeleiteter Therapie. Zeigt der frühe oGTT keine Auffälligkeiten, soll wie bisher das konventionelle GDM-Screening zwischen 24. und 28. SSW erfolgen.
Besonders profitieren laut Professor Dr. med. Constantin von Kaisenberg Schwangere mit erhöhtem Risiko: In dieser Gruppe konnte durch frühe Intervention die Rate an neonatalmedizinischen Risiken signifikant gesenkt werden. So wurden unter anderem Makrosomie und neonatales Atemnotsyndrom um bis zu 50 % reduziert. Ebenso sinkt die Rate für das Risiko weiterer Komplikationen wie Kaiserschnitt, Frühgeburt oder Schulterdystokie sowie das langfristige Risiko für Typ-2-Diabetes bei Mutter und Kind.
Diabetes einfach erklärt (explainity® Erklärvideo)
Ultraschall als diagnostische Schnittstelle
Die Integration des GDM-Screenings in das bestehende Ersttrimesterscreening betont die Rolle des Ultraschalls als zentrales diagnostisches Element. Die DEGUM hebt die Bedeutung des Ultraschalls als sicheres, nicht-invasives Verfahren hervor, das - kombiniert mit Laborparametern - eine individualisierte Risikobewertung ermöglicht. Die frühzeitige Kombination mit Screening auf Fehlbildungen, Präeklampsie und Wachstumsrestriktion stellt eine Erweiterung des pränatalmedizinischen Verständnisses dar.
Hintergrund: Gestationsdiabetes und seine Risiken
Gestationsdiabetes (= Schwangerschaftsdiabetes) ist eine Störung im Zuckerstoffwechsel, die erstmalig während der Schwangerschaft auftritt oder diagnostiziert wird. Aufgrund der verminderten Insulinwirkung muss der Körper vermehrt Insulin produzieren. Wenn dies nicht möglich ist, entstehen erhöhte Blutzuckerwerte und eventuell ein Diabetes. Eine steigende Prävalenz von GDM wird beobachtet; im Jahr 2011 wurde Gestationsdiabetes bei 4,4 % der Schwangeren diagnostiziert. Die Pathophysiologie entspricht größtenteils der eines Typ-2-Diabetes. Es wird angenommen, dass eine präkonzeptionell herabgesetzte Insulinsensitivität durch eine ab der 20. Schwangerschaftswoche physiologisch zunehmende Insulinresistenz verstärkt wird und durch die endogene Insulinsekretion nicht mehr kompensiert werden kann. Ernährung und Bewegung der Frauen spielen neben einer genetischen Disposition eine wichtige Rolle bei der Entstehung, ebenso wie ein verändertes Hormonmilieu. Aufgrund der metabolischen Veränderungen und dem Vorliegen von gleichen Risikofaktoren wie für den Typ-2-Diabetes wird der GDM auch als ein Prä-Typ-2-Diabetes angesehen.
Zu den Risikofaktoren zählen unter anderem Alter, Übergewicht, GDM in vorangegangenen Schwangerschaften, körperliche Inaktivität und Typ-2-Diabetes in der erstgradigen Verwandtschaft. Entscheidend ist eine frühzeitige Erkennung und Behandlung, da Komplikationen wie rezidivierende Harnwegsinfekte, ein hohes Risiko für Candida-Infektionen, Frühgeburt, Fehlbildungen beim Kind, Geburtskomplikationen wie die Schulterdystokie oder eine bleibende Stoffwechselstörung bei der Mutter die Folge sein können. Gestationsdiabetikerinnen haben darüber hinaus ein Risiko von 40 %, bei einer weiteren Schwangerschaft erneut Gestationsdiabetes zu entwickeln. Kinder, die intrauterin erhöhten Glukosewerten ausgesetzt sind, haben außerdem ein erhöhtes Risiko für Typ-2-Diabetes und Adipositas.
Jede fünfte Schwangere mit GDM muss Insulin zuführen. Frauen mit einem Insulin-behandelten, Autoantikörper-negativen Gestationsdiabetes haben laut der prospektiven Deutschen Gestationsdiabetes-Studie ein Risiko von 61 %, innerhalb von drei Jahren postpartal einen Typ-2-Diabetes zu entwickeln. Das Risiko ist damit 7- bis 10-fach erhöht gegenüber glukosetoleranten schwangeren Frauen. In einer weiteren Schwangerschaft liegt das Wiederholungsrisiko bei bis zu 50 %. Dabei erhöht die Ethnizität, wie aus Asien oder Lateinamerika, das Risiko auf bis zu 84 %. Eine frühzeitige Diagnose wird angestrebt. Gestationsdiabetikerinnen sind Risikoschwangere und sollten in einer Klinik entbinden, die diabetologisch erfahren ist.
Screening und Diagnostik: Früher als bisher
Ein Screening zwischen der 24. und 28. Schwangerschaftswoche soll eine rechtzeitige Diagnose erleichtern, da die meisten Frauen keine typischen Symptome zeigen. Lange war der Glukosetoleranztest eine empfohlene Selbstzahlerleistung, wodurch viele Gestationsdiabetikerinnen unentdeckt blieben. Im März 2012 wurde vom Gemeinsamen Bundesausschuss (G-BA) der 50-g-Glukose-Screeningtest in die Mutterschaftsrichtlinien aufgenommen, und seither werden die Kosten für diesen Test von den Krankenkassen übernommen. Bei diesem Screeningtest wird die Plasmaglukosekonzentration eine Stunde nach oraler Gabe von 50 g Glukoselösung bestimmt. Der Test ist unabhängig vom Zeitpunkt der letzten Mahlzeit und muss nicht nüchtern erfolgen. Ein Blutglukosewert von ≥ 135 mg/dl (7,5 mmol/l) gilt als positives Screening und erfordert einen anschließenden diagnostischen 75-g-oGTT. Bei einem Ergebnis von 201 mg/dl (11,1 mmol/l) und höher entfällt der 75-g-oGTT. Die Diagnose GDM wird bei dem 75-g-oGTT bereits bei einem erhöhten Blutzuckerwert gestellt.
Der bisher im Rahmen der Schwangerenvorsorge häufig durchgeführte Uringlukosetest wird nicht empfohlen. Auch eine reine Nüchtern-Blutglukosebestimmung als genereller Screeningtest ist wegen der geringen Spezifität ungeeignet. Zur Diagnostik werden ausschließlich Blutglukosewerte aus dem venösen Plasma oder aus dem venösen Vollblut mit Umrechnung in venöse Plasmawerte eingesetzt. Die kapilläre Bestimmung aus dem Handmessgerät ist wegen Ungenauigkeiten abzulehnen.
Therapie des Gestationsdiabetes
Die Einstellung und Betreuung der Schwangerschaftsdiabetikerinnen sollte grundsätzlich von Diabetologen und Gynäkologen vorgenommen werden. Das Therapieziel ist eine Normalisierung der Blutglukosewerte ohne Ketose oder Hypoglykämien und eine empfohlene, am Ausgangs-BMI orientierte Gewichtszunahme in der Schwangerschaft, um ein normales Wachstum des Fetus zu gewährleisten. In etwa 85 % der Fälle reicht die diätetische Behandlung des Schwangerschaftsdiabetes aus, um die Blutzuckernormalisierung zu erzielen. Eine individuelle Ernährungsberatung ist daher notwendig. Die empfohlene Nährstoffverteilung sieht 40-50 % Kohlenhydrate, 20 % Proteine und 30-35 % Fett vor. Vor allem die postprandialen Glukosewerte können unter Reduktion der Kohlenhydrate gesenkt werden. Diese Basistherapie wird in der Regel über einen Zeitraum von zwei Wochen durchgeführt, unter Berücksichtigung von Blutzuckerselbstkontrollen und biometrischen Daten von Fetus und der Schwangeren selbst.
Können durch diese Maßnahmen die Stoffwechselziele nicht erreicht werden, wird eine Insulintherapie begonnen. Orale Antidiabetika sind in der Schwangerschaft in Deutschland nicht zugelassen. In manchen Fällen kann ein Insulintherapiebeginn auch sofort notwendig sein. Von entscheidender Bedeutung für die Qualität der Behandlung ist die Teilnahme an einer Schulung in einem Diabetologischen Zentrum oder einer Schwerpunktpraxis, in der die Patientinnen sowohl bezüglich einer Ernährungsumstellung als auch hinsichtlich der Messung mit den Handmessgeräten zu Hause geschult werden. Die Zielwerte für die Blutzuckereinstellung sind 65 bis 95 mg/dl nüchtern, weniger als 140 mg/dl eine Stunde und unter 120 mg/dl zwei Stunden postprandial.
Große Bedeutung hat in diesem Zusammenhang auch die Bewegungstherapie. Empfohlen werden in jedem Fall ein zügiger Spaziergang von mindestens 30 Minuten Dauer dreimal in der Woche. Die Therapie des Schwangerschaftsdiabetes wird nicht nur durch Messungen der Stoffwechselwerte und über die Gewichtsentwicklung der Schwangeren kontrolliert, sondern auch durch regelmäßige Ultraschallmessungen des Kindes.
Nachsorge und langfristige Risiken
In den meisten Fällen bildet sich die Glukosetoleranzstörung nach der Entbindung zurück, das erhöhte Risiko für Typ-2-Diabetes bleibt aber bestehen. Es wird daher sechs bis zwölf Wochen post partum ein 75-g-oGTT empfohlen. Dieser sollte unabhängig vom Stillen durchgeführt werden. Weitere postpartale Kontrollen der Glukosetoleranz sind erforderlich: Bei einer normalen Glukosetoleranz post partum sollten Kontrollen alle zwei bis drei Jahre durchgeführt werden. Liegt bereits eine gestörte Glukosetoleranz vor, wie IFG (impaired fasting glucose) oder IGT (impaired glucose tolerance), sollte eine Diabetesdiagnostik jährlich erfolgen. Bei einer weiteren Schwangerschaft ist eine Hyperglykämiediagnostik bereits bei der Erstvorstellung im ersten Trimester notwendig.
Prävention und neue Verträge
Regelmäßiger Sport vermindert das Risiko für GDM. Liegen keine Kontraindikationen vor, wie u. a. vorzeitige Wehen, Blutdruckanstieg oder Blutungen, kann der Sport in der Schwangerschaft fortgesetzt oder auch begonnen werden. Aus gesellschaftlicher Sicht ist es besonders wichtig, sowohl primär präventive als auch sekundär präventive Konzepte zu entwickeln, um die Volkskrankheit Typ-2-Diabetes einzudämmen. In der prospektiven Deutschen Gestationsdiabetes-Studie konnten Wissenschaftler des Helmholtz Zentrums München und der Forschergruppe Diabetes der Technischen Universität München unter der Direktion von Frau Prof. Dr. Anette-Gabriele Ziegler zeigen, dass Frauen mit GDM, die ihr Kind stillen, auf lange Sicht ein um 40 % verringertes Risiko haben, an Typ-2-Diabetes zu erkranken.
Ziel der Forschergruppe ist es, die Mechanismen zu untersuchen, die für den protektiven Langzeiteffekt des Stillens bei dieser Risikogruppe verantwortlich sind. Einen Forschungsschwerpunkt bildet dabei, inwieweit das Stillen bei Frauen mit Gestationsdiabetes langfristig deren Metabolismus („Metabolomics“) und die beta-Zellfunktion verändert und darüber möglicherweise zu einem erniedrigten Typ-2-Diabetes-Risiko post partum führt. In der Praxis wird eine Lebensstilmodifikation angestrebt. Langfristig sollten die Patientinnen nach der Schwangerschaft auf eine ausgewogene Ernährung, auf regelmäßige Bewegung und eine Normalisierung ihres Körpergewichtes achten, um ihr Risiko für Typ-2-Diabetes zu reduzieren.
Aufgrund der fehlenden Sekundärprävention von Typ-2-Diabetes nach Gestationsdiabetes initiierte das Institut für Diabetesforschung die PINGUIN-Studie (postpartale Intervention bei Gestationsdiabetikerinnen unter Insulintherapie): www.pinguin-studie.de. Bei der PINGUIN-Studie handelt es sich um eine monozentrische, randomisierte, placebokontrollierte Doppelblindstudie. Die Gesamtdauer der Studie beträgt drei Jahre; die Behandlung erfolgt mit Vildagliptin (in Deutschland nicht mehr auf dem Markt wegen gescheiterter Preisverhandlungen) oder Placebo über zwei Jahre mit anschließender Nachbeobachtung über ein Jahr. In halbjährlichen Abständen werden oGTTs und eine Reihe anderer Untersuchungen bei den Teilnehmerinnen durchgeführt. Mit dieser Sekundärprävention soll die Progression zum Typ-2-Diabetes bei Patientinnen nach insulinbehandeltem Gestationsdiabetes aufgehalten und die Langzeitprognose positiv beeinflusst werden.
Die KV RLP hat sich mit den Ersatzkassen, der IKK Südwest, der Knappschaft, dem BKK LV Mitte und der SVLFG auf eine neue Vereinbarung zur Betreuung, Behandlung und Schulung von Patientinnen mit Gestationsdiabetes durch diabetologische Schwerpunktpraxen geeinigt. Der alte Vertrag zur Behandlung von Gestationsdiabetes nach § 73a SGB V galt nur bis zum 31. Dezember 2024. Mit der neuen Rechtsgrundlage nach § 140a SGB V als Selektivvertrag sind im Vergleich zur alten Regelung grundlegende Änderungen verbunden. Teilnahmeberechtigt sind Ärztinnen und Ärzte, die die Strukturqualität „diabetologisch besonders qualifizierte Ärztin/qualifizierter Arzt“ nach dem DMP-Programm Diabetes Typ 1 und/oder Diabetes Typ 2 von der KV RLP besitzen und aktiv ihre Teilnahme erklären.
Teilnahmeberechtigt sind Versicherte, bei denen ein Gestationsdiabetes (ICD O24.4) vorliegt. Die Teilnahme am Vertrag muss von den schwangeren Patientinnen ebenfalls aktiv erklärt werden, bevor die teilnehmenden Ärztinnen und Ärzte die entsprechenden Leistungen erbringen können. Nach Unterschrift der Patientinnen nehmen diese offiziell am Vertrag teil. Das unterschriebene Formular verbleibt in der Praxis und wird dort mindestens vier Jahre lang in der Patientenakte aufbewahrt. Die Krankenkassen werden durch die KV RLP mittels Abrechnungsnummern in der Quartalsabrechnung über die Teilnahme der Versicherten informiert. Mit Ablauf der Schwangerschaft endet automatisch die Teilnahme. Patientinnen, bei denen in einer weiteren Schwangerschaft auch ein Gestationsdiabetes festgestellt wird, müssen erneut aktiv ihre Teilnahme an diesem Vertrag erklären.
Die Leistungen des Vertrages können bei Versicherten der Ersatzkassen (TK, BARMER, DAK-Gesundheit, KKH, HEK und HKK), IKK Südwest, Knappschaft, SVLFG und der teilnehmenden Betriebskrankenkassen erbracht werden. Sobald sowohl der Arzt als auch die Patientin aktiv ihre Teilnahme an diesem Gestationsdiabetesvertrag erklärt haben, können die Leistungen durchgeführt und entsprechend mit den Abrechnungsnummern in der Quartalsabrechnung angesetzt werden. Aufgrund des kurzfristigen Vertragsabschlusses kann es sein, dass die neuen Abrechnungsnummern noch nicht in Ihrem PVS hinterlegt sind.
tags: #gestationsdiabetes #muss #eingeleitet #werden #neues #gesetz