Wiederkehrende Fehlgeburten stellen für betroffene Frauen eine immense Belastung dar. Während die Schwangerschaft oft leicht eintritt, endet sie für etwa fünf Prozent der Frauen mit unerfülltem Kinderwunsch in den ersten Monaten. Die genauen Ursachen für wiederkehrende Spontanaborte bleiben häufig rätselhaft, selbst nach intensiver medizinischer Untersuchung.
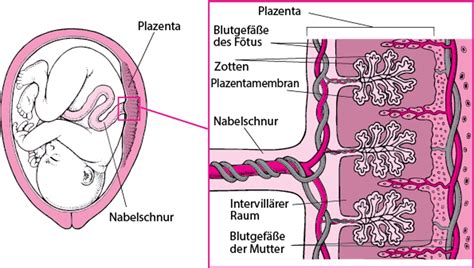
Ein Forscherteam des LMU-Klinikums hat jedoch eine bedeutende Ursache für dieses Phänomen aufgedeckt: Bei einigen Frauen produzieren die Abwehrkräfte des Körpers (Immunsystem) Antikörper gegen ein spezifisches Oberflächenprotein in den Zellen des Mutterkuchens (Plazenta). Die Plazenta fungiert als Grenzgewebe zwischen der Blastocyste - einem frühen Embryonalstadium - und der Gebärmutterwand, einschließlich des mütterlichen Blutkreislaufs. Über die Plazenta wird der Embryo mit Nährstoffen versorgt.
Bei Frauen mit wiederholten Spontanaborten richtet sich das Immunsystem fälschlicherweise gegen den Trophoblasten, einen Teil der Plazenta. Frühere Studien des LMU-Hormon- & Kinderwunschzentrums Großhadern zeigten, dass 17 Prozent der Frauen mit zwei oder mehr aufeinanderfolgenden Aborten solche Antikörper aufweisen. Ein Team unter der Leitung von Prof. Dr. Udo Jeschke, Dr. Viktoria von Schönfeldt und Yao Ye identifizierte die Alpha-Enolase als das Zielprotein. Dieses Protein wird von den Trophoblastenzellen produziert und an ihre Oberfläche transportiert, was eine Abwehrreaktion auslöst.
"Es war eine aufwändige Forschungsarbeit", erklärt Jeschke. "Denn es ging darum, aus hunderten bis tausenden Molekülen das eine herauszufinden, das den zuweilen verhängnisvollen Prozess auslöst." Nach der Identifizierung der Alpha-Enolase als Angriffspunkt der Auto-Antikörper konnten die Wissenschaftler nachweisen, dass dieses Phänomen die Funktion der Trophoblasten stört. "Zum Beispiel wird in unserem Zellkulturmodell die Produktion des Schwangerschaftshormons hCG beeinträchtigt", erläutert Viktoria von Schönfeldt. Das humane Choriongonadotropin (hCG) ist entscheidend für den Erhalt der Schwangerschaft, da es die Progesteronproduktion stimuliert.
Interessanterweise ist Alpha-Enolase auch an Autoimmunerkrankungen wie rheumatoider Arthritis und chronisch-entzündlichen Darmerkrankungen wie Colitis ulcerosa beteiligt. Für diese Erkrankungen existieren bereits Medikamente, die den Prozess und seine negativen Auswirkungen reduzieren oder stoppen können. Die Forscher empfehlen Frauen mit einer Vorgeschichte von mehreren Fehlgeburten, sich bei einer erneuten Schwangerschaft auf Antikörper gegen Alpha-Enolase testen zu lassen, gegebenenfalls in Zusammenarbeit mit einem Rheumatologen.
Zusätzlich zu diesen Erkenntnissen werden Frauen mit wiederholten Aborten seit einigen Jahren gepoolte polyvalente Immunglobuline verabreicht - Mischungen von Antikörpern aus Spenderinnenblut.
Das Immunsystem während der Schwangerschaft: Eine komplexe Balance
Ein Embryo besteht genetisch zur Hälfte aus der mütterlichen Eizelle und zur anderen Hälfte aus dem väterlichen Spermium. Warum der Embryo nicht vom mütterlichen Immunsystem abgestoßen wird, ist eine komplexe Frage, bei der verschiedene Faktoren eine Rolle spielen.
Während der Schwangerschaft steht das Immunsystem der Mutter vor einer einzigartigen Herausforderung. Der sich entwickelnde Embryo ist immunologisch nur zur Hälfte mit der Mutter verwandt, da etwa 50 % seiner Gene von der väterlichen Seite stammen. Entgegen früheren Annahmen spielt das Immunsystem eine aktive Rolle bei der Schaffung einer erfolgreichen Schwangerschaft. Störungen in diesem Bereich können zu verschiedenen Schwangerschaftskomplikationen führen, darunter Fehlgeburten und Schwierigkeiten bei der Einnistung des Embryos.
Dieses Fachgebiet der Medizin wird als Reproduktionsimmunologie bezeichnet. Sie beschäftigt sich mit immunologischen Faktoren, die bei Fehlgeburten eine Rolle spielen können. Diese Faktoren werden in auto- und alloimmunologische Faktoren unterteilt.
Autoimmunologische Faktoren
Autoimmunologische Faktoren beschreiben Immunreaktionen, bei denen das Immunsystem des Körpers fälschlicherweise körpereigene Zellen oder Gewebe angreift. Bei wiederholten Fehlgeburten können verschiedene Autoimmunfaktoren eine Rolle spielen:
- Antiphospholipid-Antikörper: Diese Antikörper richten sich gegen bestimmte Fettmoleküle (Phospholipide). Bei manchen Menschen können sie im Blut vorkommen, ohne gesundheitliche Probleme zu verursachen. Bei anderen können sie jedoch das Risiko für Thrombosen und Schwangerschaftskomplikationen, insbesondere wiederholte Fehlgeburten, erhöhen. Das Antiphospholipid-Syndrom, diagnostiziert bei Nachweis von APL-Antikörpern bei Frauen mit wiederholten Fehlgeburten, ist ein anerkannter Risikofaktor.
- Schilddrüsen-Antikörper: Insbesondere TPO-Antikörper (Thyroidea-Peroxidase-Antikörper) können auf eine autoimmune Schilddrüsenerkrankung wie Hashimoto-Thyreoiditis hinweisen. Diese Erkrankung kann zu einer Schilddrüsenunterfunktion führen. TPO-Antikörper treten bei Frauen mit wiederholten Fehlgeburten häufiger auf. Die Überwachung des TSH-Spiegels (Thyreoidea-stimulierendes Hormon) ist hierbei wichtig.
- Antinukleäre Antikörper (ANA): ANA können auf eine Aktivierung des körpereigenen Immunsystems hinweisen, sind jedoch nicht spezifisch für eine bestimmte Erkrankung. Erhöhte ANA-Titer wurden bei Frauen mit wiederholten Fehlgeburten im Vergleich zu gesunden Kontrollpersonen beobachtet, wobei weitere Forschung zur Festlegung klinisch bedeutsamer Grenzwerte erforderlich ist. Behandlungsansätze wie Aspirin, Glukokortikoide oder niedermolekulares Heparin werden diskutiert, ihr positiver Therapieeffekt ist jedoch nicht abschließend gesichert.
- Antikörper gegen Gewebstransglutaminase der Klasse IgA: Diese Antikörper sind Indikatoren für die Autoimmunerkrankung Zöliakie, die zu Schäden im Dünndarm führt und die Nährstoffaufnahme beeinträchtigt. Zöliakie kann die Fruchtbarkeit und das Risiko von Schwangerschaftskomplikationen wie Fehlgeburten erhöhen. Eine glutenfreie Diät kann die Fruchtbarkeit verbessern. Bei unklarem Kinderwunsch oder wiederholten Fehlgeburten wird eine Zöliakie-Diagnostik empfohlen, auch bei fehlenden typischen Symptomen.
Alloimmunologische Faktoren
Alloimmunologische Faktoren beziehen sich auf Immunreaktionen, bei denen das Immunsystem auf Unterschiede zwischen Geweben oder Zellen zweier Individuen reagiert. Im Kontext der Schwangerschaft kann das mütterliche Immunsystem auf Antigene des ungeborenen Kindes reagieren.
- Natürliche Killerzellen (NK-Zellen): Diese Immunzellen kommen sowohl im Blut (periphere NK-Zellen) als auch in der Gebärmutterschleimhaut (uterine NK-Zellen) vor. Uterine NK-Zellen spielen eine entscheidende Rolle bei der Entwicklung der Plazenta und der Immunregulation in der frühen Schwangerschaft. Eine Diagnostik der uterinen NK-Zellen sollte in der zweiten Zyklushälfte erfolgen. Therapeutische Maßnahmen bei Auffälligkeiten können Kortison, lipidhaltige Infusionen und intravenöse Immunglobuline umfassen.
- Regulatorische T-Zellen: Diese Immunzellen sind für die Aufrechterhaltung der Immuntoleranz und die Verhinderung übermäßiger Immunreaktionen wichtig. Bei Patientinnen mit wiederholten Fehlgeburten wurde eine geringere Anzahl von uterinen regulatorischen T-Zellen im Endometrium festgestellt. Die Verabreichung von hCG wird als möglicher therapeutischer Ansatz untersucht.
- Zytokine: Diese Proteine spielen eine Schlüsselrolle in der Zellkommunikation. Ungleichgewichte in der Zytokinproduktion werden als möglicher Faktor bei wiederholten Fehlgeburten diskutiert, da sie Entzündungen oder Immunreaktionen auslösen können, die die Embryonalentwicklung behindern. Die genaue Beziehung ist Gegenstand intensiver Forschung.
- KIR (Killer Cell Immunoglobulin-like Receptors): KIR sind Rezeptoren auf NK-Zellen. Veränderungen in den KIR können die Interaktion zwischen mütterlichem Immunsystem und Embryo beeinflussen. Obwohl Veränderungen in den KIR-Genen mit wiederholten Fehlgeburten in Verbindung gebracht werden, ist die Datenlage uneinheitlich, und eine Analyse wird nicht routinemäßig empfohlen.
Diskussion über das Immunsystem und die Einnistung
Es gibt eine verbreitete Unsicherheit darüber, ob ein "schwaches" oder ein "zu aktives" Immunsystem die Einnistung eines Embryos begünstigt oder behindert. Einige Quellen deuten darauf hin, dass ein zu aktives Immunsystem, das den väterlichen Anteil des Embryos als fremd erkennt, zu einer Abstoßungsreaktion führen kann. In solchen Fällen könnten die sogenannten blockierenden Antikörper, die sich auf der Oberfläche des Trophoblasten anlagern, den Embryo vor den Killerzellen des mütterlichen Immunsystems schützen.
Die medizinische Praxis zielt darauf ab, ein Gleichgewicht zu finden. Wenn das Immunsystem überaktiv ist und zu Abstoßungsreaktionen neigt, kann eine Dämpfung des Immunsystems erwogen werden. Dies geschieht beispielsweise durch die Gabe von Kortison. Allerdings ist die eindeutige Belegung, dass die Schwächung des Immunsystems die Einnistungsrate signifikant verbessert oder die frühe Fehlgeburtenrate senkt, noch nicht abschließend gesichert. Es gibt jedoch eine leicht positive Tendenz.
Es ist wichtig zu betonen, dass die Endometriose, eine bekannte Erkrankung, die häufig mit Fruchtbarkeitsproblemen einhergeht, ebenfalls eine Ursache für Einnistungsschwierigkeiten und Fehlgeburten sein kann. Die genaue Rolle des Immunsystems bei der Einnistung ist komplex und erfordert eine individuelle Bewertung.
Behandlungsmöglichkeiten und Diagnostik
Bei Verdacht auf immunologische Störungen, die zu wiederholten Fehlgeburten führen, stehen verschiedene diagnostische und therapeutische Ansätze zur Verfügung:
- Diagnostik: Umfassende Untersuchungen können die Analyse von Immunzellen (z.B. NK-Zellen), immunologischen Botenstoffen (Zytokinen) und genetischen Oberflächenmerkmalen umfassen. Bei unklarem Kinderwunsch, wiederholten Fehlgeburten oder Totgeburten wird eine Diagnostik auf Zöliakie empfohlen.
- Therapieansätze: Je nach Diagnose können verschiedene Behandlungen in Betracht gezogen werden, darunter:
- Kortison: Zur Dämpfung eines überaktiven Immunsystems.
- Lipidhaltige Infusionen und intravenöse Immunglobuline: Können bei Auffälligkeiten der NK-Zellen eingesetzt werden.
- Antikoagulanzien und niedrig dosiertes Aspirin: Werden bei diagnostiziertem Antiphospholipid-Syndrom eingesetzt, um Blutgerinnselbildung und Schwangerschaftskomplikationen zu verhindern.
- Gepoolte polyvalente Immunglobuline: Mischungen von Antikörpern aus Spenderinnenblut.
- Behandlung von Grunderkrankungen: Wie Schilddrüsenfunktionsstörungen oder Zöliakie.
- Spezifische Protokolle: In Zentren wie dem Instituto Bernabeu werden benutzerdefinierte Behandlungsprotokolle für Einnistungsfehler und wiederholte Fehlgeburten entwickelt, die Medikamente wie Hydroxychloroquin, Metformin, Intralipid, Heparine und stimulierende Faktoren für Granulozytenkolonien umfassen können.
Fehlgeburt: Darum sollten wir offener darüber sprechen | Quarks
Autoimmunerkrankungen und ihre Auswirkungen auf die Schwangerschaft
Bestimmte Autoimmunerkrankungen können das Risiko für Schwangerschaftskomplikationen erhöhen und erfordern besondere Aufmerksamkeit.
- Antiphospholipid-Syndrom (APS): Dieses Syndrom fördert die Bildung von Blutgerinnseln und kann zu Fehlgeburten, Totgeburten, Präeklampsie und Wachstumsverzögerungen des Fötus führen. Die Diagnose erfolgt durch Anamnese und Bluttests. Die Behandlung umfasst in der Regel Antikoagulanzien und niedrig dosiertes Aspirin.
- Immunthrombozytopenie (ITP): Bei ITP zerstören Antikörper die Blutplättchen, was zu Blutungen führen kann. Unbehandelt kann sich die ITP während der Schwangerschaft verschlimmern. Die Behandlung kann Kortikosteroide, Immunglobuline oder in seltenen Fällen eine Milzentfernung umfassen.
- Myasthenia gravis: Diese Erkrankung verursacht Muskelschwäche. Die Antikörper können die Plazenta überwinden und beim Neugeborenen vorübergehende Muskelschwäche verursachen. Die Behandlung kann eine Anpassung der Medikation erfordern, und in manchen Fällen ist eine unterstützte Beatmung während der Geburt notwendig.
- Rheumatoide Arthritis: Kann sich während der Schwangerschaft vorübergehend bessern, sich aber nach der Geburt verschlimmern. Die Erkrankung wirkt sich in der Regel nicht direkt auf den Fötus aus, kann aber die Entbindung erschweren, wenn Gelenke betroffen sind.
- Systemischer Lupus erythematodes (Lupus): Lupus kann während der Schwangerschaft auftreten, sich verschlimmern oder verbessern. Schwere Verläufe können das Risiko für Fehlgeburten, Frühgeburten und Wachstumsverzögerungen erhöhen. Eine gute Kontrolle der Erkrankung vor und während der Schwangerschaft ist entscheidend. Lupusantikörper können den Fötus erreichen und vorübergehende Probleme verursachen.
Hormonelle Störungen und genetische Faktoren
Neben immunologischen Faktoren können auch hormonelle Störungen und genetische Veränderungen zu wiederholten Fehlgeburten beitragen.
- Hormonelle Störungen: Beeinträchtigte Gelbkörperphase, Schilddrüsenfunktionsstörungen, Eizellreifungsstörungen oder das PCO-Syndrom können Ursachen für wiederholte Fehlgeburten sein. Eine ärztliche Behandlung dieser Erkrankungen ist wichtig.
- Genetische Faktoren: Viele frühe Fehlgeburten beruhen auf zufälligen genetischen Veränderungen im Embryo, die nicht zu einem lebensfähigen Kind führen würden. Mit zunehmendem Alter der Frau steigt das Risiko für solche Chromosomenanomalien. In einigen Fällen können auch bei den Eltern genetische Veränderungen vorliegen, die zu wiederholten Fehlgeburten führen. Eine humangenetische Untersuchung kann hier Aufschluss geben.
Die Gerinnungsstörung Faktor-V-Leiden-Mutation ist meist angeboren und kann durch Mikrothrombosen in der Plazenta die Embryonaleinnistung und -versorgung beeinträchtigen. Eine Untersuchung auf Thrombophilie kann hier Klarheit schaffen.
Was Sie nach einer Fehlgeburt selbst tun können
Nach einer Fehlgeburt ist es wichtig, dem Körper und der Seele Zeit zur Erholung zu geben. Obwohl eine erneute Schwangerschaft theoretisch bereits im nächsten Zyklus möglich ist, raten Ärzte oft zu einer Wartezeit, um sowohl körperliche als auch seelische Erholung zu ermöglichen.
- Zeit zur Erholung: Sowohl körperlich als auch seelisch.
- Risikofaktoren vermeiden: Rauchen, Alkohol und übermäßige körperliche Belastung sollten vermieden werden.
- Stabiles Umfeld schaffen: Offene Gespräche mit dem Partner, Freunden oder professionellen Beratern können helfen, Ängste zu bewältigen.
- Regelmäßige Arztbesuche: Die Wahrnehmung von Schwangerschaftsvorsorgeuntersuchungen ist essenziell zur frühzeitigen Erkennung und Behandlung von Risiken wie Infektionen.
Es ist wichtig zu wissen, dass eine Fehlgeburt nicht zwangsläufig bedeutet, dass zukünftige Schwangerschaften problematisch verlaufen werden. Nach einer einmaligen Fehlgeburt liegt die Wahrscheinlichkeit einer komplikationslosen erneuten Schwangerschaft bei etwa 85 Prozent. Das Risiko steigt nach mehreren Fehlgeburten an, aber mit moderner Diagnostik und individueller Betreuung können die Chancen auf eine gesunde Schwangerschaft optimiert werden.
tags: #geschwachtes #immunsystem #nach #fehlgeburt