Die Kinderurologie ist ein Spezialgebiet des Krankenhauses St. Elisabeth in Ravensburg (EK). Die Diagnostik und die gesamte Behandlung müssen dabei speziell auf die jungen Patientinnen und Patienten abgestimmt werden. „Besonders wichtig für eine gesunde Entwicklung von Kindern und Jugendlichen ist es, urologische Krankheitsbilder frühzeitig zu erkennen, deren Ursachen ausfindig zu machen und zu behandeln“, verdeutlicht Dr. Anja Jentzmik, eine erfahrene Oberärztin auf dem Gebiet der Kinderurologie.
In der Kinderurologie im EK werden Kinder und Jugendliche behandelt, die unter Erkrankungen und Anomalien (Fehlbildungen) der Nieren, der ableitenden Harnwege oder der äußeren Genitalien leiden. Dabei ist häufig die Zusammenarbeit von verschiedenen Fachdisziplinen notwendig: Kinderurologie, Kinder- und Jugendmedizin, Kinderradiologie und gegebenenfalls auch Chirurgie und Gynäkologie.
Hydronephrose: Erweiterung des Nierenbeckens
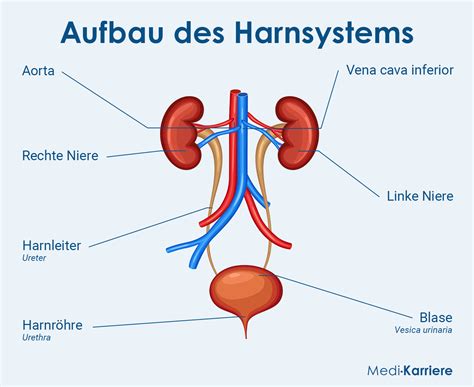
Zu der täglichen Arbeit von Dr. Anja Jentzmik zählt unter anderem auch die Behandlung einer Erweiterung des Nierenbeckens und des Nierenkelchsystems, in der Fachsprache als Hydronephrose bezeichnet. "Die Nieren sind paarig angelegte, bohnenförmige Organe, deren Hauptaufgabe die Bildung von Harn ist. Die Harnleiter verbinden das Nierenbecken mit der Harnblase, in der sich der Urin sammelt. Direkt an die Harnblase schließt sich die Harnröhre an", erklärt Dr. Jentzmik. Befindet sich auf diesem Weg eine Verengung, ein Verschluss oder besteht ein Rückfluss von Urin, dann kommt es zu einer Aufstauung von Urin.
Die Hydronephrose ist meist angeboren. Sie kann bereits im Rahmen der pränatalen Ultraschall-Diagnostik, einer Untersuchung am ungeborenen Kind, festgestellt werden. Oder es zeigen sich nach der Geburt Auffälligkeiten beim Neugeborenen. "Dann gehen wir auf Ursachensuche. Wir müssen genau feststellen, wodurch die Erweiterung des Nierenbeckens zustande kommt. Dabei stehen uns verschiedene klinische, laborchemische und apparative Untersuchungsmöglichkeiten zur Verfügung. Durch die Beurteilung aller Befunde können wir abschließend die Therapienotwendigkeit feststellen und gezielt die Behandlung planen", sagt Dr. Anja Jentzmik.
Ursachen und Folgen der Hydronephrose
Die Folge einer hochgradigen und langdauernden Hydronephrose kann ein dauerhafter Nierenschaden sein. Durch Bakterien im aufgestauten Urin kann es vermehrt zu Harnwegsinfektionen kommen, die die Nieren schädigen können. Zum anderen entwickelt sich ein erhöhter Druck im gesamten System. Die dabei entstehende Erweiterung des Nierenbeckens kann auch einen Nierenschaden zur Folge haben. Ziel der Behandlung ist, eine solche Abflussbehinderung zu beseitigen und so einen Nierenschaden abzuwenden.
Eine pathologisch bedingte Hydronephrose wird in der Regel durch angeborene oder erworbene Obstruktionen hervorgerufen:
Angeborene Faktoren:
- Subpelvine Stenose
- Retrokavaler Ureter
- Prävesikuläre Stenose
- Ureterocele
- Harnröhrenstenose
- Meatusstenose
- Phimose
- Ureteropelvine Junction-Obstruktion (UPJ)
- Ureterovesikale Junction-Obstruktion (UVJ)
- Multizystische Nierendysplasie
- Harnröhrenklappe
- Prune-Belly-Syndrom
Erworbene Faktoren:
- Steine in den Harnwegen
- Urothelkarzinom
- Strikturen
- Blasentumore
- Blasensteine
- Blasenhalssklerose
- Prostatahyperplasie
- Tumore
- Retroperitoneale Fibrose
- V.-ovarica-Syndrom
- Neurogene Blase
- Ureterabgangstenose
- Uretermündungsstenose
Nicht jede Form der Urostase führt zwangsläufig zu einer Hydronephrose. Insbesondere transient auftretende oder geringgradige Harnstauungen können ohne signifikante Erweiterung des Nierenbeckensystems vergehen. Die Chronizität und der Schweregrad der Obstruktion sind determinierende Faktoren für die Entwicklung einer Hydronephrose und deren Symptomatik. Eine 2017 durchgeführte Studie kam zu dem Ergebnis, dass Nierensteine die häufigste Ursache sind, dicht gefolgt von Harnleitersteinen.
Zusätzlich können Funktionsstörungen der Harnblase zur Entwicklung einer Hydronephrose beitragen. Bei einer Obstruktion oder Verengung der Harnwege entsteht ein gestörter Harnabfluss, der den kontinuierlichen Urintransport aus der Niere beeinträchtigt. Der dadurch entstehende Rückstau des Urins erweitert das Nierenbeckenkelchsystem fortschreitend. Insbesondere in den initialen Phasen nach Beginn der Obstruktion setzt die Niere trotz des erhöhten intrarenalen Drucks die Urinproduktion fort. Mit anhaltendem und fortschreitendem Druck wird die glomeruläre Filtrationsrate reduziert, wodurch harnpflichtige Substanzen nicht effizient eliminiert werden können.
Diagnostik und Klassifikation der Hydronephrose
Die klinische Symptomatik einer Hydronephrose hängt maßgeblich davon ab, ob die zugrunde liegende Obstruktion akut oder chronisch, partiell oder vollständig, uni- oder bilateral auftritt. Patienten mit einer akuten Hydronephrose, oft induziert durch plötzliche Harnwegsobstruktionen, präsentieren sich häufig mit heftigen, kolikartigen Schmerzen im Flankenbereich. Zusätzlich kann eine Hämaturie auftreten. Die chronische Form der Hydronephrose hingegen entwickelt sich in der Regel schleichend. Die klinischen Anzeichen können unspezifisch und subtil sein, sodass sie vom Patienten oft nicht wahrgenommen werden. Eine sekundäre Hypertonie oder eine Urämie kann als Folge der Niereninsuffizienz auftreten. Infektionen stellen häufige Komplikationen dar, wie zum Beispiel eine Pyelonephritis.
Die Sonografie stellt das bevorzugte diagnostische Instrument in der Erkennung der Hydronephrose dar. Insbesondere bei pädiatrischen Patienten hat sie den Vorteil, eine Strahlenexposition zu vermeiden. Für Föten und Neugeborene hat sich die Klassifikation nach der Society for Fetal Urology (SFU), die durch Hofmann und die European Society of Paediatric Radiology (ESPR) weiter modifiziert wurde, als eine der zeitgemäßen und am weitesten verbreiteten Methoden etabliert. Sie wurde ursprünglich für Neugeborene und Säuglinge entwickelt, findet aber auch Anwendung in der Einstufung von Hydronephrosen bei Erwachsenen:
- Grad I: Erweiterung des Nierenbeckens ohne Beteiligung der Nierenkelche.
- Grad II: Leichte bis moderate Erweiterung des Nierenbeckens mit Beteiligung der Kelchhälse und Nierenkelche.
- Grad III: Deutliche Erweiterung des Nierenbeckens und der Nierenkelche mit partieller Verdrängung des Nierenparenchyms.
- Grad IV: Massive Erweiterung des Nierenbeckens und starke Ausweitung der Nierenkelche, wobei das Parenchym stark rarifiziert und nahezu vollständig verdrängt ist.
Differentialdiagnostisch müssen Zustände berücksichtigt werden, die im Bild einer Hydronephrose ähneln können, darunter die parapelvine Zyste, das ampulläre Nierenbecken und die Megakalikosis. In der körperlichen Untersuchung zeigt sich oft ein Klopfschmerz über dem Nierenlager. Labortests, insbesondere die Bestimmung von Serumkreatinin und Harnstoff, geben Aufschluss über die Nierenfunktion.
Therapie der Hydronephrose
Die Therapie der Hydronephrose hat das primäre Ziel, die Ursache der Abflussstörung zu identifizieren und zu beheben. Bei angeborenen Anomalien, wie der Ureterocele oder der UPJ, kann eine Operation erforderlich werden, um den normalen Harnfluss wiederherzustellen.
Bei Patienten, die aufgrund einer benignen Prostatahyperplasie eine Obstruktion aufweisen, kann eine medikamentöse Therapie mit Alpha-Blockern oder 5-Alpha-Reduktase-Inhibitoren angezeigt sein. Bei schwereren Verläufen oder bei Therapieresistenz kann eine chirurgische Maßnahme, wie die transurethrale Resektion der Prostata (TURP), notwendig werden.
Akute Fälle, besonders solche, die durch Nieren- oder Harnleitersteine bedingt sind, lassen sich oft konservativ mit Analgetika und ausreichender Flüssigkeitszufuhr behandeln, in der Hoffnung, dass der Stein spontan abgeht. Wenn der Stein jedoch nicht von alleine abgeht oder eine Größe besitzt, die ein spontanes Passieren unwahrscheinlich macht, kann eine interventionelle Therapie, wie die Ureterorenoskopie oder die extrakorporale Stoßwellenlithotripsie (ESWL), notwendig sein.
In Situationen, in denen eine rasche Entlastung der Niere geboten ist oder wenn andere therapeutische Ansätze nicht erfolgreich waren, kann eine perkutane Nephrostomie in Erwägung gezogen werden. Bei diesem Verfahren wird ein Katheter durch die Haut direkt ins Nierenbecken gelegt, um den Urin abzuleiten und so den Druck in der Niere zu reduzieren.
In einigen Fällen können eine niedrigdosierte Antibiotikatherapie und regelmäßige Verlaufskontrollen ausreichend sein. Ist eine operative Therapie unumgänglich, gibt es entsprechend der Ursache verschiedene Verfahren, die die Klinik für Urologie und Kinderurologie anbieten kann: Nierenbeckenplastik, Harnleiterneueinpflanzung in die Blase, Blasenspiegelung mit Unterspritzung der Harnleitermündungen in der Blase. Liegt die Engstelle beispielsweise am Übergang des Harnleiters in die Harnblase, so wird beispielsweise eine Harnleiterneueinpflanzung durchgeführt.
"Wird dieses Krankheitsbild rechtzeitig entdeckt und durch spezialisierte Fachkräfte behandelt, ist die Prognose für die jungen Patienten häufig gut", berichtet Dr. Jentzmik.
Polyhydramnion: Zu viel Fruchtwasser
Polyhydramnion (auch Polyhydramnie, Hydramnion oder Fruchtwassersucht) ist ein Zustand, bei dem während der Schwangerschaft zu viel Fruchtwasser gebildet oder zu wenig abtransportiert wird. Leichte Formen regulieren sich oft von selbst. Nur in etwa 3 Prozent der Schwangerschaften produzieren die Organe von Mutter oder Kind zu viel Fruchtwasser, beziehungsweise bauen zu wenig ab. Häufig bleiben die Ursachen unerklärt. Oft sind die kindlichen Nieren oder eine Plazentaschwäche die Ursache.
Das Fruchtwasser umgibt dein Baby während der gesamten Schwangerschaft. Es hält dein Kleines warm und ist ein guter Stoßdämpfer gegen alle Einflüsse von außen. Durch das Fruchtwasser kann sich der Fötus in der Fruchtblase gut bewegen und sich entwickeln. Die Menge des Fruchtwassers nimmt dabei mit dem Wachstum des Babys stetig zu.
Am Anfang der Schwangerschaft wird das Fruchtwasser in erster Linie von der Mutter produziert. Die Flüssigkeit, die zu 99 Prozent aus Wasser besteht, wird von der Plazenta gebildet. In der zweiten Schwangerschaftshälfte übernimmt das Baby selbst den Großteil der Produktion. Denn ab der 14. Schwangerschaftswoche trinkt der Embryo sein eigenes Fruchtwasser. Dadurch wird die Flüssigkeit nicht nur durch die Nieren gefiltert und beim Ausscheiden regelmäßig komplett erneuert, durch das Schlucken wird auch die Entwicklung der Verdauung des Babys gefördert.
Ursachen des Polyhydramnions
Da sowohl Baby als auch Mutter an der Fruchtwasserbildung beteiligt sind, kann die Ursache bei der Mutter oder beim Kind liegen. Häufig wird sie jedoch nicht eindeutig festgestellt. Zu den Ursachen von Polyhydramnion gehören unter anderem:
- Idiopathisch (unbekannte Ursache)
- Fehlbildungen (z. B. GI- oder Harnwegsobstruktion)
- Mehrlingsschwangerschaft
- Mütterlicher Diabetes
- Fetale Anämie, einschließlich hämolytische Anämie
- Andere fetale Erkrankungen (z. B. Infektionen) oder genetische Anomalien
Es ist wichtig zu betonen, dass zu viel Fruchtwasser nicht durch erhöhte Flüssigkeitsaufnahme der Mutter verursacht wird.
Diagnose des Polyhydramnions
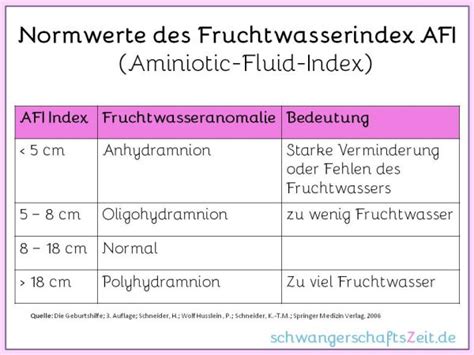
Polyhydramnion wird in der Regel auf Basis von Ultraschallerkenntnissen oder einer Gebärmuttergröße, die größer ist als für den Termin zu erwarten wäre, vermutet. Wenn also der Verdacht auf Polyhydramnion besteht, sollte das Fruchtwasser quantitativ mit Hilfe des Fruchtwasserindex (AFI) oder der Single Deepest Pocket (SDP) bestimmt werden.
- AFI ≥ 24 cm: AFI ist die Summe der in jedem Quadranten des Uterus gemessenen vertikalen Flüssigkeitstiefe; der normale AFI liegt zwischen > 5 und < 24 cm.
- SDP (single deepest pocket) ≥ 8 cm: SDP ist eine Messung der tiefsten Fruchtwassertasche; die normale SDP beträgt ≥ 2 bis < 8 cm.
Bei Verdacht auf Polyhydramnion sollte eine Ultraschalluntersuchung durchgeführt werden, um den Fruchtwasserindex oder die tiefste einzelne Tasche zu bestimmen und mögliche Ursachen zu ermitteln (einschließlich einer umfassenden Ultraschalluntersuchung).
Folgen und Komplikationen des Polyhydramnions
Bei Polyhydramnion ist das Risiko verschiedener Komplikationen erhöht:
- Früh-Kontraktionen und möglicherweise vorzeitiger Blasensprung (manchmal gefolgt von Plazentalösung) oder vorzeitige Wehen
- Fetale Fehlstellung
- Respiratorische Verschlechterung bei der Mutter
- Nabelschnurvorfall
- Uterusatonie (unzureichende Gebärmutterkontraktion nach der Geburt)
- Postpartale Blutung
- Fetaler Tod
Das Risiko von Komplikationen ist in der Regel proportional zum Grad der Flüssigkeitsansammlung und hängt von der Ursache ab. Andere Probleme (z. B. niedriger Apgar-Score, fetale Notlage, Nabelschnurumschlingung, Fehlbildung, die eine Kaiserschnittgeburt erfordert) können auftreten.
Schwangere können eine erhöhte Fruchtwassermenge an einer akuten Zunahme des Bauchumfangs erkennen. Innerhalb weniger Tage wächst der Bauch schneller als sonst und fühlt sich hart an (akutes Polyhydramnion). Hinzu können Unterbauchschmerzen, Atembeschwerden, ein verstärkter Druck auf die Blase und Schwindel kommen. Auch vorzeitige Wehen können durch zu viel Fruchtwasser ausgelöst werden. Zu viel Fruchtwasser kann aber auch langsam entstehen (chronisches Polyhydramnion). Dann wird dies eher Ihr:e Ärzt:in oder Ihre Hebamme feststellen, da schwangere Frauen die langsam zunehmenden Symptome häufig nur als normale Schwangerschaftsbeschwerden einstufen.
Befindet sich zu viel Flüssigkeit in der Fruchtblase, kann das bei der Schwangeren zu Komplikationen führen. Dazu gehören Infektionen des Harntrakts und Bluthochdruck. Außerdem kann durch die Überdehnung der Gebärmutter eine Frühgeburt ausgelöst und ein Kaiserschnitt notwendig werden. Auch das Kind kann durch ein Hydramnion geschädigt werden. Zum Beispiel, weil es mit einem zu geringen Geburtsgewicht auf die Welt kommt. Außerdem wird vermutet, dass sich bei einem Polyhydramnion häufiger die Nabelschnur um den Hals des Babys wickelt.
Behandlung des Polyhydramnions
Ob und wie behandelt wird, hängt davon ab, wie viel Fruchtwasser vorhanden ist, in welcher Schwangerschaftswoche Sie sind, welche Ursache vermutet wird und wie es Ihnen und dem Kind geht. Handelt es sich nur um eine leichte Polyhydramnie, ist es gut möglich, dass Ihre Ärztin oder Ihr Arzt Ihnen lediglich Ruhe verschreibt und ein Beschäftigungsverbot erteilt. Denn oft reguliert sich die Fruchtwassermenge auch selbst.
Führt die gestiegene Fruchtwassermenge zu starken Beschwerden, können Ärzt:innen auch einen Teil des Fruchtwassers punktieren. Allerdings gehen mit dem Absaugen auch Risiken einher. Es kann zu Infektionen oder vorzeitigen Wehen kommen. Außerdem ist nicht ausgeschlossen, dass sich die Flüssigkeit nachbildet. Eine Alternative ist eine medikamentöse Hemmung der Fruchtwasserproduktion.
Wird ein Polyhydramnion in den letzten Schwangerschaftswochen diagnostiziert, ist auch das Einleiten der Geburt eine mögliche Behandlungsoption. Die erhöhte Fruchtwassermenge kann eine Frühgeburt auslösen. Schon bevor Sie Wehen haben, besteht das Risiko, dass die Fruchtblase platzt. Falls das bei Ihnen passiert (Fruchtwasser-Teststreifen können den Verdacht erhärten), müssen Sie sich sofort in die Klinik fahren lassen oder einen Rettungswagen rufen.
Auch wenn es nicht zu einer Frühgeburt kommt, wird Ihre Gynäkologin oder Ihr Gynäkologe Sie nach der Diagnose unter besonderer Beobachtung stellen. Das Baby kann durch die viele Flüssigkeit keinen Kontakt zum Becken der Mutter herstellen. Da es zu viel Platz hat, wird das Kind nicht in die optimale Geburtsposition gebracht. Viele Ärzt:innen raten dann zu einem Kaiserschnitt. Die Nabelschnur könnte beim Blasensprung in den Geburtskanal gezogen werden. Liegt sie bei einem Nabelschnurvorfall vor dem Kopf des Babys, erfordert das einen Notkaiserschnitt. Die überdehnte Gebärmutter zieht sich eventuell nach der Geburt nicht richtig zusammen. Daher haben Mütter mit einem Polyhydramnion ein höheres Risiko für Blutungen, beziehungsweise einen Blutsturz.
Die pränatale Überwachung sollte bei einem AFI ≥ 30 cm bereits in der 32. Schwangerschaftswoche beginnen oder immer dann, wenn sie danach diagnostiziert wird; sie sollte mindestens einmal pro Woche einen stressfreien Test umfassen. Eine Ultraschalluntersuchung sollte alle 4 Wochen durchgeführt werden, um eine Makrosomie festzustellen und die Anatomie des Fetus zu beurteilen. Eine Entbindung um die 39. Woche sollte geplant werden, wenn der AFI ≥ 30 cm ist. Die Art der Entbindung sollte auf den üblichen geburtshilflichen Indikationen basieren.
Eine Reduzierung des Fruchtwasservolumens (z. B. durch Amnioreduktion) oder eine Verringerung der Fruchtwasserproduktion sollte nur in Betracht gezogen werden, wenn Polyhydramnion schwere mütterliche Beschwerden verursacht. Störungen, die auf Polyhydramnion zurückzuführen sind (z. B. Diabetes der Mutter), sollten kontrolliert werden.
tags: #fetale #hydronephrose #ursache #fur #polyhydramnion