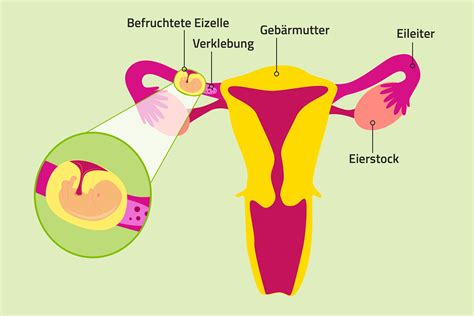
Eine Eileiterschwangerschaft, auch tubare Gravidität genannt, stellt eine der häufigsten und potenziell gefährlichsten Komplikationen in der Frühschwangerschaft dar. Sie tritt auf, wenn sich eine befruchtete Eizelle außerhalb der Gebärmutter einnistet, meistens im Eileiter. Dies kann zu lebensbedrohlichen Situationen führen, insbesondere wenn das wachsende Gewebe den Eileiter zum Reißen bringt.
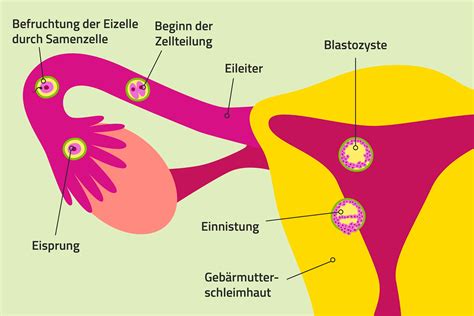
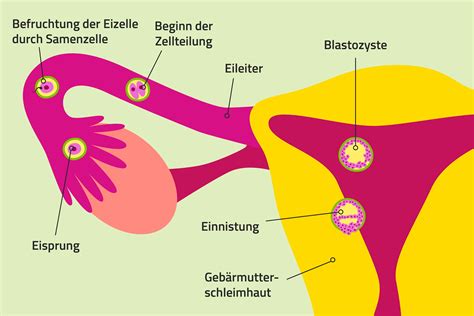
Die Entstehung einer Schwangerschaft ist ein komplexer Prozess, der vom Eisprung über die Befruchtung bis zur Einnistung in der Gebärmutterschleimhaut präzises Timing erfordert. Angesichts der vielen Schritte und Zufälle ist es nicht ungewöhnlich, dass es zu Fehlverläufen kommt. Insbesondere in den ersten Wochen einer Schwangerschaft können Komplikationen auftreten.
Beim Zusammentreffen von Spermium und Eizelle im Eileiter findet normalerweise die Befruchtung statt. Danach sollte die befruchtete Eizelle zur Gebärmutter transportiert und sich dort in die Schleimhaut einnisten. In vielen Fällen stirbt die Zelle von selbst ab, manchmal sogar unbemerkt. Doch wenn das Gewebe an der falschen Stelle wächst, kann es zu starken Blutungen kommen, die im schlimmsten Fall lebensbedrohlich sind.
Die Eileiterschwangerschaft betrifft etwa ein bis zwei Prozent aller Schwangerschaften, ist jedoch für bis zu sechs Prozent der mütterlichen Todesfälle während der Schwangerschaft verantwortlich. Frauen wünschen sich, dass ihr Nachwuchs gesund zur Welt kommt, doch manchmal gelingt der Eizelle der Weg in die Gebärmutter nicht.
Ursachen und Risikofaktoren einer Eileiterschwangerschaft
Die Wanderung der befruchteten Eizelle durch den Eileiter kann durch verschiedene Faktoren beeinträchtigt werden:
Anatomische Ursachen:
- Veränderungen des Eileiters: Ein abgeknickter, verengter oder verklebter Eileiter, oft verursacht durch frühere Operationen oder Infektionen, kann den Durchgang behindern.
- Eileiterpolypen: Wucherungen in der Schleimhaut des Eileiters können ebenfalls den Transport stören.
- Narben und Verwachsungen: Operationen im Bauchraum, einschließlich der Eileiter selbst, können zu Verwachsungen führen, die die Beweglichkeit einschränken.
- Endometriose: Diese Erkrankung wird ebenfalls als Risikofaktor diskutiert, oft aufgrund der damit verbundenen chirurgischen Eingriffe.
- Angeborene Veränderungen: Seltene Fehlbildungen des Eileiters, wie sackförmige Höhlen in der Wand, können ebenfalls eine Rolle spielen.
Funktionelle Ursachen:
- Eingeschränkte Beweglichkeit des Eileiters: Eine verminderte Fähigkeit des Eileiters, sich rhythmisch zu bewegen, kann den Transport behindern.
- Mangelnde Zilienfunktion: Die feinen Härchen (Zilien) an der Innenwand des Eileiters transportieren die Eizelle. Eine verminderte Anzahl oder Funktion kann den Transport verlangsamen oder stoppen.
- Frühere Infektionen: Entzündungen des Eileiters, insbesondere durch sexuell übertragbare Infektionen, können zu Vernarbungen und Funktionsstörungen führen.
Spezifische Risikofaktoren:
- Chlamydieninfektion: Dies ist der häufigste Risikofaktor, da die Infektion Verklebungen im Eileiter verursachen kann.
- Rauchen: Nikotin kann die Wanderung der Eizelle negativ beeinflussen.
- Frühere Eileiterschwangerschaft: Das Risiko einer erneuten Eileiterschwangerschaft ist nach einer bereits erlebten deutlich erhöht.
- Operationen am Eileiter oder Unterbauch: Jede Operation in diesem Bereich kann zu Verwachsungen führen.
- Verhütung durch Spirale: Obwohl primär zur Verhütung gedacht, kann bei einer Schwangerschaft mit Spirale das Risiko einer Eileiterschwangerschaft leicht erhöht sein.
- Künstliche Befruchtung: Bei assistierten Reproduktionstechniken kann es aufgrund der In-vitro-Fertilisation und des Transfers zu einer Fehlplatzierung kommen.
- Alter über 35 Jahre: Die Wahrscheinlichkeit einer Eileiterschwangerschaft nimmt mit dem Alter zu.
- Sterilisation: Bei einer Schwangerschaft trotz Sterilisation ist das Risiko einer Eileiterschwangerschaft sehr hoch.
Symptome und Diagnose einer Eileiterschwangerschaft
Die Anzeichen einer Eileiterschwangerschaft sind oft unspezifisch und können bis zum Riss des Eileiters ausbleiben. Eine Kombination aus verdächtigen Symptomen und einem positiven Schwangerschaftstest führt meist zur Diagnose.
Mögliche Symptome:
- Anhaltende Unterleibsschmerzen, oft einseitig
- Leichte Schmierblutungen (bräunlicher Ausfluss), die fälschlicherweise für eine verspätete Periode gehalten werden können
- Kreislaufstörungen wie Blässe, Schwindel, Übelkeit, Erbrechen, Kurzatmigkeit und schneller Puls
- Unsichere Schwangerschaftsanzeichen wie Brustspannen oder erhöhte Temperatur
- Einseitiges Ziehen oder Druckgefühl im Bauch, das sich mit dem Wachstum des Embryos verstärkt
- In fortgeschrittenen Stadien können starke Schmerzen und Blutungen auftreten, die auf einen Eileiterriss hindeuten.
Bei einem positiven Schwangerschaftstest ist ein Besuch beim Gynäkologen unerlässlich. Dort werden das Schwangerschaftshormon beta-hCG im Blut oder Urin kontrolliert und eine Ultraschalluntersuchung durchgeführt.
Im Ultraschall kann ab der sechsten Schwangerschaftswoche die korrekte Lage der Fruchthöhle mit dem Dottersack in der Gebärmutter beurteilt werden. Wenn in der Gebärmutter nichts zu sehen ist, obwohl der Schwangerschaftstest positiv ist, ist dies ein verdächtiges Zeichen für eine Eileiterschwangerschaft. Die Fruchthöhle im Eileiter selbst ist jedoch nur in etwa der Hälfte der Fälle sichtbar.
Bei unklaren Befunden kann eine Bauchspiegelung (Laparoskopie) zur genaueren Diagnose eingesetzt werden. Eine Blutuntersuchung auf Beta-hCG kann ebenfalls Hinweise geben: Bei einer Eileiterschwangerschaft steigt der Wert oft langsamer an als bei einer normalen Schwangerschaft.
Behandlung einer Eileiterschwangerschaft
Die Behandlung einer Eileiterschwangerschaft zielt darauf ab, die Schwangerschaft zu beenden und dabei den Eileiter, wenn möglich, zu erhalten. Je früher die Diagnose gestellt wird, desto größer sind die Chancen auf einen unbeschädigten Eileiter.
Medikamentöse Behandlung:
Bei früh diagnostizierten Eileiterschwangerschaften ohne schwere Symptome kann eine medikamentöse Therapie mit dem Wirkstoff Methotrexat (MTX) erfolgen. Dieses Medikament bewirkt, dass die befruchtete Eizelle abstirbt und sich auflöst. Die Verabreichung kann intravenös, intramuskulär oder direkt in das Schwangerschaftsgewebe erfolgen. Diese Methode schont den Eileiter, da keine Vernarbungen entstehen, die eine zukünftige Schwangerschaft beeinträchtigen könnten.
Operative Behandlung:
Ist die Eileiterschwangerschaft weiter fortgeschritten oder treten akute, schwere Symptome auf, ist in der Regel ein operativer Eingriff notwendig. Dieser wird meist als Bauchspiegelung (Laparoskopie) durchgeführt. Dabei werden über kleinste Schnitte chirurgische Instrumente und eine Kamera eingeführt, um den Eileiter zu beurteilen und das Schwangerschaftsgewebe zu entfernen.
- Salpingotomie: Bei diesem Verfahren wird nur das Schwangerschaftsgewebe entfernt und der Eileiter erhalten. Dies ist die bevorzugte Methode, wenn möglich.
- Salpingektomie: Wenn der Eileiter irreparabel geschädigt ist oder Komplikationen auftreten, muss der gesamte betroffene Eileiter entfernt werden.
In seltenen Fällen, insbesondere bei einem Eileiterriss mit starken inneren Blutungen, kann eine offene Operation (Laparotomie) mit einem größeren Bauchschnitt notwendig sein.
Eileiterschwangerschaft
Heterotope Schwangerschaft: Eine seltene Doppelbelastung
Eine besonders seltene und komplexe Situation ist die heterotope Schwangerschaft, bei der gleichzeitig eine normale Schwangerschaft in der Gebärmutter und eine Eileiterschwangerschaft bestehen. Unter natürlichen Umständen ist die Wahrscheinlichkeit dafür extrem gering (etwa 1 zu 30.000).
Bei Frauen, die sich einer künstlichen Befruchtung unterziehen, steigt dieses Risiko auf etwa 1:100. Die Diagnose kann schwierig sein, da die Werte des Schwangerschaftshormons hCG durch die normale Schwangerschaft beeinflusst werden. Oft wird die heterotope Schwangerschaft erst bei einem Riss des Eileiters erkannt.
Die Behandlung erfordert größte Vorsicht, um die lebensfähige Schwangerschaft in der Gebärmutter zu erhalten. In einigen Fällen kann eine Laparoskopie durchgeführt werden, um die Eileiterschwangerschaft zu entfernen, ohne die Gebärmutterschwangerschaft zu gefährden.
In der medizinischen Literatur und in Foren finden sich Berichte von Frauen, bei denen Ärzte nach einer Eileiterschwangerschaft etwas in der Gebärmutter entdeckt haben, was auf eine gleichzeitige normale Schwangerschaft hindeutet. Die Ärzte beobachten solche Fälle dann engmaschig, um die weitere Entwicklung zu beurteilen. Die Behandlung hängt stark vom individuellen Fall ab, wobei der Erhalt der gesunden Schwangerschaft oberste Priorität hat.
Nachsorge und psychische Belastung
Nach einer Eileiterschwangerschaft ist eine umfassende Nachsorge wichtig. Dies beinhaltet:
- Kontrolle der Gebärmutter und des Eileiters durch den Gynäkologen.
- Überwachung des Abfalls des Schwangerschaftshormons Beta-hCG im Blut.
- Gespräche über hormonelle Schwankungen und die psychische Belastung.
Eine Eileiterschwangerschaft kann eine erhebliche psychische Belastung darstellen, verbunden mit Schock, Trauer und dem Gefühl des Verlusts. Wenn eine Notoperation notwendig war, kann dies traumatisch sein. Eine psychologische Nachsorge wird daher dringend empfohlen.
Es ist wichtig, Frauen zu versichern, dass sie nicht allein sind. Spezielle Beratungsstellen und Selbsthilfegruppen bieten Unterstützung für Frauen, die eine Fehlgeburt oder Eileiterschwangerschaft erlitten haben. Sich Zeit für die körperliche und seelische Erholung zu nehmen, bevor ein erneuter Schwangerschaftsversuch unternommen wird, ist ratsam. Empfohlen wird oft eine Wartezeit von ein bis drei Monaten.
Prävention und Risikominimierung
Es gibt keinen hundertprozentigen Schutz vor einer Eileiterschwangerschaft, aber einige Maßnahmen können das Risiko senken:
- Regelmäßige gynäkologische Vorsorgeuntersuchungen: Zur Früherkennung und Behandlung von Infektionen im Genitalbereich.
- Schutz vor sexuell übertragbaren Infektionen: Verwendung von Kondomen bei wechselnden Sexualpartnern.
- Rauchstopp: Nikotinkonsum wirkt sich negativ auf die Eileiterfunktion aus.
- Beratung zu Verhütungsmethoden: Insbesondere nach einer Eileiterschwangerschaft ist eine gute Beratung wichtig.
- Engmaschige ärztliche Überwachung: Bei bekannten Risikofaktoren (z.B. frühere Eileiterschwangerschaft, Operationen im Unterbauch, Kinderwunschbehandlung) sollte eine engmaschige ärztliche Kontrolle erfolgen.
tags: #eileiterschwangerschaft #und #normale #schwangerschaft #gleichzeitig #beenden