Malaria ist eine der weltweit am weitesten verbreiteten Infektionskrankheiten, die durch Parasiten der Gattung Plasmodium verursacht wird. Diese einzelligen Krankheitserreger werden typischerweise durch den Stich infizierter weiblicher Anopheles-Mücken auf den Menschen übertragen. Während Malaria überwiegend in tropischen und subtropischen Regionen Afrikas, Asiens und Lateinamerikas vorkommt, sind auch Reisende aus malariafreien Gebieten einem erhöhten Risiko ausgesetzt.
Erreger und Übertragung
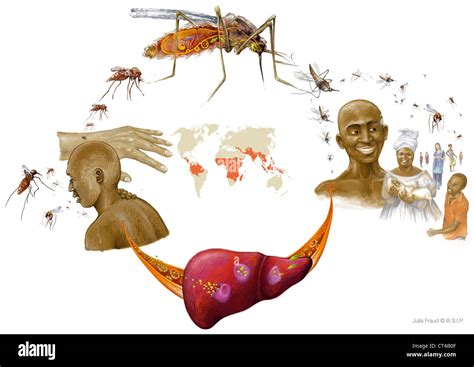
Malaria wird durch verschiedene Plasmodium-Arten verursacht, darunter Plasmodium falciparum (Erreger der Malaria tropica), Plasmodium ovale und Plasmodium vivax (Erreger der Malaria tertiana), Plasmodium malariae (Erreger der Malaria quartana) sowie Plasmodium knowlesi, das vor allem in Südostasien vorkommt. Der Entwicklungszyklus der Parasiten ist komplex und umfasst sowohl einen Wirt in der Mücke als auch im Menschen. Die Übertragung erfolgt durch den Stich der weiblichen Anopheles-Mücke, die beim Blutsaugen Sporozoiten in den menschlichen Blutkreislauf einbringt. Diese gelangen in die Leber, wo sie sich zu Schizonten entwickeln und nach deren Zerfall Merozoiten freisetzen. Diese Merozoiten infizieren rote Blutkörperchen, wo sie sich weiter vermehren und schließlich zur Freisetzung neuer Merozoiten führen, die weitere Erythrozyten befallen. Einige dieser Parasiten differenzieren sich zu geschlechtlichen Formen (Gamonten), die von einer Mücke aufgenommen werden können, um den Zyklus fortzusetzen. In den Leberzellen können sich bei P. vivax und P. ovale Ruhestadien (Hypnozoiten) bilden, die Monate oder Jahre später zu Rückfällen führen können.
Neben der Übertragung durch Mücken sind auch seltenere Übertragungswege bekannt, wie Bluttransfusionen, Organtransplantationen, die gemeinsame Nutzung kontaminierter Nadeln oder die Übertragung von der Mutter auf das ungeborene Kind (kongenitale Übertragung).
Klinisches Bild und Symptome
Charakteristisch für Malaria-Erkrankungen ist Fieber, das periodisch auftreten kann. Das klassische Hauptsymptom ist das sogenannte Wechselfieber, das typischerweise alle zwei bis drei Tage auftritt. Allerdings kann insbesondere die gefährlichste Form, die Malaria tropica (verursacht durch P. falciparum), auch ohne typisches Wechselfieber verlaufen. Insbesondere zu Beginn der Erkrankung können die Fieberschübe mild sein und an Symptome einer einfachen Erkältung erinnern, was die Diagnose erschwert.
Hauptsymptome von Malaria:
- Hohes Fieber
- Schüttelfrost
- Schweißausbrüche
- Kopfschmerzen
- Muskelschmerzen
- Müdigkeit
- Gelenkschmerzen
Die Symptome treten in der Regel innerhalb von ein bis mehreren Wochen nach der Infektion auf, wobei die Inkubationszeit je nach Plasmodienart variiert. Bei einigen Arten, wie P. vivax und P. ovale, können die Parasiten in den Leberzellen ruhen und zu späteren Rückfällen führen.
Spezifische Malaria-Formen und ihre Symptome:
- Malaria tropica (P. falciparum): Die gefährlichste Form, die unbehandelt tödlich verlaufen kann. Symptome sind oft unregelmäßige Fieberschübe, Kopf- und Gliederschmerzen, Durchfall, Erbrechen und bei schweren Verläufen auch ZNS-Störungen (z.B. Krampfanfälle, Koma), Atemnot, Nierenversagen und Anämie.
- Malaria tertiana (P. vivax, P. ovale): Charakterisiert durch Fieberanfälle, die typischerweise alle 48 Stunden auftreten und mit Schüttelfrost, hohem Fieber und starken Schweißausbrüchen einhergehen. Rückfälle sind häufig.
- Malaria quartana (P. malariae): Fieberanfälle treten in einem 72-Stunden-Rhythmus auf. Die Erkrankung verläuft oft milder, kann aber chronisch werden und zu Nierenschäden führen.
- Malaria knowlesi (P. knowlesi): Kommt in Südostasien vor und kann zu täglichen Fieberschüben mit hoher Parasitämie und schweren Verläufen führen, ähnlich der Malaria tropica.
Mögliche seltenere Symptome umfassen Bauchschmerzen, Lethargie, Übelkeit, Erbrechen, Durchfall, Blutarmut (Anämie) und Gelbsucht.
Diagnose
Bei unklaren fieberhaften Erkrankungen nach einem Aufenthalt in einem Malariagebiet ist eine umgehende ärztliche Abklärung unerlässlich. Die Diagnose von Malaria basiert primär auf:
- Anamnese: Erfragung von Reiseanamnese in Malariagebiete und Symptomen.
- Mikroskopische Blutuntersuchung: Der "Goldstandard" der Malariadiagnostik ist die Untersuchung eines "dicken Tropfens" und eines dünnen Blutausstrichs unter dem Mikroskop nach Giemsa-Färbung. Hierbei können die Parasiten nachgewiesen, identifiziert und die Parasitämie quantifiziert werden.
- Antigen-Schnelltests: Diese Tests können parasitenspezifische Antigene nachweisen und sind nützlich für die Entscheidungsfindung bei der notfallmäßigen Selbstbehandlung, auch wenn sie eine geringere Spezifität und Sensitivität aufweisen können als die Mikroskopie.
- Malaria-PCR: Eine sensitive Methode, die jedoch eher für spezielle Fragestellungen eingesetzt wird.
Es ist wichtig zu beachten, dass eine korrekt durchgeführte Malaria-Prophylaxe eine Infektion nicht gänzlich ausschließt und ein negatives Untersuchungsergebnis die Erkrankung nicht sicher ausschließt, insbesondere zu Beginn der Symptomatik.
Therapie und Prävention
Malaria ist heilbar, wenn sie rechtzeitig erkannt und behandelt wird. Bei rechtzeitiger Diagnose ist die Prognose in der Regel gut. Wird die Erkrankung jedoch verschleppt, kann sie tödlich verlaufen.
Therapie:
- Unkomplizierte Malaria: Die Behandlung richtet sich nach der Plasmodien-Spezies und der Resistenzsituation. Mittel der Wahl sind z.B. Atovaquon/Proguanil oder Artemether/Lumefantrin.
- Schwere Malaria (insbesondere Malaria tropica): Erfordert eine sofortige stationäre Behandlung, idealerweise in einer tropenmedizinischen Einrichtung mit intensivmedizinischen Möglichkeiten. Mittel der Wahl ist Artesunat intravenös, gefolgt von einer oralen Weiterbehandlung.
- Bei P. vivax und P. ovale: Nach der Behandlung der akuten Phase ist eine zusätzliche Gabe von Primaquin oder Tafenoquin erforderlich, um ruhende Hypnozoiten in der Leber zu eliminieren und Rückfälle zu verhindern.
Prävention:
Da es noch keine Impfung gegen Malaria gibt, sind präventive Maßnahmen von entscheidender Bedeutung:
1. Vermeidung von Insektenstichen (Expositionsprophylaxe):
- Aufenthalt in möglichst moskitosicheren Räumen (z.B. mit Klimaanlage und Fliegengittern).
- Schlafen unter Moskitonetzen, idealerweise imprägniert.
- Tragen von schützender Kleidung (langärmelig, lange Hosen), insbesondere in der Dämmerung und Nacht, da die Anopheles-Mücken nacht- und dämmerungsaktiv sind.
- Verwendung von geeigneten Insektenabwehrmitteln (Repellentien) auf unbedeckter Haut.
Protect your baby from mosquitoes and ensure a peaceful sleep with this foldable baby mosquito
2. Medikamentöse Vorbeugung (Chemoprophylaxe):
Eine Chemoprophylaxe ist bei Reisen in Malariagebiete mit hohem Infektionsrisiko grundsätzlich empfehlenswert. Die Wahl des Medikaments hängt vom Reiseziel, der Reisedauer und der lokalen Resistenzlage ab. Die Einnahme muss bereits vor Reiseantritt beginnen und auch nach der Rückkehr fortgeführt werden. Zu den gängigen Präparaten gehören:
- Atovaquon/Proguanil (z.B. Malarone®): Tägliche Einnahme, Beginn 1-2 Tage vor Einreise, Ende 7 Tage nach Verlassen des Malariagebiets.
- Mefloquin (z.B. Lariam®): Wöchentliche Einnahme, Beginn 1-3 Wochen vor Einreise, Ende 4 Wochen nach Verlassen des Malariagebiets. Kann in der Schwangerschaft unter bestimmten Vorsichtsmaßnahmen eingesetzt werden.
- Doxycyclin: Eine Alternative, die in Deutschland nicht explizit zur Malariaprophylaxe zugelassen ist, aber international empfohlen wird. Kontraindiziert bei Kindern unter 8 Jahren, Schwangeren und Stillenden.
3. Notfallmäßige Selbstbehandlung (NSB):
Für Reisende, die sich in abgelegenen Regionen aufhalten und nicht innerhalb von 48 Stunden ärztliche Hilfe erreichen können, kann die Mitnahme von Medikamenten zur notfallmäßigen Selbstbehandlung sinnvoll sein. Dies sollte jedoch nur nach ärztlicher Beratung erfolgen und keinesfalls eine reguläre Prophylaxe ersetzen. Nach einer Selbstbehandlung ist umgehend ein Arzt aufzusuchen.
Besondere Risikogruppen:
- Schwangere und Stillende: Reisen in Malariagebiete sollten nach Möglichkeit vermieden werden. Ist eine Reise unumgänglich, sind strenge Schutzmaßnahmen und eine sorgfältige Nutzen-Risiko-Abwägung für eine medikamentöse Prophylaxe durch einen erfahrenen Arzt notwendig. Mefloquin wird ab dem ersten Schwangerschaftsdrittel empfohlen, während Atovaquon/Proguanil und Doxycyclin nur unter strengen Auflagen oder gar nicht eingesetzt werden dürfen.
- Kinder: Sind besonders gefährdet, da Malaria bei ihnen rasch zu ernsten Folgen führen kann. Konsequenter Mückenschutz und gegebenenfalls eine angepasste Chemoprophylaxe sind unerlässlich. Die Dosierung der Medikamente richtet sich nach Alter und Gewicht.
- VFR-Reisende (Visiting Friends and Relatives): Migranten, die in ihre Heimatländer reisen, unterschätzen oft das Malariarisiko. Insbesondere in Deutschland geborene Kinder dieser Familien sind gefährdet, da sie keine Teilimmunität besitzen.
Trotz aller Schutzmaßnahmen ist es möglich, an Malaria zu erkranken. Bei jeder fieberhaften Erkrankung nach Rückkehr aus einem Malariagebiet - bis zu einem Jahr danach - muss ärztlich geprüft werden, ob es sich um eine Malaria handelt.